Koje su nasljedne bolesti čovjeka. Genetska bolest
OVO JE KRSTO! Izvornik preuzet od eka_tyryshkina greške prirode: ljudi s rijetkim bolestima.
Ovdje sam se razbolio neki dan, kao i uvijek, kao što moramo samo posjetiti, bolestan sam! Osjećam da moja bolest reagira na planiranje događaja, osjeća da je još uvijek nešto zbog toga, ali dobro je što ne reagira na posao. Općenito, moja bolest nije jednostavna)
I sad sam u kasnim satima bio bolestan kod kuće, nakon što sam već prepravio sve afere, ponovno pročitao i pregledao sve zanimljive stranice, odjednom nisam očekivao da ću saznati za najrjeđe bolesti na planeti i znate toliko zanimljivo i šokantno !!!
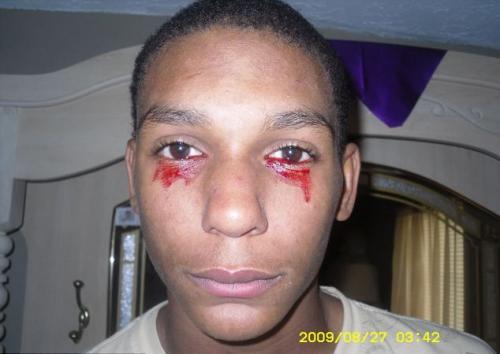
haemolacria
("Krvave suze") promatraju se kod jedne osobe na milijun. Krv, umjesto tekućine za suze, počinje iznenada teći iz očiju, a to može trajati oko sat vremena. Tijekom dana pacijent se prolijeva krvavim suzama od 3 do 20 puta.
Točan uzrok ove bolesti nije do kraja razjašnjen, pa se stoga ne može izliječiti. Medicinski stručnjaci do sada su napredovali ideju da je hemolakrija jedna od bolesti krvi ili tumora.
Na fotografiji - 15 godina Calvino Inman (Tennessee, SAD)

Vampirski sindrom
S dijagnozom "Vampire sindrom"
(ektodermalna displazija) u svijetu ima samo 7 tisuća ljudi.
Osim smrtno blijede kože i oštrih vlasi (u nedostatku dijela zuba), pacijenti imaju rijetku i tanku kosu, sposobnost znojenja je smanjena, pa je njihovo tijelo sklono pregrijavanju. Simptomi se manifestiraju u djetinjstvu, ali bolest se može otkriti već u fazi trudnoće pomoću genetskih testova.
Dječaci su prisiljeni nositi sunčane naočale i koristiti kremu za sunčanje kad izlaze vani, jer ne mogu biti na izravnom suncu.Istodobno, tjelesni razvoj i tjelesna aktivnost ostaju normalni.Sama bolest je neizlječiva, samo se simptomi mogu ispraviti. Konkretno, možete vratiti normalan oblik zuba.
Simonova bolest dijagnosticirana je u dojenačkoj dobi. Kad je Mandy bila drugi put trudna, upozorena je da drugo dijete može imati istu bolest.Međutim, Simon je dobro rastao i razvijao se, pa su roditelji preuzeli ovaj rizik.
Dječaci kažu, "neka se djeca smiju našem izgledu, ali naši prijatelji misle da je to cool."
Na fotografiji - Simon (13 godina) i George (11 godina) Cullen (Suffolk, Velika Britanija).

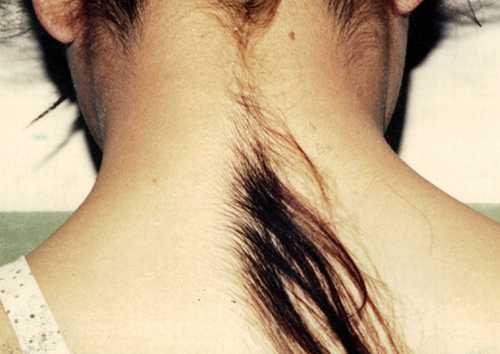
hipertrihoze
("Sindrom vukodlaka") je bolest koja se očituje pretjeranim rastom kose koji nije karakterističan za ovo područje kože, ne odgovara spolu i dobi. Samo je nešto više od četrdeset takvih pacijenata registrirano u cijelom svijetu, tako da je za njih najprikladniji način da zarade ružnoća ... Podnose prijave u Guinnessovu knjigu rekorda - da bi se proslavio i zaradio novac ... Kinez Yu Zhenhuang to je učinio sto posto - zahvaljujući svojoj super dlakavosti osnovao je najpopularniji rock sastav u svojoj zemlji i postao milijunaš.
Nije poznato zbog čega dolazi do ove mutacije. A još nitko nije razvio liječenje hipertrihoze. Kozmetičari mogu uklanjati dlake samo dovoljno dugo ...
Na fotografiji - 6 godina Nat Sasufan (Tajland), 2007

Na slici je 33-godišnji Yu Zhenhuang (Kina), najhrabriji čovjek na svijetu

Slonova bolest
(Proteus sindrom, elephantiasis, elephantiasis, elephantiasis) - povećanje veličine bilo kojeg dijela tijela zbog bolnog rasta kože i potkožnog tkiva. U svijetu ima oko 120 ljudi s ovom neizlječivom bolešću ...
A najpoznatiji pacijent bio je "čovjek slon" - Joseph Merrick. O slavnom Britancu 1980. godine redatelj David Lynch čak je snimio film koji je nominiran za Oscara u osam kategorija ... Film je bio o ljudskom dostojanstvu ... John Hurt, koji je glumio Merrick, nastao je na temelju prezentacije u londonskoj Kraljevskoj bolnici. Alkoholno tijelo Josepha Merricka. Njegov je jastučić dnevno zauzimao glumca 12 sati dnevno ...
Na fotografiji - 35 godina Mehndi Sellars (Ujedinjeno Kraljevstvo)

Ubrzana nenormalnost gena starenje tijela ,
- progerija - dijele se na jaslice (Getchinsonov sindrom) i odrasle osobe (Wernerov sindrom). Prvi put započeli su razgovor o sindromu prijevremenog starenja prije 100 godina. I ne iznenađuje da se takvi slučajevi događaju jednom u 4-8 milijuna novorođenčadi. Progerija (od grč. Pro - ranije, gerontos - starac) izuzetno je rijetka genetska bolest koja ubrzava proces starenja za oko 8-10 puta. Jednostavno rečeno, dijete u roku od jedne godine ostari 10-15 godina. Osmogodišnjak izgleda 80 godina - sa suhom naboranom kožom, ćelavom glavom ... Ova djeca obično umiru u dobi od 13-14 godina nakon nekoliko srčanih udara i udaraca na pozadini progresivne ateroskleroze, katarakte, glaukoma, potpunog gubitka zuba itd. A samo nekoliko ih živi do 20 godina ili duže.
Sada su u svijetu poznata samo 42 slučaja oboljelih od progerije ... Od toga 14 ljudi živi u Sjedinjenim Državama, 5 u Rusiji, a ostatak u Europi ...
Trenutno postoji nekoliko organizacija koje pružaju pomoć malim starcima i njihovim obiteljima. Na Internetu postoje web stranice posvećene ovom problemu, od kojih su neke otvorene od strane liječnika ili socijalnih radnika, a druge od obitelji pacijenata.
Na fotografiji - 24-godišnji Leon Bot



Star 38 godina stablo čovjek
Dede Cosvara, koja živi na otoku Javi u Indoneziji, postala je svjetski poznata po ljudskom papiloma virusu, što obično dovodi do pojave malih bradavica, ali u slučaju Indonezijana neprepoznatljivo je deformiralo udove.
Dedeov je problem bio u tome što je imao rijetku genetsku abnormalnost koja je spriječila njegov imunološki sustav da inhibira rast ovih bradavica. Stoga je virus uspio "zauzeti stanični mehanizam svojih stanica kože", naređujući im da proizvode veliku količinu rožnate tvari, od koje se sastoje. Dede je također otkrila nizak broj bijelih krvnih zrnaca.


Leptira bolest
Bulozna epidermoliza u hiperplastičnom obliku genetska je bolest koja se pojavljuje u prvim danima života. Zapravo je koža novorođenčeta toliko osjetljiva da svaki dodir dovodi do pojave rana i žuljeva. Najviše su pogođeni izbočena područja: laktovi, koljena, stopala, ruke. Čir, kojim koža odlazi u slojevima, dugo ne zaraste, iz njega se oslobađa tekućina. Nakon velikog oblika maline nastaje ožiljak.
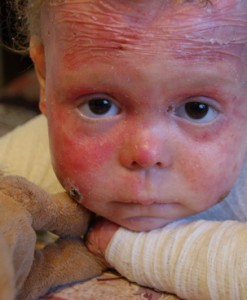
Ne postoji lijek za ovu bolest, moguće je samo ublažavanje simptoma. Ne tako davno cijela priča o Lisi Kunigel grmljala je širom Rusije, koja s buloznom epidermolizom živi već gotovo deset godina. Nekoliko puta dnevno, treba joj obloge i liječenje antimikrobnim mastima i gelovima. Pored toga, Lisa je svih 9 godina praćena boli.
Sirena sirena
Jedna od najrjeđih anomalija u razvoju je sirenomelija, popularno nazvana "sirena sirena". S ovom defektu, novorođenčad se rađa sa zakrivljenim nogama, sličnim ribljom repu. Imaju samo jedan bubreg, nema genitalija. Zbog opsežnog oštećenja unutarnjih organa, takve bebe obično umiru uskoro. Bolest se javlja kod jednog od 100.000 novorođenčadi. Za sve godine promatranja samo su troje djece uspjelo preživjeti. Jedan od njih bio je i Shailo Pepin.
Shiloh je rođen 1999. godine i postao je najpoznatije dijete s "sindromom sirene". U 10 godina koliko je mogla da živi, sklopila je tisuće prijatelja širom svijeta koji su podržavali djevojčicu i majku. Shiloh je pokušala voditi puni život - i ona je, kao i sva obična djeca, išla u školu, pohađala satove plesa, išla u zabavne parkove. Djevojka je postala poznata nakon sudjelovanja u showu Oprah Winfrey. Learning Chanel snimila je nekoliko filmova o njoj, stotine stranica na internetu posvećene su joj.

Priča sa Shilohom nevjerojatna je priča o čudu. Dijete koje se kroz djetinjstvo borilo za preživljavanje. Djevojčica koja je znala uživati u svakom danu, unatoč neizlječivoj bolesti.
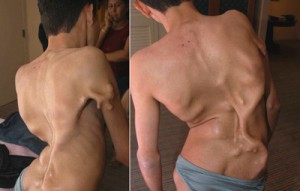
Münchenska bolest
Fibrodysplasia je izuzetno rijetka bolest. Službena statistika je sljedeća: 1 pacijent na 2.000.000 ljudi. Münheimer-ova bolest nastaje kao rezultat mutacije gena i pri rođenju se očituje u vanjskim oštećenjima. U djeteta su veliki nožni prsti, kralježnica savijena. Patologija dovodi do invaliditeta, rane smrtnosti. Tamo gdje bi se trebali odvijati protuupalni procesi, počinje se formirati rast kostiju, zbog čega se bolest često naziva "bolest drugog kostura".
Svaka, čak i manja modrica, može dovesti do razvoja ostakljenja na zahvaćenom području.Trenutno ne postoji službeni tretman smrtonosne bolesti. Znanstvenici su razvili lijek koji se teoretski može boriti protiv bolesti. Međutim, potrebna klinička ispitivanja još nisu provedena. Jao, vrlo ih je teško izvesti - u cijelom svijetu nema više od 600 oboljelih od Münheimerove bolesti.
pojava "Linije Blaško" karakterizira prisutnost čudnih zavoja po cijelom tijelu. Blashko linije su nevidljivi uzorak ugrađen u DNK. A pojava ovog uzorka postaje manifestacija bolesti.
Tipično je uzorak na leđima u obliku slova V, a na prsima, trbuhu i na stranama - u obliku slova S.
Uzrok bolesti može biti mozaicizam. U svakom slučaju, pojava Blaškovih linija ni na koji način nije povezana s živčanim, mišićnim i limfnim sustavom osobe.
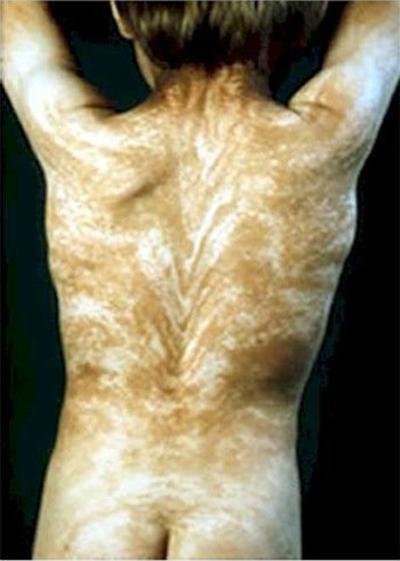
Još jedna nenormalna bolest - acantosis nigricansili "sindrom plave kože". Osobe s ovom dijagnozom mogu imati plavu, indigo, šljivu ili gotovo ljubičastu kožu. 60-ih godina prošlog stoljeća u Kentuckyju je živjela cijela obitelj „plavih“ ljudi. Bili su poznati kao Plave Fugates. Ova se značajka prenosi s generacije na generaciju.


Oko 6% svjetskog stanovništva pati od rijetkih bolesti, a taj se broj i dalje povećava. Sve jedinstvene bolesti imaju različitu prirodu, ali velika većina fenomenalnih bolesti povezana je s genetskim nepravilnostima i infekcijama.
Nasljeđivanjem ne mogu se prenijeti samo vanjski znakovi, već i bolesti. Neuspjesi u genima predaka rezultiraju posljedicama po potomstvu. Razgovarat ćemo o sedam najčešćih genetskih bolesti.
Nasljedna svojstva prenose se potomcima svojih predaka u obliku gena kombiniranih u blokove koji se nazivaju kromosomi. Sve stanice tijela, osim seksa, imaju dvostruki skup kromosoma, od kojih polovina dolazi od majke, a drugi dio od oca. Bolesti, čiji su uzrok jedna ili druga smetnja u genima, su nasljedne.
kratkovidost
Ili kratkovidnost. Genetski uzrokovana bolest, čija je suština ta da se slika formira ne na mrežnici, već ispred nje. Najčešći uzrok ovog fenomena je povećana očna jabučica. U pravilu se miopija razvija u adolescenciji. U isto vrijeme, osoba vidi savršeno u blizini, ali slabo vidi u daljinu.
Ako su oba roditelja kratkovidna, rizik od razvoja miopije kod njihove djece je preko 50%. Ako oba roditelja imaju normalan vid, vjerojatnost razvoja miopije nije veća od 10%.
Proučavajući miopiju, zaposlenici australskog Nacionalnog sveučilišta u Canberri došli su do zaključka da je miopija karakteristična za 30% kavkaske rase i da pogađa do 80% starosjedilaca Azije, uključujući stanovnike Kine, Japana, Južne Koreje itd. Prikupivši podatke više od 45 tisuća ljudi, znanstvenici su identificirali 24 gena povezana s miopijom, a također su potvrdili njihovu vezu s dva ranije uspostavljena gena. Svi su ti geni odgovorni za razvoj oka, njegovu strukturu i transdukciju signala u tkiva oka.
Downov sindrom
Sindrom, nazvan po engleskom liječniku Johnu Downu, koji ga je prvi opisao 1866., oblik je kromosomske mutacije. Downov sindrom utječe na sve rase.
Bolest je posljedica činjenice da u stanicama nisu dvije, već tri kopije 21. kromosoma. Genetika ovo naziva trisomija. U većini slučajeva dodatni kromosom se djetetu prenosi s majke. Općenito je prihvaćeno da rizik od rođenja djeteta s Downovim sindromom ovisi o dobi majke. Međutim, zbog činjenice da se najčešće rađaju u mladosti, 80% sve djece s Downovim sindromom rađaju žene mlađe od 30 godina.
Za razliku od gena, kromosomske nepravilnosti slučajni su kvar. A u obitelji može biti samo jedna osoba koja boluje od slične bolesti. Ali postoje iznimke: u 3-5% slučajeva primjećuju se rjeđi translokacijski oblici Downovog sindroma kada dijete ima složeniju strukturu skupa kromosoma. Slična varijanta bolesti može se ponoviti u nekoliko generacija iste obitelji.
Prema dobrotvornoj fondaciji Downside Up, u Rusiji se godišnje rodi oko 2.500 djece s Downovim sindromom.
Klinefelter sindrom
Još jedan kromosomski poremećaj. Otprilike na svakih 500 novorođenih dječaka postoji jedan s ovom patologijom. Klinefelterov sindrom očituje se, u pravilu, nakon puberteta. Muškarci koji pate od ovog sindroma neplodni su. Pored toga, karakterizira ih ginekomastija - povećanje mliječne žlijezde s hipertrofijom žlijezda i masnog tkiva.
Sindrom je dobio ime u čast američkog liječnika Harryja Kleinfeltera, koji je prvi put opisao kliničku sliku patologije 1942. godine. Zajedno s endokrinologom Fullerom Albrightom ustanovio je da ako žene obično imaju par spolnih kromosoma XX, a muškarci - XU, tada s ovim sindromom kod muškaraca postoji jedan do tri dodatna X kromosoma.
Sljepoća za boju
Ili sljepoća za boju. Ima nasljedni, mnogo manje stečeni karakter. Izražava se u nemogućnosti razlikovanja jedne ili više boja.
Sljepoća za boju povezana je s X kromosomom i prenosi se s majke, vlasnice "slomljenog" gena na sina. Prema tome, do 8% muškaraca i ne više od 0,4% žena pati od sljepoće boje. Činjenica je da kod muškaraca "brak" u jedinom X kromosomu nije nadoknađen, jer oni nemaju drugi X kromosom, za razliku od žena.
hemofilija
Još jedna bolest koju su sinovi naslijedili od majki. Priča o potomcima engleske kraljice Viktorije iz dinastije Windsor nadaleko je poznata. Ni ona ni roditelji nisu patili od ove ozbiljne bolesti povezane s poremećajem zgrušavanja krvi. Pretpostavlja se da je mutacija gena nastala spontano zbog činjenice da je Victorijin otac u vrijeme njezina začeća već imao 52 godine.
Djeca su naslijedila „fatalni“ gen od Viktorije. Njezin sin Leopold umro je od hemofilije u dobi od 30 godina, a dvije od njezinih pet kćeri, Alice i Beatrice, bile su nosioci lošeg gena. Jedan od najpoznatijih potomaka Viktorije koji je patio od hemofilije sin je njezine unuke, Tsarevich Aleksej, jedini sin posljednjeg ruskog cara Nikole II.
Cistična fibroza
Nasljedna bolest, koja se očituje u poremećaju rada endokrinih žlijezda. Karakterizira ga pojačano znojenje, izlučivanje sluzi, koja se nakuplja u tijelu i sprječava razvoj djeteta, i što je najvažnije, sprječava puno funkcioniranje pluća. Smrtonosni ishod zbog zatajenja disanja je vjerojatan.
Prema ruskom ogranku američke kemijsko-farmaceutske korporacije Abbott, prosječna životna dob oboljelih od cistične fibroze iznosi 40 godina u europskim zemljama, 48 godina u Kanadi i SAD-u, a u Rusiji 30 godina. Od dobro poznatih primjera vrijedno je spomenuti francuskog pjevača Gregoryja Lemarshala, koji je umro u 23. godini. Frederic Chopin, koji je umro od posljedica zatajenja pluća u dobi od 39 godina, također je bolovao od cistične fibroze.
Bolest koja se spominje u drevnim egipatskim papirusima. Karakterističan simptom migrene su epizodne ili redovite jake glavobolje u jednoj polovici glave. Rimski liječnik grčkog podrijetla, Galen, koji je živio u II stoljeću, nazvao je bolest hemiranijom, što u prijevodu znači "pola glave". Iz ovog izraza je i nastala riječ "migrena". U 90-ima. Dvadesetog stoljeća utvrđeno je da migrena uglavnom nastaje zbog genetskih čimbenika. Otkriveni su brojni geni odgovorni za nasljeđivanje migrene.
Ne samo vanjske osobine i crte karaktera, već i brojni zdravstveni problemi mogu se prenijeti djetetu od njegovih bioloških roditelja.
Nasljedne bolesti su rijetke, ali u pravilu su to prilično ozbiljne bolesti koje se praktički ne mogu liječiti.
Svaki gen ljudskog tijela sadrži jedinstvenu DNK, ima svoj jedinstveni kod za određenu osobinu.
U ovoj situaciji morate potražiti pomoć liječnika - genetičara, podvrgnuti se genetskom savjetovanju kako biste saznali stupanj rizika od određene genetske bolesti
Dolje bolest
Danas jedna od najčešćih bolesti koja

naslijeđena, je Downa bolest. Statistički podaci pokazuju da se takva bolest pojavljuje kod jednog novorođenčadi od sedam stotina beba. Ovu dijagnozu, u pravilu, postavlja specijalist u rodilištu, u razdoblju od 3-5 dana života novorođenog djeteta.
Da bi se potvrdila ova dijagnoza, provodi se postupak poput ispitivanja kariotipa. Sastoji se u proučavanju skupa kromosoma u novorođenog djeteta. Dijete koje je bolesno ima sedam kromosoma, što je jedan više nego zdrava osoba. Takva se bolest javlja i kod dječaka i djevojčica, spol u ovom slučaju ne igra nikakvu ulogu.
Bolest Šerčevskog-Turnera
Ova bolest je karakteristična samo za žensku djecu. Prvi znakovi ove genetske patologije mogu se naći u dobi od 10-12 godina.
U pravilu, na stražnjoj strani glave, kosa raste vrlo sporo, štoviše, ima duboko postavljen korijen. U dobi od 15 - 16 godina ili čak i starije djevojke su odsutne, upravo je to razlog za obraćanje stručnjaku. S godinama bolest može uzrokovati neke probleme s mentalnim razvojem djeteta. Genetsku strukturu Shershevsky-Turnerove bolesti kod djevojčica karakterizira odsutnost jednog X kromosoma.
Klinefelterova bolest
Klinefelterova bolest je genetska patologija koja se javlja samo u dječaka. Prvi znakovi bolesti mogu se otkriti kada dijete navrši 15-16 godina.
Prvi znakovi:

Kada proučava kromosome, Klinefelterovu bolest karakterizira njihov povećani broj: još jedan X kromosom. U nekim slučajevima mogu biti prisutni i drugi kromosomi: U, XX, XU.
Multifaktorski genetske bolesti
Multifaktorne genetske bolesti genetske su patologije koje se mogu pojaviti kod novorođenčadi u bilo kojoj obitelji.
U ovom slučaju, uzrok razvoja takvih bolesti nisu samo genetske abnormalnosti, već i niz vanjskih čimbenika, na primjer, loša ekologija, poremećeni ritam života roditelja.
Među ove bolesti spadaju: koronarna bolest srca, želučane bolesti, kao i problemi s cirkulacijskim sustavom.
Rođene mane koje se odnose na multifaktorijske genetske bolesti su rascjep usne, rascjep nepca i spina bifida.
Trenutno se sve mnoge patologije mogu otkriti pomoću moderne opreme: ultrazvučni pregled fetusa može pokazati mnoge abnormalnosti u razvoju djeteta.
Genetske bolesti su rijetke i složene u prirodi bolesti koje se praktički ne mogu liječiti zbog poremećaja na razini genoma. Stoga stručnjaci preporučuju da se prilikom planiranja djeteta unaprijed posavjetujete s genetičarem kako biste izbjegli probleme u budućnosti.
Stručnjaci na videu reći će o genetskim bolestima:
Jeste li primijetili grešku? Odaberite ga i pritisnite Ctrl + Enterda nam se javi.
Je li vam se svidjelo? Sviđa vam se i zadržite na svojoj stranici!
Genetske bolesti jedinstvene su po tome što ne ovise o životnom stilu osobe, ne možete se osigurati protiv njih jednostavno prestanjem jesti masnu hranu ili početi vježbati ujutro. Nastaju kao rezultat mutacija i mogu se prenijeti s generacije na generaciju.
Rijetka naslijeđena bolest u kojoj osoba umire od nemogućnosti zaspati. Do sada ga je slavilo u samo 40 obitelji širom svijeta. Fatalna nesanica se obično javlja između 30 i 60 godina (najčešće nakon 50 godina) i traje od 7 do 36 mjeseci. Kako bolest napreduje, pacijent pati od težih poremećaja spavanja, a nikakve tablete za spavanje mu ne pomažu. U prvom stadiju nesanicu prate napadi panike i fobije, u drugom se fazi dodaju halucinacije i pojačano znojenje. U trećem stadiju bolesti, osoba potpuno gubi sposobnost spavanja i počinje izgledati mnogo starije od svoje dobi. Tada se razvija demencija, a pacijent umire - obično od iscrpljenosti ili upale pluća.

Narkolepsijsko-katapleksi sindrom, kojeg karakteriziraju iznenadni napadi sna i opuštanje mišića tijela, također ima genetsku prirodu i javlja se zbog poremećaja u brzoj fazi spavanja. Javlja se mnogo češće od fatalne obiteljske nesanice: 40 od svakih 100 tisuća ljudi, podjednako kod muškaraca i žena. Osoba koja pati od narkolepsije može iznenada zaspati nekoliko minuta usred dana. "Napadi spavanja" nalikuju REM fazi i mogu se dogoditi vrlo često: do 100 puta dnevno, sa ili bez glavobolje koja im prethodi. Često ih izazivaju neaktivnost, ali mogu se pojaviti u potpuno neprikladnom trenutku: tijekom snošaja, bavljenja sportom, vožnje. Osoba se probudi odmarana.

Juner Tan-ov sindrom (SUT) karakterizira prije svega činjenica da ljudi koji pate od njega hodaju na sve četiri. Otkrio ga je turski biolog Juner Tan nakon proučavanja pet članova obitelji Ulas u ruralnoj Turskoj. Najčešće ljudi s SUT koriste primitivni govor i imaju urođenu moždanu insuficijenciju. 2006. godine snimljen je dokumentarni film pod nazivom "Obitelj koja hoda na sve strane" o obitelji Ulas. Tan to opisuje ovako: „Genetska priroda sindroma sugerira obrnuti korak u ljudskoj evoluciji, najvjerojatnije uzrokovan genetskom mutacijom, obrnutim procesom prijelaza iz četveropedalizma (hodanje na četiri udova) do bipedalizma (hodanje na dva). U ovom slučaju sindrom odgovara teoriji o prekidnoj ravnoteži.

Jedna od najrjeđih bolesti na svijetu: ova se vrsta neuropatije dijagnosticira kod dvije od milijun ljudi. Do anomalije dolazi zbog oštećenja perifernog živčanog sustava koja je posljedica prekomjerne opskrbe gena PMP22. Glavni znak razvoja nasljedne senzorne neuropatije prvog tipa je gubitak osjetljivosti ruku i nogu. Osoba prestaje doživljavati bol i osjetiti promjenu temperature, što može dovesti do nekroze tkiva, na primjer, ako prijelom ili druga ozljeda nisu prepoznati na vrijeme. Bol je jedna od reakcija tijela, koja signalizira bilo kakve "kvarove", pa je gubitak osjetljivosti na bolove prepun prekasnog otkrivanja opasnih bolesti, bilo da se radi o infekcijama ili čirima.
![]()
Ljudi koji pate od ove neobične bolesti izgledaju mnogo starije od svoje dobi, zbog čega se ponekad naziva i "reverznim sindromom Benjamina Buttona". Zbog nasljedne genetske mutacije, a ponekad i kao rezultat uporabe određenih lijekova u tijelu, autoimuni mehanizmi su poremećeni, što dovodi do brzog gubitka potkožnih masnih rezervi. Masno tkivo na licu, vratu, gornjim udovima i tijelu najčešće pati, što rezultira nastankom bora i nabora. Do sada je potvrđeno samo 200 slučajeva progresivne lipodistrofije, a uglavnom se razvija kod žena. U liječenju liječnici koriste inzulin, suočavaju se sa "stezanjem" i injekcijama kolagena, ali to daje samo privremeni učinak.

Hipertrihoza se također naziva "sindrom vukodlaka" ili "Abramsov sindrom". Manifestira se samo jednom osobom od milijardu, a dokumentirano je samo 50 slučajeva od srednjeg vijeka. Osobe koje pate od hipertrihoze karakteriziraju pretjerane količine dlaka na licu, ušima i ramenima. To je zbog prekida veze između epiderme i dermisa tijekom stvaranja folikula dlake kod tromjesečnog ploda. U pravilu, signali iz rezultirajuće dermise "obavještavaju" folikule o njihovom obliku. Folikuli također zauzvrat signaliziraju slojevima kože da na tom području već postoji jedan folikul, a to dovodi do činjenice da dlake na tijelu rastu na približno istoj udaljenosti jedna od druge. U slučaju hipertrihoze te se veze razbijaju, što dovodi do stvaranja previše guste dlake na onim dijelovima tijela na kojima ne bi trebalo biti.

Ako ste ikad čuli za jarak od koze, tada znate kako izgleda urođena miotonija - zbog mišićnih grčeva, osoba se smrzne na neko vrijeme. Uzrok kongenitalne (kongenitalne) miotonije je genetski poremećaj: zbog mutacije, rad klornih kanala skeletnih mišića je poremećen. Mišićno tkivo se "zbunjuje", dolazi do proizvoljnih kontrakcija i opuštanja, a patologija može utjecati na mišiće nogu, ruku, čeljusti i dijafragme.
![]()
Rijetka genetska bolest u kojoj tijelo počinje formirati nove kosti - koste - na pogrešnim mjestima: unutar mišića, ligamenata, tetiva i drugih vezivnih tkiva. Bilo koja ozljeda može dovesti do njihovog stvaranja: kontura, rez, prijelom, intramuskularna injekcija ili operacija. Zbog toga je nemoguće ukloniti osifikate: nakon operacije kost može samo jačati. Fiziološki se kosticifikatori ne razlikuju od običnih kostiju i mogu izdržati znatna opterećenja, samo što nisu na pravom mjestu.
FOP nastaje mutacijom gena ACVR1 / ALK2, koji kodira koštani morfogenetski receptor proteina. Prenosi se osobi nasljeđivanjem od jednog od roditelja, ako je i on bolestan. Biti nositelj ove bolesti je nemoguće: bolesnik je ili bolestan ili nije. Do sada je FOP među neizlječivim bolestima, međutim, u tijeku je druga serija ispitivanja lijeka nazvanog palovaroten koji vam omogućuje blokiranje gena odgovornih za patologiju.
Ova nasljedna bolest kože očituje se u povećanoj osjetljivosti osobe na ultraljubičaste zrake. Nastaje zbog mutacije proteina odgovornih za popravak oštećenja DNA koja nastaje kada su izloženi ultraljubičastom zračenju. Prvi simptomi se obično pojavljuju u ranom djetinjstvu (do 3 godine): kada je dijete na suncu, nakon nekoliko minuta izlaganja suncu, ima ozbiljne opekline. Također, bolest je karakterizirana pojavom pjega, suhe kože i neravnomjernom promjenom boje kože. Prema statistikama, osobe s pigmentiranom kserodermijom više su u opasnosti od raka: u nedostatku odgovarajućih preventivnih mjera, oko polovine djece koja pate od kseroderme razviju određene vrste raka do desete godine. Postoji osam vrsta ove bolesti različite težine i simptoma. Prema europskim i američkim liječnicima, bolest se javlja kod oko četiri od milijun ljudi.

Zanimljivo ime bolesti, zar ne? Međutim, postoji znanstveni izraz za ovaj "upalu" - deskvamatizirajući glositis. Geografski jezik očituje se u oko 2,58% ljudi, a najčešće bolest ima kronična svojstva i pogoršava se nakon jela, tijekom stresa ili hormonskog stresa. Simptomi se očituju u pojavljivanju na jeziku izbijeljenih glatkih mjesta nalik otocima, jer je bolest dobila tako neobičan nadimak, a s vremenom neki od "otoka" mijenjaju oblik i mjesto, ovisno o tome koji okusni pupoljci koji se nalaze na jeziku zarastaju, i koji se, naprotiv, nerviraju.
Geografski jezik je praktički bezopasan, ako ne uzmete u obzir preosjetljivost na začinjenu hranu ili neku nelagodu koju može izazvati. Uzroci ove bolesti medicini nisu poznati, ali postoje dokazi o genetskoj predispoziciji za njen razvoj.
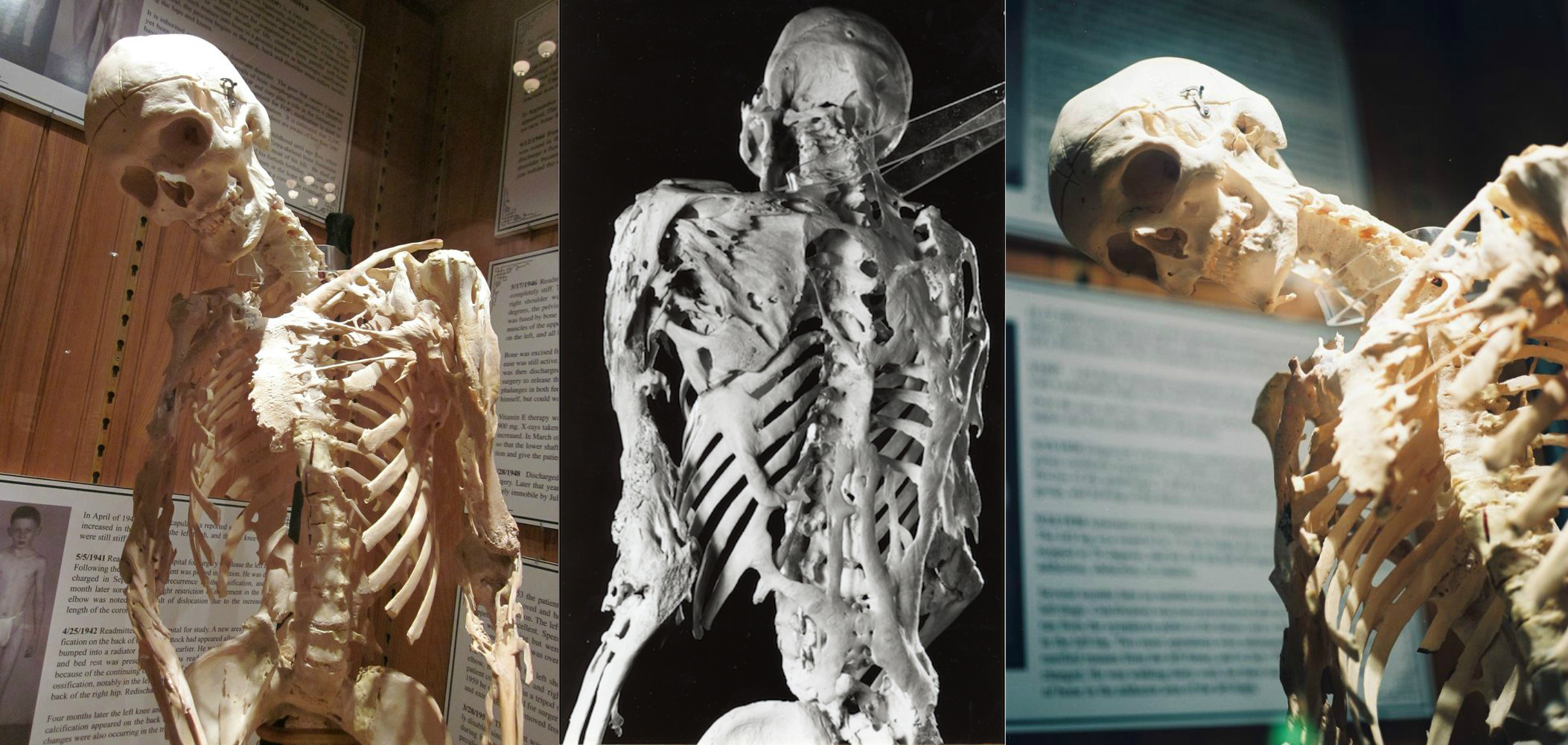
Budući da je prilično rijetka bolest koja se pojavljuje 1 puta za 2 milijuna, sindrom kamena čovjeka, poznat u medicini kao progresivna osificirajuća fibrodysplasia (FOP), genetska je bolest uzrokovana mutacijom u genima koja omogućuje oštećenom vezivnom tkivu da se pretvori u kost. Osobe s kamenom bolešću stvaraju novu skeletnu strukturu. Ponovno rođenje počinje s vratnim kostima i širi se prema dolje, zahvaćajući sve strukture, uključujući i križnicu.
Ranije je bilo nekoliko slučajeva ove bolesti. Skeleti koji prikazuju okoštavanje vezivnog tkiva mogu se naći u Muzeju medicinske povijesti Mutter koji se nalazi u Philadelphiji, SAD i Londonu. U stvari, oni su dio zbirke Hunterian Museum of Royal College of Surgeons.
Sindrom kamenog čovjeka počinje se pojavljivati u ranoj dobi, tijekom godina razvija se sve više novih kostiju. Većina pacijenata uspijeva živjeti oko 40 godina, jer nakon ove dobi vjerojatnost smrti povećava se kao posljedica problema s disanjem. Sportske ozljede, ozljede od pada ili čak invazivni medicinski postupci opasni su za takve ljude, jer mogu izazvati intenzivnu upalu mišića, tetiva i ligamenata, umjesto kojih se, unatoč zacjeljivanju, formiraju kosti, zamjenjujući ozlijeđeno vezivno tkivo.
uzroci
Sindrom kamenog čovjeka je autozomna dominantna genetska bolest uzrokovana mutacijom gena ACVR 1 (receptor aktivin tipa 1). U većini slučajeva ovaj je poremećaj spontan, a nove mutacije nastaju u nedostatku obiteljske anamneze. Oni se mogu pojaviti kao rezultat izloženosti ionizirajućem zračenju, kemikalijama, lijekovima i infekcijama. Ovaj učinak može se pojaviti u maternici ili ubrzo nakon rođenja. Međutim, u povijesti je zabilježeno nekoliko epizoda prenošenja gena s roditelja na potomstvo. U takvim okolnostima, za manifestaciju bolesti dovoljan je jedan izmijenjeni alel (kopija) roditeljskog gena.
U normalnim uvjetima, ACVR 1 gen djeluje kao modulator koji kontrolira rast i reprodukciju mišićnih stanica, ligamenata i drugih vezivnih tkiva. On kodira koštani morfogenetski protein VMP 1, koji kontrolira normalnu okoštavanje i sazrijevanje kostiju kostiju. Kada mutacije uslijed ozljeda ili virusne infekcije u mišićima i vezivnom tkivu, postoji stalna aktivacija gena s naknadnim oslobađanjem neispravnih proteina. To dovodi do taloženja koštanih stanica na oštećenim mjestima, prekomjernog rasta kostiju i fuzije zglobova i kostiju.
simptomi
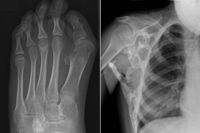
Simptomi sindroma kamena čovjeka prilično su izraziti i razvijaju se tijekom života. To uključuje:
- Prisutnost iskrivljenih velikih nožnih prstiju smatra se prvim znakom ovog poremećaja. Ovo je također važan simptom, jer pomaže liječnicima da ih razlikuju od ostalih sličnih stanja mišićno-koštanog sustava.
- Poteškoće u kretanju i krutost zglobova, što je posljedica njihovog spajanja s novoformiranim kostima.
- Poteškoće u prehrani zbog spajanja čeljusnih kostiju. Kao posljedica poremećaja prehrane obično postoje pridružene bolesti. Fuzija čeljusnog zgloba također dovodi do problema s govorom.
- S formiranjem novih kostiju u prsima, njegovo širenje je značajno komplicirano, što dovodi do problema s disanjem. Većina bolesnika sa sindromom kamena čovjeka umire od respiratornog zatajenja i upale pluća.
- Osobe koje pate od ove bolesti imaju karakterističnu grbavicu na leđima, odstupanje kralježnice u stranu, poteškoće u kretanju i nemogućnost obavljanja određenih zadataka. Tijelo počinje nalikovati čvrstom kipu. Najčešće u 2. ili 3. desetljeću života pacijenti postaju potpuno u krevetu.
Kako se nositi s tim
Do danas, liječenje sindroma kamena čovjeka ne postoji. Međutim, upotreba visokih doza kortikosteroida može pomoći u smanjenju intenziteta upale mišića i vezivnog tkiva, te na taj način odgoditi stvaranje novih kostiju. Pacijentima se obično preporučuje izbjegavanje padova, ozljeda i kontaktnih sportova.
Perinatalni test za djecu rođenu s ovim porokom nije rutinska procedura. Međutim, sama dijagnoza može se potvrditi genetskim istraživanjima.
Sindrom kamenog čovjeka u tinejdžerki

Sini Nemok, simpatična 18-godišnja djevojka iz Sjevernog Kensingtona (London) bori se protiv rijetke genetske bolesti. Po prvi put je dijagnozu "sindromom kamenog čovjeka" Sini postavio u dobi od 12 godina. Kao rezultat laganog pada, upalno područje na leđima postupno je zamijenjeno tumorima kostiju i uzrokovalo bolnu bol. Vrat i kralježnica spojili su se u jedno, ne pružajući djevojčici mogućnosti da podigne ruke iznad struka. Njezin sadašnji život zasjenjen je stalnim strahovima od padova i ozljeda jer će to sigurno dovesti do klijanja novih kostiju i pogoršati trenutno stanje.
Unatoč tako teškoj dijagnozi, Sini još uvijek provodi vrijeme sa svojim prijateljima. Obožava kuhanje, kupovinu i, kao i svaka normalna tinejdžerka, voli šminku. Njezina obitelj ne ostavlja nadu da će znanstvenici još uvijek moći razumjeti ovaj složen patološki proces i stvoriti lijek za liječenje sindroma kamena čovjeka.
Sorokina Julia Sergeevna
Kako se atopijski dermatitis manifestira u djetinjstvu? Kod većine djece prvi se znakovi bolesti javljaju u dojenačkoj dobi. Njihov izgled obično je povezan s unošenjem umjetnih mješavina, kravljeg mlijeka, jaja, ribe i nekih žitarica. Crvenilo, žuljevi, koža postaje vlažna ili, naprotiv, bebe se suše i ljušte na licu, tijelu, rukama i nogama. Djeca postaju nemirna, spavaju loše. Ako ne propustite trenutak i pribjegnete pomoći dermatologu, alergijska upala kože može se zaustaviti. Starost do 3 godine je najprikladnije vrijeme za liječenje. U ovom razdoblju djetinjstva možete s maksimalnom vjerojatnošću
Kod većine djece prvi se znakovi bolesti javljaju u dojenačkoj dobi. Njihov izgled obično je povezan s unošenjem umjetnih mješavina, kravljeg mlijeka, jaja, ribe i nekih žitarica. Crvenilo, žuljevi, koža postaje vlažna ili, naprotiv, bebe se suše i ljušte na licu, tijelu, rukama i nogama. Djeca postaju nemirna, spavaju loše. Ako ne propustite trenutak i pribjegnete pomoći dermatologu, alergijska upala kože može se zaustaviti. Starost do 3 godine je najprikladnije vrijeme za liječenje. U ovom razdoblju djetinjstva možete s maksimalnom vjerojatnošću
prekid "marša" atopije.
U dobi od 6–7 i 12–14 godina moguće je pogoršanje kožnog procesa. Provociraju ga kućna prašina, dlaka kućnih ljubimaca, biljni pelud, bakterije, plijesni i alergeni iz hrane koji odlaze u pozadinu. Važnu ulogu igraju stresne situacije, kršenje dnevnog režima, preopterećenje djeteta studijama, nastava u brojnim krugovima. Upala prelazi na nabore ruku, nogu, vrata. Koža postaje gušća, zadebljava, na mjestu ogrebotina formiraju se kore.
Kod nekih ljudi su manifestacije atopije u dojenačkoj dobi malene i ostaju bez pozornosti roditelja i pedijatara, ali u odrasloj se dobi ponovno pojavljuju, čini se da bi to bilo „prvi put“. Upala kože najčešće se javlja u naborima udova, na prstima, u zglobovima gležnja, na licu i vratu. Osip može biti vlažan, ekcem ili suh. Kombinira njihov snažni svrbež i rezidualne učinke u obliku zadebljane grube kože, ljuštenja, suhoće.
Atopijski maršU pravilu razvijte kasnije manifestacije atopijskog dermatitisa. Posljednjih godina govori se o takozvanom "atopijskom maršu". Što je to? Atopijski marš znači da dijateza kod djece može poslužiti kao početna faza za razvoj drugih, težih oblika alergije - bronhijalne astme, polinoze (alergija na pelud), alergije na hranu i lijekove, alergijskog rinitisa (rinitis) i konjuktivitisa (upala oka ), bolovi u zglobovima, migrene. Štoviše, ove bolesti mogu varirati u različitim razdobljima života kod jedne osobe. Na primjer, došlo je do osipa na koži, tada je sve propalo, pojavila se polinoza ili migrena. Kontrolirajući tijek atopijskog dermatitisa, liječnici i znanstvenici očekuju da spriječe "atopijski marš".
Atopija u nasljedstvo?Atopijski dermatitis i atopija su urođena i nasljedna stanja. To znači da postoje genetski čimbenici koji određuju atopiju. Ovi se mehanizmi danas pažljivo proučavaju kako bi poslužili razvoju novih tretmana atopije u budućnosti.
Svi putevi nasljeđivanja atopijskog dermatitisa još nisu u potpunosti određeni. Znamo da ako jedan od roditelja ili najbliža rodbina djeteta ima atopijski dermatitis, astmu ili alergijski rinitis, tada će i dijete razviti atopijski dermatitis s vjerojatnošću od 50%. Istovremeno, među rođacima 30% osoba s atopijskim dermatitisom nema nikakvih manifestacija alergije.
Atopijska nasljednost uopće nije presuda, osuđuje osobu cijeli život ili neko vrijeme doživljava simptome alergije. Možete biti "atopikom" i ne imati osip i svrbež.
Izgled osobe s atopijomKoža koja pati od atopijskog dermatitisa je suha. Koža prtljažnika i ekstenzorske površine ruku i / ili nogu prekriveni su sjajnim, mesnatim sitnim prištićima. Na bočnim površinama ramena, laktova, ponekad u predjelu ramenskih zglobova mogu postojati puknute guste male papule ("grater"). U starijoj dobi koža je raznolika uz prisustvo tamnih i bijelih mrlja. Često se pacijentima na obrazima definiraju bjelkaste mrlje.
Tijekom remisije, jedine minimalne manifestacije atopijskog dermatitisa mogu biti jedva ljuskava, blago zadebljana koža ili čak pukotine u području ahikularnog ušća. Pored toga, takvi znakovi mogu biti cheilitis (pukotine, suhe usne), ponavljajući plikovi (duboke pukotine u kutovima usta), medijalni pukotine donje usne i crvena suha koža gornjih kapka. Tamni krugovi oko očiju, blijeda koža zemljane nijanse mogu biti važni pokazatelji atopijske predispozicije.
Kako atopijski dermatitis utječe na psihologiju?Psiho-emocionalni utjecaj nije ograničen na slučajna i kratkotrajna iskustva zbog pogoršanja osipa. Nekontrolirane manifestacije atopijskog dermatitisa stalno kompliciraju život atopika. Svrab uzrokuje nelagodu, a ponekad dovodi do nesanice, razdražljivosti, depresije i povećanog umora. Osip na otvorenim dijelovima tijela mora biti skriven od drugih, uvijek morate imati na umu da se nešto ne može učiniti, ili će opet izazvati svrbež i osip.
Atopijski dermatitis ima snažan učinak na čitav životni stil i izgled čovjeka, ponekad ga čini istinski „drugačijim“, gledajući drugačije na svijet u kojem postoji toliko potencijalno opasnih neprijateljskih alergena koje drugi normalno podnose. Vjeruje se da su "atopični" skloniji intelektualnim potragama, promišljenim i pažljivim analizama onoga što se događa okolo, osjetljivije i zatvorenije.
Manifestacije atopijskog dermatitisa utječu ne samo na psihologiju pacijenta, već i na cijelu obitelj, ljude oko njega i njihove međusobne odnose.
Što učiniti atopiku? Postoje mnogi od nas, "atopični", 1-3% svih odraslih Europljana i 10-20% školske djece. Ovako se ispostavlja: "to je nešto svakodnevno!" Možemo prevladati stres i atopijski dermatitis.
Postoje mnogi od nas, "atopični", 1-3% svih odraslih Europljana i 10-20% školske djece. Ovako se ispostavlja: "to je nešto svakodnevno!" Možemo prevladati stres i atopijski dermatitis.
Da biste prevladali emocionalni stres i socijalne probleme, potrebna vam je samopouzdanje i sposobnost kontrole stanja vaše kože. Trebate otvorenu, povjerljivu raspravu o svom stanju s prijateljima, rođacima, liječnicima, drugim osobama s istim problemom.
Za održavanje stanja remisije potrebna je posebna njega kože, dermatolozi su razvili posebne alate - emolijente. Mnoge poznate marke kozmetike imaju liniju proizvoda za atopiju
Koža: Aven, La Rosh Pose, itd. Uz stalnu upotrebu gela za pranje i kreme za tijelo iz ove serije, obnavljamo zaštitnu barijeru kože i uklanjamo neadekvatne reakcije.
Što još možete koristiti za atopiju? Naravno, sorbenti! To su tvari koje se gutaju, vežu toksine, razne spojeve i prirodnim putem ih uklanjaju iz tijela. kao jedan od sorbenata koje već dugo znam. Sorbenti su indicirani za liječenje atopijskog dermatitisa. Malim pacijentima koji su „atopični“ teško je popiti čašu vode sa sorbentnim pilulama u jednom gutljaju. Fini prah je najprikladniji za djecu, lako se razvode u maloj količini vode, za razliku od grubozrnatih kolega, što olakšava njegov prijem. Tada možete popiti čašu vode pola sata. Nakon dvotjednog tečaja, često znakovi započetog pogoršanja prolaze, čak i bez upotrebe određenog liječenja. Atopični sorbent za odrasle uzima se kako tijekom akutne faze dermatitisa, tako i za profilaksu prije sezonskih egzacerbacija.
Gdje treba liječiti pacijenta s atopijskim dermatitisom?Potrebno ga je nadzirati i liječiti isti dermatolog. Ako je potrebno, dermatolog propisuje konzultacije medicinskih stručnjaka: neurologa, gastroenterologa, alergologa, vertebrologa itd. Jedini način da se osigura kontinuitet različitih vrsta terapije je praćenje reakcije pacijenta na njih.
Nažalost, moramo se suočiti s pacijentima koji, bez završenog propisanog tečaja liječenja, traže novonastale vanjske lijekove, prelaze od jednog liječnika do drugog i svaki put, ne postižući očekivani učinak, doživljavaju dodatni stres, praćen pogoršanjem bolesti. Ne bavite se liječenjem. Ovo je ozbiljna bolest koja može dovesti do opasnih komplikacija i, kao što je rečeno, do razvoja drugih oblika "atopije". Da biste kontrolirali bolest, spriječili komplikacije, trebali biste slijediti preporuke liječnika dermatologa.
Najrjeđe bolesti na svijetu
I primitivni pećinski ljudi i moderni sjajni znanstvenici - čovječanstvo se uvijek borilo i bori se s mnogim bolestima. Postoji skupina nasljednih bolesti koje je teško izbjeći ako su tvoji roditelji bili bolesni; Neke su bolesti proizvod nepredvidivih genetskih mutacija. Velika skupina bolesti posljedica je reprodukcije i prosperiteta mikroskopskih organizama koji su se naselili unutar ljudskog tijela.
Gilbertov sindrom
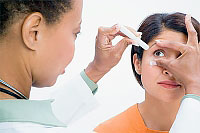 Gilbertov sindrom (SJ) genetska je bolest i dovodi do poremećaja razmjene bilirubina, što može izazvati benignu nekonjugiranu hiperbilirubinemiju. Metabolizam bilirubina je poremećen zbog nedostatka glukuroniltransferaze, posebnog jetrenog enzima. To izaziva porast razine nevezanog bilirubina u krvi i pojavu žutice. Kod Gilbertovog sindroma u pravilu nema prijetnje za fetus. Prisutnost SJ povećava rizik od razvoja žučne kamenac.
Gilbertov sindrom (SJ) genetska je bolest i dovodi do poremećaja razmjene bilirubina, što može izazvati benignu nekonjugiranu hiperbilirubinemiju. Metabolizam bilirubina je poremećen zbog nedostatka glukuroniltransferaze, posebnog jetrenog enzima. To izaziva porast razine nevezanog bilirubina u krvi i pojavu žutice. Kod Gilbertovog sindroma u pravilu nema prijetnje za fetus. Prisutnost SJ povećava rizik od razvoja žučne kamenac.
Simptomi Gilbertovog sindroma jasnije se pojavljuju pod utjecajem stresa, fizičkog napora, neuhranjenosti, nakon virusnih bolesti i kao posljedica alkohola i određenih lijekova. Za Gilbertovu bolest su karakteristični:
- astenija;
- požutenje sklera i sluznica različitih stupnjeva (žutost kože se ne opaža uvijek);
- bol u jetri;
- povišena razina bilirubina u krvi;
- neispravnost želuca i bolna probava.
Gilbertov sindrom je urođen, u tom slučaju se simptomi pojavljuju u dobi između 12 i 30 godina. Druga vrsta sindroma je hiperbilirubinemija posthepatitisa, koja se očituje nakon što je pretrpjela virusni hepatitis. U drugom slučaju potrebno je provesti diferencijalnu dijagnozu kako se ne bi zbunio LF s kroničnim hepatitisom.
Dijagnoza Gilbertovog sindroma
Za dijagnostičke studije i planiranje liječenja potrebno je kontaktirati terapeuta, genetičara, hematologa i gastroenterologa (hepatolog). Ako se sumnja na Gilbertov sindrom, osim uzimanja anamneze i fizikalnog pregleda, propisane su sljedeće dijagnostičke metode:
- - S LF se primjećuje porast hemoglobina (\u003e 160 g / l), moguća je retikuloza i smanjenje osmotske otpornosti eritrocita.
- Biokemijska analiza krvi - bilirubina može doseći 6 mg / dL, ali uglavnom ne prelazi granicu od 3 mg / dL. Parametri koji određuju funkciju jetre, ostaju normalni. Alkalna fosfataza se može povećati.
- PCR - genetski marker SJ - broj TA-ponavljanja u promotorskom lancu gena UGT1A1.
- Ultrazvuk žučnog mjehura i duodenalna intubacija - gotovo svi bolesnici sa SJ imaju promjene u biokemijskom sastavu žuči.
- Biopsija jetre - moguće patološke promjene u tijelu.
- Uzorak s postom - u prisutnosti SJ pothranjenosti povlači za sobom porast serumskog bilirubina.
- Test s fenobarbitalom - upotreba fenobarbitala na pozadini LF doprinosi snižavanju razine nekonjugiranog bilirubina.
- Uzorak s nikotinskom kiselinom u LF izaziva porast sadržaja nekonjugiranog bilirubina. Ista reakcija se događa i kada se daje rifampicin.
Liječnik može propisati dodatne studije i diferencijalnu dijagnozu LF-a s drugom hiperbilirubinemijom.
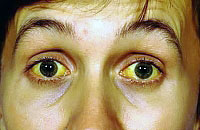 Prognoza je prilično povoljna, zbog činjenice da je Gilbertova bolest relativno sigurna i nije potrebno posebno liječenje (više je kućnog karaktera). Osnova terapije je poštivanje normalne prehrane, rada i odmora. Tijekom egzacerbacija morate slijediti dijetu broj 5 (odbijanje masne i pržene hrane, alkohol), uzimati vitamine i choleretic agense. Terapeut može propisati tečaj hepatoprotektora. Važno je zapamtiti da ne biste trebali pribjegavati toploj fizioterapiji. Liječenje SJ-a usmjereno je na vraćanje normalne razine uridin-difosfat-glukuroniltransferaze (jetreni enzim) i stabiliziranje opće dobrobiti pacijenta.
Prognoza je prilično povoljna, zbog činjenice da je Gilbertova bolest relativno sigurna i nije potrebno posebno liječenje (više je kućnog karaktera). Osnova terapije je poštivanje normalne prehrane, rada i odmora. Tijekom egzacerbacija morate slijediti dijetu broj 5 (odbijanje masne i pržene hrane, alkohol), uzimati vitamine i choleretic agense. Terapeut može propisati tečaj hepatoprotektora. Važno je zapamtiti da ne biste trebali pribjegavati toploj fizioterapiji. Liječenje SJ-a usmjereno je na vraćanje normalne razine uridin-difosfat-glukuroniltransferaze (jetreni enzim) i stabiliziranje opće dobrobiti pacijenta.
Potrebno je konzultirati se s liječnikom i hepatologom, koji se lijekovi mogu koristiti u pozadini Gilbertovog sindroma, a koje ćete morati napustiti (na primjer, anabolički steroidi, glukokortikoidi, kofein i paracetamol mogu povećati manifestaciju žutice).
Rak crijeva: simptomi i faktori rizika
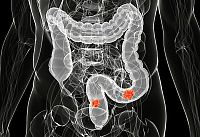 Rak crijeva je maligni tumor koji se formira na sluznici u različitim dijelovima crijeva. Najčešće se tumor može razviti iz polipa, ali ne pretvaraju se svi u onkologiju.
Rak crijeva je maligni tumor koji se formira na sluznici u različitim dijelovima crijeva. Najčešće se tumor može razviti iz polipa, ali ne pretvaraju se svi u onkologiju.
Rak crijeva dok se razvija može poremetiti normalno funkcioniranje organa i izazvati krvarenje, uključujući vidljivo u fekalnoj masi. Ako je kasna dijagnoza crijevnog raka nastala zbog simptoma, on se može proširiti na druge organe, što će značajno pogoršati prognozu liječenja.
Rak crijeva: Čimbenici rizika
Službena medicina ne navodi točne uzroke raka debelog crijeva, ali identificira glavne čimbenike rizika koji povećavaju vjerojatnost razvoja raka u crijevima:
- dob: najčešće su osobe s crijevnim rakom bolesne nakon 50 godina;
- nezdrav način života: mala tjelesna aktivnost, bezvrijedna hrana, prekomjerna težina, zlouporaba alkohola i pušenje;
- : upalni procesi u crijevima (Crohnova bolest, ulcerozni kolitis itd.) smatraju se prekanceroznim bolestima koje izazivaju razvoj onkologije;
- nasljednost: rizik od raka povećava se ako su neposredne rodbine oboljele od njih ili drugih crijevnih bolesti.
Rak crijeva: simptomi
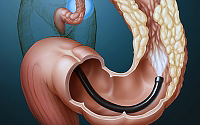 U početnim fazama crijevnog raka, simptomi možda neće privući pažnju pacijenta. Promjene u učestalosti pokreta crijeva (u smjeru smanjenja ili povećanja), nerazumni gubitak težine, umor i slabost, anemija, bol u anusu - to su glavni znakovi koji karakteriziraju početak onkološkog procesa u crijevima.
U početnim fazama crijevnog raka, simptomi možda neće privući pažnju pacijenta. Promjene u učestalosti pokreta crijeva (u smjeru smanjenja ili povećanja), nerazumni gubitak težine, umor i slabost, anemija, bol u anusu - to su glavni znakovi koji karakteriziraju početak onkološkog procesa u crijevima.
S razvojem bolesti mogu se pojaviti uporni bolovi u trbuhu, natečenost i pogoršanje općeg blagostanja. Pojava bilo kojeg od simptoma trebao bi biti dobar razlog za neposrednu posjetu liječniku.
Kada se rak otkrije u ranim fazama, prognoza liječenja prilično je optimistična - oko 90% pacijenata ostane živo i više ne odlaze liječniku da se žale. Međutim, većini ljudi nedostaju prvi simptomi, uzimajući ih za poremećaj ili hemoroidne procese, započinje bolest, a čak i operacija može spasiti život samo oko 60% pacijenata.
Zašto nam trebaju dodatni zubi?
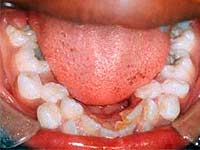 Komplementarni zubi, odnosno hiperdontija, jedna su od nasljedno utvrđenih anomalija broja zuba, koja su trenutno uobičajena. Oko 2-3% bolesnika s malformacijama zubnog sustava ima pored 20 mlijeka ili 32 stalne denticije. Priroda ove patologije nije potpuno jasna, vjeruje se da je njezino pojavljivanje povezano s kršenjem polaganja zuba, ili bolje rečeno, s kršenjem mehanizma cijepanja zubne ploče, što rezultira većim brojem zubnih rudimenata.
Komplementarni zubi, odnosno hiperdontija, jedna su od nasljedno utvrđenih anomalija broja zuba, koja su trenutno uobičajena. Oko 2-3% bolesnika s malformacijama zubnog sustava ima pored 20 mlijeka ili 32 stalne denticije. Priroda ove patologije nije potpuno jasna, vjeruje se da je njezino pojavljivanje povezano s kršenjem polaganja zuba, ili bolje rečeno, s kršenjem mehanizma cijepanja zubne ploče, što rezultira većim brojem zubnih rudimenata.
Gdje potražiti dodatne zube?
Prekomplementarni zubi mogu se naći kod djece na ugrizu mlijeka, ali češće se otkrivaju nakon promjene zuba u trajni ugriz.
Obično se javljaju dodatni zubi oko srednjih gornjih sjekutića, kutnjaka, premolara, očnjaka, rjeđe između donjih sjekutića, premolara i očnjaka. Mogu rasti na zubnom luku, a mogu se nalaziti na pragu usne šupljine ili izravno u usnoj šupljini u gornjem nepcu.
Oblik nadzemnih zuba može biti sličan uobičajenim stalnim jedinicama zuba, ali češće imaju oblik kapi ili šiljatog oblika. Mogu se razdvojiti, lemiti trajnim zubima, tvore čitave zubne konglomerate i zubne formacije.
Ponekad se komplementarni zubi sakriju od očiju, tj. Oštećuju se i tada se otkrivaju samo rendgenski pregled.
Koji su opasni komplementarni zubi?
Jedinice s prekomplemenom komplementa ometaju stvaranje denticije i sprečavaju erupciju trajnih zuba. Značajnom veličinom čeljusti dodatni zub ne narušava strukturu denticije, a s malom vilicom sigurno postaje uzrok nepravilnosti u položaju cjelovitih zuba, što za čovjeka ima negativne estetske, funkcionalne i često psihološke posljedice.
U djece s abnormalnim zubnim razvojem apetit se često smanjuje, žvaču hranu sporije, gutanje je često poremećeno, a sve to uzrokuje razvoj bolesti probavnog sustava.
Bliski raspored zuba, njihov pogrešan položaj ometaju procese samočišćenja zuba i provođenja higijenskih postupaka. To stvara povoljne uvjete za razvoj karijesa, gingivitisa, parodontitisa i parodontne bolesti, što dovodi do uništenja tvrdih tkiva zuba i njihovog gubitka.
Vlasnici dodatnih zuba često puknu. Govorni poremećaji i kozmetički nedostaci uzrokuju ismijavanje djeteta, od njega oblikuju nekomunikativnu i zatvorenu ličnost, a često utječu na njegov mentalni razvoj.
Hiperdontska dijagnostika
U većini slučajeva, nadzemni zubi otkrivaju se tijekom erupcije prednjih zuba. Da bismo razjasnili njihov broj i mjesto, neophodna je rentgenska dijagnostika, međutim, neophodna je jednostavna rendgenska analiza, jer su sjene s dodatnih zuba nanesene na konture kompletnih elemenata denticije.
Za točnu dijagnozu hiperdontici, rendgenski zraci se koriste unutar usta sa slikama u raznim projekcijama. U slučaju višestrukog zadržavanja superkompletnih zuba, ortopantomografija daje korisne informacije o međusobnom rasporedu superkompletnih i trajnih zuba.
Što učiniti s komplementarnim zubima?
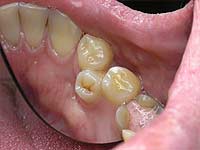 Pristup liječenju hiperdontije je različit, terapija ovisi o lokaciji dodatnih zuba. Općenito, superbrojne zube treba ukloniti što je prije moguće, pogotovo ako narušavaju anatomiju zuba, što uzrokuje bolna iskustva kod pacijenta. Kada eliminirate dodatne zube u djetinjstvu, normalan oblik zuba često se vraća zbog mehanizama samoregulacije tijela, ali ako propustite vrijeme, ne možete bez naknadnog ortodontskog liječenja.
Pristup liječenju hiperdontije je različit, terapija ovisi o lokaciji dodatnih zuba. Općenito, superbrojne zube treba ukloniti što je prije moguće, pogotovo ako narušavaju anatomiju zuba, što uzrokuje bolna iskustva kod pacijenta. Kada eliminirate dodatne zube u djetinjstvu, normalan oblik zuba često se vraća zbog mehanizama samoregulacije tijela, ali ako propustite vrijeme, ne možete bez naknadnog ortodontskog liječenja.
Naprotiv, da bi se sačuvale funkcije denticije, naprotiv, žrtvuju distopični trajni zub, istovremeno održavajući povoljno pozicioniran, anatomski potpun, kompletan zub.
Ako nadzemni zub raste na mjestu neprohodnog stalnog, prvo se utvrđuje stupanj njegove korisnosti. Ako je nadnacionalni zub stabilan, ima razvijen korijen i više ili manje anatomsko je ispravnog oblika, a neprobojni „legalni vlasnik mjesta“ je tako neodrživ i uzaludan, prednost se daje „napadaču“.
Uklanjanje pogođenih superkompleksnih zuba uronjenih u čeljusno tkivo predstavlja određene poteškoće povezane s njihovom dubinom, nepravilnim oblikom, blizinom korijena i korijenima trajnih zuba. Međutim, racionalan operativni pristup nadzemnom zubu, uzimajući u obzir rezultate rendgenskog pregleda, omogućuje uspješno rješavanje ovih problema.
U djece se uklanjaju superbrojni zubi pod općom ili lokalnom anestezijom, pod utjecajem sedativa, u odraslih je dovoljna lokalna anestezija.
Porfirija - znanstveno utemeljeni "vampirizam"
Vampirizam je moderna subkultura koja ujedinjuje mlade ljude koji sebe smatraju vampirima. U osnovi, interes je ograničen na proučavanje vampirskih tema u umjetnosti i oponašanje pojavljivanja omiljenih likova, mladi ljudi vjerojatno neće razmišljati o povijesti podrijetla slika vampira.
Slučajevi "nenaučnog" vampirizma
Pokret "vampirizam" nastao je 1970. godine zahvaljujući obožavateljima Anne Rice, autorice slavnog romana "Intervju s vampirom". Međutim, tema vampira ukorijenjena je u dalekoj prošlosti i ogleda se u folkloru mnogih naroda.
Slika vampira u umjetnosti razvijala se tijekom godina, ali što se najviše odrazilo na gotički roman koji je objavio irski pisac Bram Stoker 'Drakula' objavljen 1897. godine, kasnija djela svoj život duguju ovom besmrtnom stvaranju.
Koji su književni znakovi vampirizma?
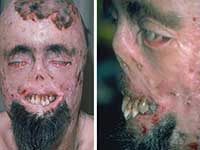 Najčešće se vampiri prikazuju kao inteligentne, elegantne, tajanstvene i seksi osobe koje vode skroviti život.
Najčešće se vampiri prikazuju kao inteligentne, elegantne, tajanstvene i seksi osobe koje vode skroviti život.
Krv im treba kako bi održali metabolizam i ne umrli. Prema legendi:
- vampiri se boje sunčeve svjetlosti, zaštićeni tamnom odjećom, izlaze samo pod pokrovom noći i vraćaju se prije zore;
- dnevna svjetlost ubija vampira i smanjuje njegovu moć;
- izbjegavaju večere i večere, ljudska hrana im je tuđa;
- blijedi su, koža je tanka i ranjiva, hladna na dodir;
- nepromijenjena - očnjaci i desni dodirivani ljubičastom bojom;
- oči vampira okružene su maglom lepršavih trepavica, vjeverice su crvenkaste, a zjenice zamagljene;
- karakteriziraju ih tjeskoba, sumnjičavost, agresivnost, postaju nasilni u vrijeme akutne želje za krvlju, mogu se pretvoriti u čudovišta u fizičkom i psihološkom smislu.
porfirija
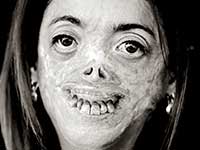 Ne posjedujući znanje iz područja medicine, crpeći inspiraciju iz irskih mitova o vampirima, tradiciji naroda Transilvanije, povijesnim opisima života Vlada Tepesa, prototipu Drakule, Stoker je, bez da je znao, opisao patnju teško bolesne osobe od porfirije.
Ne posjedujući znanje iz područja medicine, crpeći inspiraciju iz irskih mitova o vampirima, tradiciji naroda Transilvanije, povijesnim opisima života Vlada Tepesa, prototipu Drakule, Stoker je, bez da je znao, opisao patnju teško bolesne osobe od porfirije.
Porfirija, inače - ljubičasta bolest, skupina bolesti povezanih s poremećenim metabolizmom porfirina, svijetlo crveni pigment. Osnova patologije je kršenje sinteze heme - spoja porfirina s željezom, osnova ljudskih eritrocita. Neuspjeh u obrazovnom sustavu hema dovodi do anemije, nakupljanja u tijelu produkata međupredmetnog metabolizma koji toksično djeluju na organe i sustave koji uzrokuju tipične simptome vampirove bolesti.
Uzroci porfirije su genetski, bolest se nasljeđuje, Vjerojatnost prenošenja gena za porfiriju prilično je velika, bolesni roditelj „daje“ defektni gen djetetu u 50% slučajeva, bez obzira na spol, ali samo u 20% slučajeva razvija se klinička slika bolesti. Njegova manifestacija zahtijeva djelovanje. izazivački čimbenici: neki lijekovi, infekcije, hormonska preuređenja, određena hrana i alkohol - ne za ništa, što su mitski vampiri izbjegavali ljudske gozbe.
Simptomi porfirije
Kako su bolesti češće među muškarcima i manifestiraju se u proljetnim i ljetnim mjesecima. Tipičan znak porfirije je urin crvenkastosmeđi, zbog prisutnosti oksidiranog porfirinogena, koji se pretvara u ljubičasti porfirin.
Akutna porfirija očituje se jakom boli u trbuhu, donjem dijelu leđa, udovima, tahikardijom, povišenim krvnim tlakom, povraćanjem, mišićnom slabošću, psihomotornom agitacijom, halucinacijama, zabludama, epileptiformnim napadima i drugim simptomima koji se razvijaju kao posljedica akutnog trovanja tijela koja proizlazi iz metabolizma porfirina i difuznih perifernih lezija i središnjeg živčanog sustava.
Porfirija ima vrlo tipičan izgled.
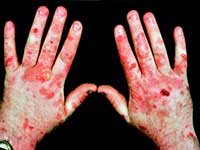
Možete zamisliti reakciju ljudi u srednjem vijeku, kada su bili suočeni s bolesnom porfirijom. Takav spektakl ostavio je traga u sjećanju, utisnutom u legende, obrastao mitskim detaljima.
Porfirija je ozbiljna bolest, koja se uglavnom liječi infuzijom hema. Uz to, propisani su simptomatski agensi, plazmafereza, krv je nužna da bi se pacijenti mogli nositi s intoksikacijom i samo živjeti.
Pravi problem čovjeka: neplodnost i njeni uzroci
 Kažu da bi svaki čovjek u svom životu trebao posaditi drvo, sagraditi kuću i odgajati sina. A ako se praktički svaki pripadnik jačeg spola po želji suoči s prva dva zadatka, tada se, nažalost, pri rješavanju posljednjeg od njih, čak 8% muškaraca na Zemlji suoči s ozbiljnim problemima. I ta brojka ne uzima u obzir one koji su se predali neplodnosti i odlučili ne dijeliti svoj problem s liječnicima.
Kažu da bi svaki čovjek u svom životu trebao posaditi drvo, sagraditi kuću i odgajati sina. A ako se praktički svaki pripadnik jačeg spola po želji suoči s prva dva zadatka, tada se, nažalost, pri rješavanju posljednjeg od njih, čak 8% muškaraca na Zemlji suoči s ozbiljnim problemima. I ta brojka ne uzima u obzir one koji su se predali neplodnosti i odlučili ne dijeliti svoj problem s liječnicima.
Neplodnost kod muškaraca je uzrok neplodnosti para
Neplodnost nije samo odsustvo djece, ona se dijagnosticira u slučaju da par, koji aktivno živi seksualno, a da ne koristi kontracepciju, ima poteškoća u začeću godinu dana. Malo razjasnimo pojam "aktivnog seksualnog života", za jednoga je to svakodnevni seks, za drugog - nekoliko puta mjesečno. U slučaju neplodnosti - "aktivan" znači barem 1 puta tjedno.
Prema statistikama, u 40% slučajeva izostanka djece, bračni je par upravo kriv. Razlozi za to mogu biti različiti, naizgled bezopasni i lako premostivi ili toliko teški da ih je nemoguće eliminirati.
Muška neplodnost, kao i ženska, mogu biti apsolutna i relativna. Čovjek će morati živjeti s apsolutnom sterilnošću ako mu budu uklonjene sjemenske žlijezde. Ostale mogućnosti neplodnosti potencijalno su relativne, zahtijevaju dubinsku dijagnozu kako bi se pronašao uzrok i riješio problem.
Varijante muške neplodnosti: uzroci i oblici
 Postupak formiranja punopravnih spermatozoida prilično je kompliciran i kontrolira ga dio mozga koji proizvodi hormon - hipofiza-hipotalamički sustav. Spolne ćelije koje se formiraju u testisu sazrijevaju na putu do sjemenskih vezikula, ali izostanak problema u ovom dijelu proizvodnje ne jamči uspješnu oplodnju. Na reproduktivnu sposobnost muškarca utječe stanje svih muških organa i cijelog organizma.
Postupak formiranja punopravnih spermatozoida prilično je kompliciran i kontrolira ga dio mozga koji proizvodi hormon - hipofiza-hipotalamički sustav. Spolne ćelije koje se formiraju u testisu sazrijevaju na putu do sjemenskih vezikula, ali izostanak problema u ovom dijelu proizvodnje ne jamči uspješnu oplodnju. Na reproduktivnu sposobnost muškarca utječe stanje svih muških organa i cijelog organizma.
Što uzrokuje ovaj problem?
- Hipotalamičko-hipofizni poremećaji koji se javljaju u mozgu, na razini hormonske regulacije spermatogeneze.
- Testisi povezani s testisima.
- Posttestikularno, javlja se u smjeru sperme od testisa do izlaza iz uretre.
- Imunološki uz prisustvo spermatozoida koji ubijaju spermu.
- Poremećaji ejakulacije, odnosno problem ejakulacije.
- Seksualni poremećaji koji krše isporuku sperme ženskim genitalijama, poput erektilne disfunkcije i smanjene seksualne želje.
Na sposobnost čovjeka da nastavi utrku nepovoljno utječu:
- nepovoljna ekološka situacija;
- stres;
- lijekovi u visokim dozama;
- pušenje;
- unos alkohola;
- upotreba droga.
Neplodnost testisa
Neplodnost testisa javlja se s bolešću testisa i njegovom inertnošću.
- Varikozne vene skrotuma i spermatične vrpce (varikokele).
- Kriptorhidizam, bilateralno, nije uklonjen ili eliminiran prilično kasno, kada je tkivo za proizvodnju sjemena testisa već atrofirano.
- Torzija testisa, što dovodi do dramatičnog kršenja njegove funkcije.
- Orhitis ili upala testisa, u kojoj umiru stanice prekursora spermatozoida.
- Hipergonadotropni hipogonadizam - hipoplazija testisa.
- Genetski uzroci poremećaja stvaranja reproduktivnog sustava i stvaranja testisa.
- Otpornost na androgene, kada je spermatogeni epitel testisa gluh do hormonalnih signala, proglašavajući stvaranje klijavih stanica.
- Neopstruktivna azoospermija, stanje u kojem proizvodnja sperme nije oslabljena, njihovo kretanje po vasilnim žlijezdama nije teško, ali izlaz ne otkriva "niti jednog" živog primjerka koji bi mogao nastaviti rod.
Posttestikularni uzroci neplodnosti
Ovi uzroci dovode do kršenja sazrijevanja spermatozoida, njihove smrti, slabljenja njihove sposobnosti oplodnje, a također ometa kretanje sperme duž vasnih žlijezda.
- Infekcije genitalnih organa, posebno se javljaju dulje vrijeme i skrivene, na primjer, klamidija, trihomonijaza, mikoplazmoza, ureaplazmoza, infekcija citomegalovirusom, herpes.
- Nespecifične upale prostate, uretre i sjemenskih vezikula.
- Nedostatak epididimisa, u kojem spermatozoidi "sazrijevaju", i kanala, kroz koji izlaze iz testisa.
- Blokada vas deferensa ili njihovo uklanjanje.
Konačno, postoje opcije kada nije moguće utvrditi razloge pada reproduktivne funkcije, takozvanu idiopatsku neplodnost. U svakom slučaju, da bi se dobila konačna dijagnoza, potrebno je konzultirati urologa i proći cjelovit pregled.
Dijabetes melitus tip I, naime, nalazi se u djece, odnosi se na bolesti čija je osjetljivost naslijeđena. Predispozicija, ali ne i sama bolest, razvija se samo kad provociranje vanjskih i unutarnjih čimbenika djeluje na djetetovo tijelo. Svi uzroci dijabetesa do sada nisu identificirani, ali vjeruje se da je infekcija ili stres najčešće polazna točka bolesti.
Čini se da ako su roditelji ili druga rodbina djeteta svjesni uzroka i znakova dijabetesa, budući da i sam pati, ne bi trebalo biti poteškoća u ranom otkrivanju bolesti kod djeteta. Međutim, nažalost, najčešće se bolest nalazi u
kasna faza, kada je beba već u ozbiljnom stanju i u vitalnoj je potrebi intenzivne medicinske aktivnosti. Koliko god bilo žalosno reći, u ovoj je fazi dijabetes vrlo teško liječiti i uzrokuje teške komplikacije. Situaciju je zakomplicirala činjenica da dijabetes ima vrlo kratko skriveno razdoblje, što znači da nema vremena za duge meditacije.
Svaki odrasli član obitelji trebao bi jasno znati prve znakove dijabetesa kod djece i biti u stanju trezveno procijeniti one zdravstvene pokazatelje koji su najvažniji s gledišta rane dijagnoze bolesti.
Koje znakove dijabetesa roditelji trebaju primijetiti?
- Promjena apetita:
- pojava neprirodne žudnje za djetetom;
- žudnja je često, tj. dijete zbog jakog osjećaja gladi teško može izdržati tradicionalne pauze od 3-4 sata između obroka;
- slabost i pospanost nakon 1,5-2 sata nakon jela.
Naravno, većina djece voli slatkiše, a mnogi teže spavaju nakon jela, ali ako postoji genetska predispozicija za dijabetes tipa I, te navike mogu biti prvi znakovi bolesti, a njihovo izolirano postojanje može ukazivati na to da bolest nije otišla daleko, pa će to biti lakše liječiti. - Dijete gubi na težini, unatoč normalnom i čak povećanom apetitu.
Gubitak kilograma nije potrebno otpisati činjenicom da dijete brzo raste, bolje je pregledati ga i provjeriti je li promjena tjelesne težine uzrokovana povećanom tjelesnom aktivnošću i rastućim potrebama djeteta, a ne činjenicom da se njegovo tijelo bori protiv bolesti. Unatoč činjenici da krv sadrži višak glukoze, stanice tijela djeteta doživljavaju snažnu glad, jer gušterača sa šećernom bolešću teško sintetizira inzulin potreban za glukozu koju tkiva apsorbiraju. - Dijete se brzo umara, postaje tromo, pospano.
U nedostatku vrućice, kašlja i drugih znakova prehlade - ove simptome treba upozoriti u smislu dijabetesa. - Dijete počinje češće piti i mokreti, iako ovaj simptom dijabeolozi prepoznaju kao kasni.
Poput soli, šećer privlači tekućinu u sebe, tijelu, pokušavajući razrijediti šećer, treba voda, signalizirajući to žeđi. Prije ili kasnije, kada dijabetes melitus, bubrezi prestanu zadržavati glukozu u tijelu, počinje se izlučivati mokraćom, što zauzvrat dovodi do porasta diureze. Djeca s dijabetesom počinju ustajati noću u wc-u, a ponekad mokri krevet. - Mrlje od urina na loncu, u WC-u, na pelenama postaju ljepljive.
Ovo je čisto fizički fenomen, otopina šećera, iz očitih razloga, nakon što isparavanje vode ostavlja iza sebe ljepljive mrlje. Pažljiva majka uvijek će primijetiti ovaj simptom.
mučnina, povraćanje, bolovi u trbuhu, suha i svrbežna koža, znakovi neurodermatitisa, uporna furunculoza, pioderma, zamagljen vid kasni su simptomi i učinci dijabetesa, znak da je bolest već dobila snagu i da će biti izuzetno teško zaustaviti njezin razvoj. Ali ako se roditelji obrate endokrinologu kada se pojave prvi signali dijabetesa, bolest bi se mogla otkriti u ranim fazama, čak i prije nego što je rad gušterače poremećen i razina šećera u krvi poraste. Vrijeme ne bi nedostajalo i liječnici bi mogli spasiti dječje snage za borbu protiv bolesti i za cjelovit život.
Upozorenje! Svi odrasli trebaju biti svjesni prisutnosti dijabetesa kod djeteta: učitelji u kontaktu s njim, učitelji, susjedi, prijatelji. Prvo, to će omogućiti izbjegavanje pogrešaka u bebinoj prehrani, drugo, u slučaju naglog pogoršanja zdravstvenog stanja, dostaviti ga u specijalizirano endokrinološko odjeljenje, a ne, na primjer, u bolnicu za infektivne bolesti ili na operativni zahvat.
Među nasljednim bolestima koje nastaju kao rezultat mutacija tradicionalno postoje tri podskupine:
- monogene nasljedne bolesti
- poligene nasljedne bolesti
- aberacije kromosoma
Od nasljednih bolesti potrebno je razlikovati urođene bolesti, koje nastaju intrauterinim oštećenjima, uzrokovanim, primjerice, infekcijom (sifilisom ili toksoplazmozom) ili utjecajem drugih štetnih čimbenika na fetus tijekom trudnoće.
Mnoge se genetski određene bolesti manifestiraju ne odmah nakon rođenja, već nakon nekog, ponekad vrlo dugog vremena.
Monogene nasljedne bolesti
Monogene bolesti nasljeđuju se u skladu s zakonima Mendelove klasične genetike. U skladu s tim, za njih genealoška istraživanja omogućuju otkrivanje jedne od tri vrste nasljeđivanja: autosomno dominantno, autosomno recesivno i spolno nasljeđeno.
Ovo je najopsežnija skupina nasljednih bolesti. Trenutno je opisano više od 4000 varijanti monogenih nasljednih bolesti, čija je velika većina prilično rijetka (na primjer, učestalost anemija srpastih stanica je 1/6000).
Širok spektar monogenskih bolesti formira nasljedne metaboličke poremećaje, čija je pojava povezana s mutacijom gena, kontroliranjem sinteze enzima i izazivanjem njihovog nedostatka ili oštećenja u strukturi - fermentopatije.
Poligenske nasljedne bolesti
Poligenske bolesti teško je naslijediti. Za njih se pitanje nasljeđivanja ne može riješiti na temelju Mendelovih zakona. Ranije su takve nasljedne bolesti okarakterizirane kao bolesti sa nasljednom predispozicijom. Te bolesti uključuju bolesti kao što su rak, dijabetes, shizofrenija, epilepsija, koronarna bolest srca, hipertenzija i mnoge druge.
Aberacije kromosoma
Hromosomske bolesti nastaju zbog grubog kršenja nasljednog aparata - promjene u broju i strukturi kromosoma. Tipičan razlog je posebno alkoholiziranje roditelja u trenutku začeća („pijana djeca“). Tu spadaju Downov sindrom, Klainfelter, Shereshevsky - Turner, Edwards, "mačji krik" i drugi.
Dijagnoza i liječenje nasljednih bolesti
Nedavno se tvrdi da je relativno visoka učestalost nasljednih bolesti posljedica određenih prednosti "mutanata" u odnosu na čimbenike prirodne selekcije ili "osjetljivosti na bolest".
Terapija nasljednih bolesti uključuje simptomatsko liječenje i gensku terapiju.
Simptomatsko liječenje
Nasljedne bolesti karakteriziraju različite simptomatske manifestacije, a njihovo je liječenje na mnogo načina simptomatsko. Pojedinačni metabolički poremećaji ispravljaju imenovanje posebne prehrane usmjerene na smanjenje otrovnih tvari u tijelu, čije nakupljanje je posljedica mutacija u određenim genima. Na primjer, kada je fenilketonurija propisala dijetu bez bealanina.
Kako bi ublažili simptome nasljednih bolesti povezanih s nedostatkom određenog proteina, intravenski se nameću njegov funkcionalni oblik koji ne izaziva imunološki odgovor. Takva zamjenska terapija koristi se u liječenju hemofilije, teške kombinirane imunodeficijencije itd. Ponekad se, radi nadoknade određenih izgubljenih funkcija, transplantiraju koštana srž i drugi organi. Postojeća terapija, nažalost, u većini slučajeva nije vrlo učinkovita.
Genska terapija
Temeljno nova metoda, učinkovita i usmjerena na uništavanje genetskog uzroka nasljedne bolesti, je genska terapija. Suština metode genske terapije je uvođenje normalnih gena u oštećene stanice.
Koncept genske terapije leži u činjenici da najradikalniji način suočavanja s različitim vrstama bolesti uzrokovanih promjenama u genetskom sadržaju stanica treba biti liječenje usmjereno izravno na ispravljanje ili iskorjenjivanje genetskog uzroka same bolesti, a ne na posljedice.
Zbog činjenice da je genska terapija novi smjer medicinske genetike, a bolesti koje se pokušavaju liječiti na ovaj način vrlo su raznolike, stvoreni su mnogi originalni pristupi ovom problemu. Trenutno se istraživanje genske terapije uglavnom fokusira na korekciju genetskih oštećenja somatskih, a ne zametnih stanica, što je povezano s čisto tehničkim problemima, kao i iz sigurnosnih razloga.
Prema članku "Nasljedne bolesti"

 Biološki test "Podrijetlo čovjeka
Biološki test "Podrijetlo čovjeka Formiranje ideja o podrijetlu čovjeka - Dokument
Formiranje ideja o podrijetlu čovjeka - Dokument Galaxy preuzmite novu verziju na računalo
Galaxy preuzmite novu verziju na računalo