कैरियर का अध्ययन। गर्भावस्था में थ्रोम्बोफिलिया: बच्चे को ले जाने की संभावना क्या है? हम सभी वंशानुगत रोगों के जीन वाहक हैं।
वाहक, सर्जिकल विभागों के कर्मियों, पुनर्जीवन विभागों की पहचान करने के लिए, गहन देखभाल एक बार एक चौथाई का सर्वेक्षण किया। अध्ययन नाक के सामने से बलगम के अधीन है। चयन को दोनों नासिका से बाँझ झाड़ू के साथ 0.9% NaCl समाधान में सूखा या सिक्त किया जाता है। ग्रसनी से बलगम का अध्ययन केवल संकेतों के अनुसार किया जाता है, खासकर इसमें भड़काऊ प्रक्रियाओं की उपस्थिति में। ग्रसनी से सामग्री का संग्रह टॉन्सिल की सतह से खाली पेट पर किया जाता है या खाने के 2-3 घंटे पहले नहीं। बुवाई सीधे सीधे झाड़ू (MSA) पर की जाती है, जो सामग्री को ले जाती है (इसे बार-बार मोड़ती है)। या टैम्पोन को बाँझ 0.9% NaCl समाधान के 5 मिलीलीटर में रखा जाता है, 10 मिनट के लिए हिलाया जाता है, तरल को एक विंदुक के साथ मिलाया जाता है और 0.1 मिलीलीटर मध्यम पर लागू किया जाता है, एक रंग के साथ मला जाता है। स्टैफिलोकोकस द्वारा ऊपरी श्वसन पथ के उपनिवेशण की व्यापकता निर्धारित करने के लिए, प्लेटों पर समान, समान कालोनियों की संख्या, समान आकृति विज्ञान और वर्णक में, गिना गया था। फिर, प्रत्येक प्रकार के लिए, टैम्पोन से बुवाई के समय पैदा होने वाले CFU को गिना जाता था।
फार्मेसियों के स्वच्छता और सूक्ष्मजीवविज्ञानी अनुसंधान
फार्मेसियों के सैनिटरी-बैक्टीरियोलॉजिकल नियंत्रण को कम से कम दो बार एक चौथाई किया जाता है।
अध्ययन की वस्तुएं हैं:
इंजेक्शन समाधान और आंखों की बूंदों को छोड़कर, दवाओं की तैयारी के लिए आसुत जल।
इंजेक्शन समाधान और आई ड्रॉप की तैयारी के लिए आसुत जल - नसबंदी से पहले इंजेक्शन समाधान; आँख की बूँदें, बाँझ ठिकानों पर सड़न रोकनेवाला परिस्थितियों के तहत तैयार की जाती हैं (जो स्वयं फार्मेसियों में निर्मित होती हैं)।
इंजेक्शन समाधान की तैयारी के लिए उपयोग की जाने वाली सूखी दवाएं।
फार्मेसी वेयर, स्टॉपर्स, गास्केट, अन्य सहायक सामग्री।
इन्वेंटरी, उपकरण, हाथ और सैनिटरी कपड़े के कर्मचारी।
एयर फार्मेसी परिसर।
सैनिटरी-माइक्रोबायोलॉजिकल अनुसंधान के क्षेत्र
इंजेक्शन समाधान और आंखों की बूंदों को छोड़कर, दवाओं की तैयारी के लिए आसुत जल। नमूनों को परीक्षण पानी से भरे एक मूत्रवर्धक से लिया जाता है; टर्मिनल का अंत कपास-शराब की मशाल के साथ पूर्व-निकाल दिया गया है। 300 मिलीलीटर की मात्रा में बाँझ बोतलों में लिए गए नमूने। यदि परिणाम असंतोषजनक हैं, तो डिस्टिलर रिसीवर से नमूने लिए जाते हैं। MAFAM की सामग्री (मेसोफिलिक एरोबिक और संकाय अवायवीय सूक्ष्मजीव), मोल्ड और खमीर कवक निर्धारित किया जाता है। परिणाम बैक्टीरिया और कवक के विकसित उपनिवेशों की संख्या को जोड़कर सूक्ष्मजीवों की कुल संख्या का मूल्यांकन करते हैं। 1 सेमी 3 में 10-15 सीएफयू की अधिकतम स्वीकार्य सामग्री। आसुत जल में बैक्टीरिया बीजीकेपी समूह की उपस्थिति की अनुमति नहीं है।
इंजेक्शन समाधान और आंखों की बूंदों की तैयारी के लिए आसुत जल।नमूना बाँझ शीशियों में 15-20 मिलीलीटर की मात्रा में सीधे उन कंटेनरों से निकाला जाता है जिनमें नसबंदी की जाती है।
नसबंदी से पहले इंजेक्शन समाधान उनकी तैयारी के दौरान लिया जाता है, लेकिन बाद में 1.5 घंटे से अधिक नहीं और उन शीशियों में वितरित किया जाता है जिसमें वे निष्फल हो जाएंगे।
नसबंदी के बाद इंजेक्शन समाधान, आंखों की बूंदें और फार्मेसी पैकेजिंग में असमान रूप से तैयार।
फ़ार्मेसीज़ के ट्रेडिंग फ़्लोर से आई ड्रॉप्स उन पैकेजों में वितरित की जाती हैं जिनमें उनकी छुट्टियां (सहायक तालिका और काउंटर दोनों से 3-4 आइटम) होती हैं।
सूखी दवा अनुसंधानसंकेतों के अनुसार किया जाता है, उदाहरण के लिए बार-बार असंतोषजनक बैक्टीरियोलॉजिकल विश्लेषण के मामले में। नमूना 30-50 ग्राम की मात्रा में बाँझ चम्मच के साथ किया जाता है, फिर इंजेक्शन और आंखों की बूंदों के उचित समाधान में उपयोग किए गए एकाग्रता के लिए बाँझ आसुत जल के साथ भंग कर दिया जाता है।
अनुसंधान फार्मेसी उपकरण। इंजेक्शन समाधान और आंखों की बूंदों के फैलने की तैयारी के समय व्यंजन, कॉर्क, गास्केट, फ़नल, सिलेंडर की जांच की जाती है।
व्यंजन सील रूप में लिया जाता है, लेकिन एक ही क्षमता के तीन टुकड़ों की मात्रा में सामग्री के बिना; पांच टुकड़ों के लिए कॉर्क और सील, उन्हें बाँझ बंद व्यंजनों में रखकर। अध्ययन बाँझ नल के पानी के 10 मिलीलीटर के साथ उपकरण rinsing द्वारा किया जाता है। फ्लशिंग द्रव में MAFAM और BGKP निर्धारित करते हैं। MAFAM समूह का बैक्टीरिया तीन बोतल, पांच स्टॉपर्स और पांच ताबूत से washes में 150 से अधिक CFU नहीं होना चाहिए। बीजीकेपी की उपस्थिति की अनुमति नहीं है।
वायु अनुसंधान। नमूनों को एक सड़न रोकनेवाला इकाई, एक नसबंदी कक्ष, एक सहायक, भरने, सामग्री, धुलाई, सर्विस हॉल में लिया जाता है। दरवाजे और हवा के बंद होने के साथ, काम के कमरे (कमरे की गीली सफाई के बाद 30 मिनट से पहले नहीं) के लिए तैयार, साफ-सफाई में आकांक्षा विधि द्वारा चयन किया जाता है। नमूने का स्तर - डेस्कटॉप की ऊंचाई, हवा खींचने की गति - 25 एल / मिनट। टीबीसी वायु के 100l, स्टेफिलोकोकस ऑरियस - 250l, मोल्ड और खमीर में - 250l में निर्धारित किया जाता है।
अन्य वस्तुएं।सैनिटरी-माइक्रोबायोलॉजिकल रिसर्च में फार्मेसी उपकरण, मोर्टार, स्केल, कर्मियों के हाथ, तौलिए, चौग़ा और कार्यस्थलों के भंडारण के लिए पैकेजिंग भी शामिल है। बीजीकेपी, पाइयोनिक स्टिक्स, प्रोटियस और स्टैफिलोकोकस ऑरियस (संकेतों के अनुसार) की उपस्थिति पर अनुसंधान का संचालन करें। नमूनों को 0.85% NaCI समाधान या 0.1% पेप्टोन पानी के 2 मिलीलीटर के साथ परीक्षण ट्यूबों में रखे कपास झाड़ू के साथ निस्तब्धता से लिया जाता है। तरल और ठोस पोषक तत्व मीडिया पर बोएं। अध्ययन के तहत नमूनों में, सीजीवी समूह के बैक्टीरिया की उपस्थिति, पियोसायनिक स्टिक, प्रोटियस और स्टैफिलोकोकस ऑरियस की अनुमति नहीं है।
9:00 से 19:00 तक (सोम। - शनि);
मॉस्को में सेंटर फॉर हाइजीन एंड एपिडेमियोलॉजी की वेबसाइट पर व्यक्तिगत चिकित्सा पुस्तक की प्रामाणिकता की जांच करें
पंजीकरण के लिए मूल्य मेडिकल रिकॉर्ड हमारे चिकित्सा केंद्रों में:
|
व्यक्तिगत चिकित्सा पुस्तकों के विस्तार के लिए मूल्य सूची। चिकित्सा सेवा का नाम |
मूल्य (रगड़) |
|
|---|---|---|
|
एक सामान्य चिकित्सक द्वारा परीक्षा |
||
|
एक ओटोलरींगोलॉजिस्ट द्वारा चिकित्सा परीक्षा |
||
|
एक दंत चिकित्सक द्वारा परीक्षा |
||
|
एक त्वचा विशेषज्ञ (आरडब्ल्यू, स्मीयर माइक्रोस्कोपी पर रक्त) द्वारा परीक्षा |
||
|
फेफड़ों की फ्लोरोग्राफी (2 अनुमान) |
||
|
टाइफाइड बुखार के लिए सीरोलॉजिकल परीक्षा |
||
|
आंतों के संक्रमण के रोगजनकों के कैरिज अध्ययन |
||
|
हेल्मिंथिज्म और एंटरोबियासिस रिसर्च |
||
|
रोगजनक स्टेफिलोकोकस के लिए गले और नाक धब्बा |
||
|
वायरल हेपेटाइटिस बी और सी के लिए स्क्रीनिंग |
||
|
एचआईवी स्क्रीनिंग |
||
|
फिर से प्रमाण पत्र |
||
|
टीकाकरण (खसरा का टीका) ZhKV |
||
|
टीकाकरण (डिप्थीरिया का टीका) ADSM |
||
|
टीकाकरण (पेचिश के खिलाफ) पेचिश ZONE |
||
|
हेपेटाइटिस बी टीकाकरण (3 चरणों) |
||
|
हेपेटाइटिस ए टीकाकरण |
वर्तमान में, व्यवसायों की एक पूरी सूची है, जिन्हें काम करने के लिए विशेष चिकित्सा प्रवेश की आवश्यकता होती है, जो एक विशेष व्यक्तिगत चिकित्सा पुस्तक में दर्ज की जाती है। ऐसी विशिष्टताओं की श्रेणी में शामिल हैं:
- गतिविधियाँ सीधे घरेलू (खाद्य उद्योग) से संबंधित हैं;
- शैक्षिक संस्थानों, चिकित्सा संस्थानों के जन्म से स्नातक स्तर तक के बच्चों के साथ काम करना;
- उपयोगिताओं (खानपान, पाक पेस्ट्री); और इसी तरह।
और सार्वजनिक संस्थान या निजी की परवाह किए बिना, मेडिकल सैनिटरी बुक इस तरह के कार्यों में प्रवेश का एक अनिवार्य दस्तावेज है। मेडबुक व्यापार और भंडारण, प्रसंस्करण के क्षेत्र में अनिवार्य हैं, और खाद्य उत्पादों या अर्ध-तैयार उत्पादों, पेय या खाद्य योजक और मसालों की छंटाई भी करते हैं।
जल्दी और सस्ते में एक चिकित्सा पुस्तक प्राप्त करें।
आधिकारिक तौर पर एक चिकित्सा पुस्तक जारी करने के लिए या इस प्रकार की गतिविधि के लिए लाइसेंस प्राप्त किसी विशेष चिकित्सा संस्थान में पुराने लोगों के काम करने के लिए प्रवेश की अवधि का विस्तार करना संभव है। हमारा चिकित्सा केंद्र इस प्रक्रिया के पारित होने के लिए जल्दी और आसानी से उन सभी के लिए प्रदान करता है जिन्होंने हमसे संपर्क किया था। आवश्यक उच्च योग्य विशेषज्ञों का एक विस्तृत स्टाफ और इस प्रकार के सर्वेक्षणों और सेवाओं के प्रावधान के लिए सभी आवश्यक दस्तावेज़ीकरण की उपलब्धता आपको Rospotrebnadzor की सभी आवश्यकताओं के अनुसार जल्दी और ऐसा करने की अनुमति देती है। सभी आवश्यक परीक्षाएं और प्रयोगशाला परीक्षाओं के परिणामों में बहुत समय नहीं लगेगा, क्योंकि हमारे चिकित्सा केंद्र के कर्मचारी यथासंभव अनुकूल और सामंजस्यपूर्ण रूप से काम करते हैं। हमारे विशेषज्ञों के उपकरण और उच्च योग्यता, साथ ही नियमित ग्राहकों की एक विस्तृत श्रृंखला, हमारी सेवाओं की गुणवत्ता में विश्वास की एक अच्छी गारंटी है। के लिए मेडिकल परीक्षा मेडिकल किताबें मिल रही हैं दोनों व्यक्तिगत और सामूहिक (समूह) क्रम में आयोजित किया जा सकता है। हमारी ओर से इस सेवा का स्वागत किया जाता है और यह सार्वजनिक और विशेष रूप से निजी संगठनों के बीच आम होता जा रहा है। चिकित्सा पुस्तकों के सामूहिक पंजीकरण पर अनिवार्य कुछ छूट।
चिकित्सा आयोगों की आवधिकता
मेदकिनीज़की कड़ाई से कानूनी प्रारूप और प्रकार हैं। लेकिन राज्य और निजी चिकित्सा संस्थानों, दोनों में काम करने के लिए प्रवेश को प्रमाणित करने के लिए, मेडिकल परीक्षाओं से गुजरना संभव है, यदि बाद में विशेष राज्य प्रमाण पत्र हैं।
मेडिकल रिकॉर्ड एक व्यक्तिगत दस्तावेज है और सभी सुधार, अनुचित भरने, और अपराध की गंभीरता के आधार पर, प्रशासनिक या आपराधिक दायित्व को भी गलत ठहराते हैं।
विभिन्न विशिष्टताओं को चिकित्सा आयोगों की अलग-अलग आवृत्ति की आवश्यकता होती है। यह आवृत्ति 2 साल में 3-4 बार एक वर्ष से 1 बार की सीमा में है।
यदि आप एक नई चिकित्सा पुस्तक शुरू करते हैं, तो सभी विशेषज्ञों को पास करने और आवश्यक परीक्षणों को पारित करने के बाद, आपको हमारे चिकित्सा केंद्र की दूसरी यात्रा करने के लिए कहा जाएगा। यह प्रयोगशाला परीक्षणों की जटिलता पर निर्भर करता है, जो कि आपकी विशेषता की बारीकियों और चिकित्सा परीक्षाओं से इसके लिए आवश्यकताओं पर निर्भर करता है।
हमारा मेडिकल सेंटर मेट्रो प्लानरनाया के पास स्थित है, जो निम्न क्षेत्रों के करीब है: खिमकी, कुर्किनो, तुशिनो, डोलगोप्रडनी, मिटिनो।
हमारा चिकित्सा केंद्र मास्को और मास्को क्षेत्र में रहने वाले सभी लोगों के लिए एक चिकित्सा पुस्तक जारी करेगा।
साल्मोनेला संक्रमण स्पर्शोन्मुख हो सकता है, और कभी-कभी खाद्य विषाक्तता के हल्के लक्षणों का कारण बनता है। हालांकि, सेप्टिक अभिव्यक्तियों को भी नोट किया जा सकता है - पुरुलेंट मेनिन्जाइटिस, मांसपेशियों और जोड़ों की सूजन, प्युलुलेंट निमोनिया, एंडोकार्डिटिस, गुर्दे की प्यूरुलेंट सूजन।
फोटो स्रोत: NASA का मार्शल / CC BY-NC
साल्मोनेला कैरिज का अध्ययन क्या है?
साल्मोनेला स्टिक्स के लिए नियमित रूप से बड़ी संख्या में खाद्य पदार्थ और सामग्री का परीक्षण किया जाता है। विशेष रूप से अक्सर यह सूक्ष्मजीवों की उपस्थिति की जांच करता है मांस, डेयरी उत्पाद, अंडे, और उत्पाद जिनमें कच्चे अंडे (जैसे, मेयोनेज़) शामिल हैं।
साल्मोनेला की छड़ें कम तापमान पर गुणा करने में सक्षम नहीं हैं, इसलिए, यदि नमूनों को तुरंत जांच नहीं किया जा सकता है, तो ठंड की सिफारिश की जाती है। जैविक सामग्री लेने के बाद, बैक्टीरिया को उचित आधार पर पतला किया जाता है। यह किया जाता है, सबसे अधिक बार, 3 दिनों के भीतर 3 बार।
जब अनुसंधान किया जाता है
लक्षण जो अक्सर होते हैं:
- बलगम या बलगम और रक्त के साथ दस्त;
- तीव्र पेट दर्द;
- उल्टी;
- निर्जलीकरण;
- निम्न रक्तचाप।
साल्मोनेला पर शोध उन व्यक्तियों पर किया जाता है, जो अपने निर्माण, प्रसंस्करण, पैकेजिंग, भंडारण, परिवहन और खपत के लिए तैयारी के दौरान खाद्य उत्पादों के सीधे संपर्क में हैं। साल्मोनेला पर शोध उन रोगियों पर किया जाता है जो साल्मोनेला संक्रमण से उबर चुके हैं, साथ ही साथ अपने तत्काल वातावरण के व्यक्तियों पर भी।
साल्मोनेला अनुसंधान इस जीवाणु के संपर्क में आए लोगों पर भी प्रदर्शन किया। ये कम प्रतिरक्षा वाले लोग हैं, मुख्य रूप से नवजात शिशुओं और बच्चों के साथ-साथ वयस्कों में, जिन्हें एंटीबायोटिक दवाओं के साथ इलाज किया जाता है या जिनके पास शल्यचिकित्सा की प्रक्रिया है। साइटोटोक्सिन, अधिवृक्क हार्मोन, एक्स-रे आदि के साथ इलाज कर रहे व्यक्तियों में भी संक्रमण के प्रति संवेदनशीलता बढ़ जाती है।
साल्मोनेला संक्रमण कैसे होता है
संक्रमण मुख्य रूप से पशु उत्पादों (संक्रमित जानवरों से) की खपत के माध्यम से होता है। नोसोकोमियल संक्रमण बीमार बच्चों और चिकित्सा कर्मचारियों के साथ सीधे संपर्क के माध्यम से फैलता है, साथ ही लिनन, एक थर्मामीटर, या अन्य उपकरणों के संपर्क के परिणामस्वरूप साल्मोनेला के साथ अप्रत्यक्ष संक्रमण के माध्यम से फैलता है। संक्रमण का प्रसार हवा के माध्यम से भी हो सकता है: यह अक्सर तब होता है जब परिसर की अनुचित सफाई होती है।
बचने के लिए क्या करें साल्मोनेला संक्रमण? सबसे पहले, यह आवश्यक है:
- शौचालय का उपयोग करने के बाद हाथ धोएं;
- खाना पकाने से पहले हाथ धोएं;
- बर्तन और बर्तन साफ रखें और पूरे रसोईघर को साफ रखें;
- उचित (कम) तापमान पर भोजन स्टोर करें;
- रेफ्रिजरेटर में भोजन को उचित रूप से स्टोर करें, अर्थात। कच्चे पोल्ट्री, मांस और अंडे के लिए रेफ्रिजरेटर में जगह आवंटित करना आवश्यक है, ताकि वे अन्य उत्पादों के संपर्क में न आएं;
- खोल को तोड़ने से पहले अंडे धो लें;
- अज्ञात निर्माताओं से आइसक्रीम और केक से बचें।
साल्मोनेला से संक्रमित न होने के लिए, तदनुसार भोजन तैयार करना भी आवश्यक है। फ्रॉस्टिंग और बेकिंग से पहले पूरी तरह से पोल्ट्री, मांस, मछली और उनके उत्पादों को डीफ्रॉस्ट करने के लिए फिर से भोजन को डीफ्रॉस्ट और फ्रीज करने की सिफारिश नहीं की जाती है। उच्च तापमान (खाना पकाने, तलना, स्टू) के संपर्क में आने से भोजन तैयार करें। यह कीटाणुओं को मारने का सबसे आसान तरीका है। व्यंजन और डेसर्ट बनाने के लिए इस्तेमाल किए जाने वाले अंडे को 10 सेकंड के लिए स्टीम किया जाना चाहिए।
टाइफाइड बुखार एक गंभीर बीमारी है जिसमें एक विशेषता लंबे बुखार, जीवाणुजन्य, सामान्य नशा, हेपेटोलिनल प्रणाली और लसीका प्रणाली को नुकसान है।
महामारी विज्ञान। रोगज़नक़ साल्मोनेला समूह से संबंधित है; स्पष्ट सीरोलॉजिकल और जैव रासायनिक संकेत हैं; बाहरी वातावरण के प्रति प्रतिरोधी, भौतिक कारकों और रासायनिक एजेंटों (कीटाणुओं सहित) की कार्रवाई के लिए; मिट्टी में यह 2-3 महीने तक रहता है (मल में, सेसपूल - 2-3 सप्ताह या उससे अधिक), पानी में - 2 सप्ताह या उससे अधिक तक, जलाशय के कीचड़ में - कई महीनों (यह बर्फ में ओवरविनटर कर सकता है), भोजन में - कई सप्ताह (रासायनिक संरचना, स्थिरता, आदि के आधार पर); फलों और सब्जियों पर - 10 दिनों तक; टाइफाइड बुखार से मरने वाले लोगों की लाशों को 3-4 सप्ताह के बाद आवंटित किया जा सकता है; + 60 ° C के तापमान पर, 30 मिनट के बाद, + 90 ... 100 ° C - तुरन्त, प्रत्यक्ष सूर्य के प्रकाश में - कुछ घंटों के बाद मर जाता है; कीटाणुनाशक रोगज़नक़ों को उच्च सांद्रता में कार्य करते हैं।
ऊष्मायन अवधि 7-29 दिन है, औसत 14 दिन है। रोग के बाद प्रतिरक्षा बनी रहती है; आवर्तक रोग 1.5-2.2% मामलों में नोट किए जाते हैं।
संक्रमण का स्रोत एक बीमार व्यक्ति (दीक्षांत, बैक्टीरिया वाहक) है।
रोगी पूरी बीमारी के दौरान रोगज़नक़ को गुप्त रूप से 2-3 वें सप्ताह में अधिक तीव्रता से गुप्त करता है, और तापमान गिरने के 14 दिनों के बाद, बैक्टीरिया आमतौर पर उत्सर्जित होते हैं। लगभग 10% रोगी 3 महीने के भीतर रोगज़नक़ का स्राव जारी रखते हैं, और उनमें से 3-5% जीवाणु वाहक बन जाते हैं। एक महत्वपूर्ण महामारी विज्ञान भूमिका जीवाणु वाहक (विशेष रूप से अनिर्धारित) द्वारा निभाई जाती है, फेफड़े और रोग के एटिपिकल रूपों वाले रोगी। संक्रमण का फेकल-मौखिक तंत्र विशेषता है, अधिक बार मल के साथ, कभी-कभी मूत्र और अन्य मलमूत्र के साथ। संक्रमण के संचरण में सबसे सक्रिय कारक पानी है (सीवेज और घरेलू सीवेज सिस्टम से अनुपचारित या अंडर-ट्रीटेड सीवेज के वंश के दौरान जल निकायों का प्रदूषण, तूफान या पिघले पानी से सीवेज का बहाव, कपड़े धोना, आदि)। जब शौचालय से सीवेज लीक होता है, तो कुएं दूषित हो सकते हैं। विशेष रूप से महामारी विज्ञान के खतरे में केंद्रीय जल आपूर्ति प्रणालियों के पानी का प्रदूषण है (हेडवर्क्स, वितरण नेटवर्क, निरीक्षण कुओं पर), तकनीकी जल आपूर्ति प्रणालियों के पानी का उपयोग; स्नान करते समय व्यंजन, सब्जियां धोने के लिए पानी का उपयोग करने पर संक्रमण संभव है।
खाद्य उत्पादों का एक निश्चित महत्व है, और उनमें से दूध और डेयरी उत्पाद, कोल्ड स्नैक्स (जेली मांस, जेली वाले व्यंजन), कच्ची सब्जियों से सलाद जो उपयोग से पहले गर्मी उपचार के अधीन नहीं हैं। रोगज़नक़ों का संचरण तब भी हो सकता है, जब रोगियों, आक्षेपियों, बैक्टीरिया वाहक, गंदे हाथों के माध्यम से, घरेलू वस्तुओं के साथ आबादी के सामान्य स्वच्छता संस्कृति के अपर्याप्त स्तर के साथ संचार करते हैं।
टाइफाइड बुखार सभी देशों में, सभी जलवायु और भौगोलिक स्थितियों में होता है; हमारे देश में छिटपुट मामलों के रूप में होता है। अधिक बार बीमार बच्चे 7-15 वर्ष। स्पष्ट ग्रीष्म-शरद ऋतु के मौसम (वार्षिक घटना का 70% तक) द्वारा विशेषता।
रोकथाम में संक्रमण के स्रोत को पहचानने और बेअसर करना, ट्रांसमिशन मार्गों को बाधित करना और आबादी की प्रतिरक्षा में वृद्धि करना (तालिका 160.161 देखें। "निवारक टीकाकरण का कैलेंडर", "रोगियों के लिए सामग्री एकत्र करने, भंडारण और परिवहन के नियम ...", प्रकोपों में कीटाणुशोधन के तरीके और साधन - तालिका 162 देखें।)।
प्रकोप में घटनाएँ। संदिग्ध बीमारी वाले मरीजों को अनिवार्य अस्पताल में भर्ती कराया जाता है। एक महामारी विज्ञान सर्वेक्षण का संचालन करें। रोगी के अस्पताल में भर्ती होने से पहले, साथ ही साथ दीक्षांत समारोह में, जीवाणुओं के पुराने वाहक बाहर किए जाते हैं, और रोगी के अस्पताल में भर्ती होने के बाद - अंतिम कीटाणुशोधन (टैब.162 देखें।)। एंटीबायोटिक दवाओं के साथ इलाज किए जाने वाले विच्छेदन वाल्व को सामान्य तापमान के 18-21 वें दिन निर्धारित किया जाता है (14 वें दिन एंटीबायोटिक दवाओं के साथ इलाज नहीं किया जाता है)। निर्वहन से पहले, मल और मूत्र की एक ट्रिपल परीक्षा और ग्रहणी सामग्री की एक एकल परीक्षा: मल और मूत्र की पहली परीक्षा - सामान्य तापमान के 5 दिन बाद, दोहराया - 5 दिन के अंतराल के साथ; नैदानिक लक्षणों के गायब होने के 10 दिनों के बाद पित्त की जांच की जाती है (जीवाणु परीक्षण के बिना, उन्हें बीमारी के संकेतों के समाप्ति के बाद 21 वें दिन से पहले नहीं छुट्टी दी जाती है)। डिस्पेंसरी अवलोकन स्थापित करें।
जो लोग बीमार या वाहक के साथ संवाद करते हैं, उन्हें 21 दिनों के लिए दैनिक थर्मोमेट्री के साथ चिकित्सा अवलोकन दिया जाता है; बैक्टीरियोकारिएरियर के लिए मल और सीरम का एकल अध्ययन करें। टाइटर्स में सकारात्मक प्रतिक्रियाओं के मामले में सामान्य एंटीबॉडी के स्तर से अधिक होने के कारण, विषय में तीव्र टाइफाइड बुखार के संकेत के अभाव में, सिस्टीन का उपयोग करके आरए और आरपीएचए में रक्त सीरम का अध्ययन किया जाता है। इस अध्ययन के सकारात्मक परिणाम के साथ - मल और मूत्र की बार-बार बैक्टीरियोलॉजिकल परीक्षा और पित्त की एकल परीक्षा।
फ़ॉसी में मरीज़ के साथ संवाद करने वाले व्यक्ति और अस्पताल में भर्ती होने वाले काफिले वाले दो चक्रों में टाइगाइड (टाइफाइड बैक्टीरियोफेज) से पीड़ित व्यक्ति: पहला - रोगी की पहचान करने के तुरंत बाद, दूसरा - परिवार या टीम के लिए अस्पताल लौटते समय। दवा हर 3-5 दिनों में 15 दिनों के लिए दी जाती है।
पैराटाइफॉइड (ए और बी) - तीव्र रोग, नैदानिक तस्वीर के अनुसार, रोग संबंधी और रूपात्मक परिवर्तन टाइफाइड बुखार के समान हैं।
महामारी विज्ञान। Vozbuditeli-
तालिका 160. टाइफाइड बैक्टीरिया के लिए अनिवार्य परीक्षा और उनकी परीक्षा की प्रक्रिया के अधीन जनसंख्या समूहों की सूची
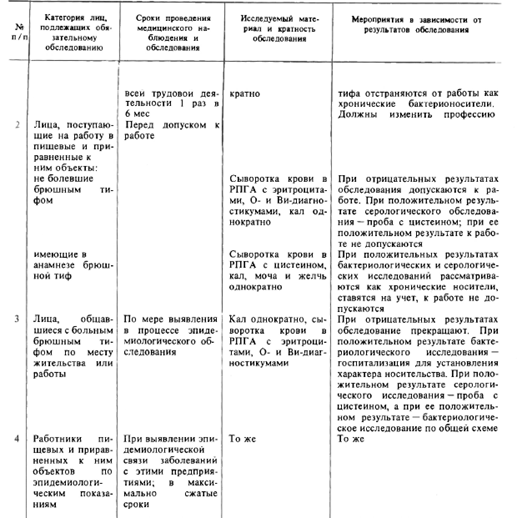
नोट्स 1. टाइफाइड बुखार के इतिहास के साथ व्यक्तियों की गाड़ी पर एक बैक्टीरियोलॉजिकल अध्ययन, साथ ही साथ महामारी संबंधी महत्वपूर्ण वस्तुओं को खारा रेचक का उपयोग करने की सिफारिश की जाती है।
2. कुछ मामलों में, महामारीविद के विवेक पर, सर्वेक्षण की बहुलता बढ़ाई जा सकती है।
3. सभी सर्वेक्षण डेटा आउट पेशेंट कार्ड और सैनिटरी बुक में दर्ज किए जाते हैं।
4. RIGA के साथ, RA को OH के जीवाणु निदान के साथ रखा गया है।
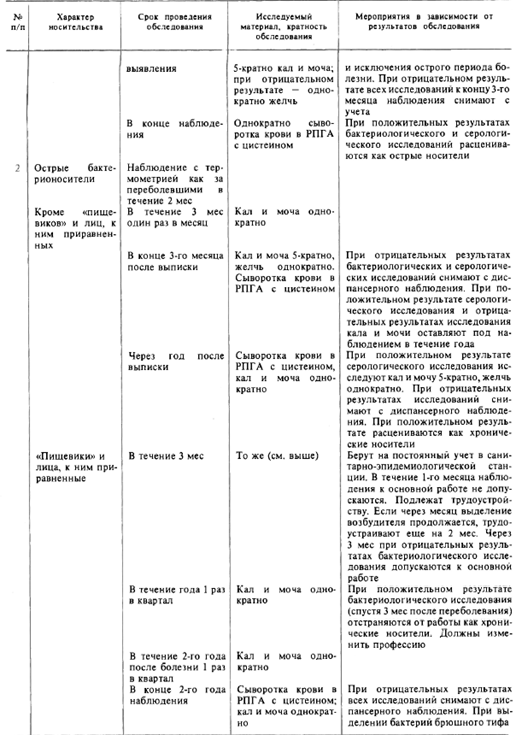
| नहीं | चरित्र वाहक | सर्वेक्षण की अवधि | अध्ययन की गई सामग्री, सर्वेक्षण की बहुलता | सर्वेक्षण के परिणामों के आधार पर घटनाएँ |
| 3 | टाइफाइड बैक्टीरिया के पुराने वाहक | पूरे जीवन के दौरान, परीक्षा का क्रम महामारी विज्ञानियों द्वारा स्थापित किया जाता है। | वाहक और उसके परिवार के सदस्यों की स्वच्छता शिक्षा; कीटाणुनाशक समाधान और वर्तमान कीटाणुशोधन की तैयारी पर निर्देश | विषय को एक पुराने वाहक के रूप में माना जाता है और काम से निलंबित कर दिया जाता है, उसे पेशे को बदलना होगा सीरोलॉजिकल अध्ययन के सकारात्मक परिणाम के साथ, मल और मूत्र की 5 गुना परीक्षा की जाती है। एक नकारात्मक परिणाम के साथ, बैक्टीरियोलॉजिकल अध्ययन को एक तेज वाहक के रूप में रजिस्टर से हटा दिया जाता है, लेकिन इसकी निगरानी जारी रखी जाती है जैसे कि वे पूरे कार्य गतिविधि के दौरान बीमार थे। सैनिटरी-महामारी विज्ञान स्टेशन में एक स्थायी रिकॉर्ड रखें, जो मीडिया को एक अलग आरामदायक अपार्टमेंट आवंटित करने का प्रयास करता है |
टी और एल और सी और 162. टाइफाइड, हैजा, पेचिश और अन्य तीव्र आंतों के संक्रमण के केंद्रों में कीटाणुशोधन के तरीके और साधन
| वस्तुओं के अधीन है | ||
| कीटाणुशोधन | वर्तमान कीटाणुशोधन | अंतिम कीटाणुशोधन |
| रोगी को डिस्चार्ज करें | पॉट या बेडपैन में इकट्ठा करें, डालें | जैसे करंट के साथ |
| (वाहक) - मल, मूत्र, उल्टी | उबलते पानी (1: 3), 10% सोडियम मेटासिलिकेट सॉल्यूशन (1: 2) या सूखे ब्लीच (1: 5), DTSGK (1: 10) के साथ डाला जाता है, 1 घंटे के एक्सपोजर के बाद सीवर में डाला जाता है और डाला जाता है। | उबलते कीटाणुशोधन |
| आवंटन के तहत व्यंजन | 1% ब्लीच समाधान में 30 मिनट के लिए डूबे | जैसे करंट के साथ |
| नी (बर्तन, शयनकक्ष, मूत्रालय आदि) | या क्लोरैमाइन, लाइसोल का 3% घोल, DTSGC का 0.5% घोल या सोडियम मेटासिलिकेट के 2% घोल में 1 घंटे के लिए, या सल्फ़ोह्लोरेंटिन के 0.1% घोल में 2 घंटे के लिए। फिर बर्तन धोए जाते हैं, एक कपड़े से दो बार पोंछा जाता है और इनमें से एक घोल से 30-40 मिनट के बाद पानी से धोया जाता है। | उबलते कीटाणुशोधन |
| अंडरवीयर, सैनिटरी | सोडा के 1-2% घोल में कम से कम 15 मिनट उबालें | जैसे करंट के साथ है |
| कपड़ा | किसी भी कपड़े धोने का डिटर्जेंट - क्लोरीन के 0.2% घोल में 1 घंटे के लिए भिगोया जाता है, सोडियम मेटासिलिकेट के 2% घोल में 30 मिनट के लिए, लाइसोसॉल का 3% घोल, क्लोरीन का 1% घोल में 15 मिनट के लिए, डेज़म के 0.25% घोल में। डेक्सोन का 1% समाधान। यदि कर्मियों के कपड़े धोने या सैनिटरी कपड़ों को रोगी के मलमूत्र से दूषित किया जाता है, तो क्लोरीन के 0.2% घोल में 1 घंटे के लिए भिगोने, सोडियम मेटासिलिकेट का 2% घोल, लाइसोल का 5% घोल, डेक्सोन का 2% घोल, या क्लोरीन के 1% घोल में 2 घंटे के लिए भिगोया जाता है। , Dezam का 5% समाधान। एक्सपोज़र के बाद, कपड़े धोया और धोया जाता है। | कीटाणुशोधन। चैंबर प्रसंस्करण संभव है (कपड़े धोने की थैलियों में इकट्ठा किया जाता है जो कीटाणुनाशक समाधान से सिंचित होते हैं) |

| वस्तुओं के अधीन है | कीटाणुशोधन के तरीके और साधन | |
| कीटाणुशोधन | वर्तमान कीटाणुशोधन | अंतिम कीटाणुशोधन |
| डब्ल्यूसी, बाथरूम | डोर हैंडल, टॉयलेट फ्लश-माउंटेड टैप, बाथरूम | नरम, क्लोरीन के 1% घोल से गीला, मुलायम, DSTC का 0.1% घोल, ब्लीच का 0.5% घोल, और फिर उनके साथ सिक्त ब्रश से साफ किया जाता है जैसे करंट के साथ |
| कि | आप, दिन में कई बार स्विच करें, पोंछें | उबलते कीटाणुशोधन |
| सफाई की सामग्री | क्लोरीन के 1% घोल, ब्लीच का 0.5% घोल, DTSGK, लिसोल के 5% घोल से एक चीर नम हो गया। शुष्क-ब्लीच (0.5 किग्रा / एम 2) के साथ एक बिंदु के माध्यम से बाहर के रोगी सेनेटरी इंस्टॉलेशन सो जाते हैं, शौचालय के अंदर लकड़ी के हिस्सों को 10% ब्लीच समाधान और 0.5% DTGH समाधान के साथ रोजाना सिंचित किया जाता है। उपयोग के बाद कमरे की सफाई के लिए लत्ता | जैसे करंट के साथ |
| 2% सोडा के घोल में 15 मिनट के लिए उबालें या क्लोरीन के 0.5% घोल में 2 घंटे के लिए भिगोएँ, क्लोरीन का 1% घोल, डीज़म के 0.5% घोल में, 1 घंटे के लिए लाइसोल के 5% घोल में, क्लोराइडिन का 1% घोल में, 2% डीऑक्सोन का% समाधान। टॉयलेट की सफाई की लाली को 0.5% ब्लीच समाधान, DTSGK में 4 घंटे के लिए भिगोया जाता है | उबलते कीटाणुशोधन | |
पैराटायफायड A और B (साल्मोनेला) चिपक जाता है। पैराटाइफाइड बुखार का प्रेरक एजेंट जानवरों में बीमारी पैदा कर सकता है। रूपात्मक विशेषताओं और पर्यावरणीय कारकों के प्रतिरोध के संदर्भ में, पैराटीफॉइड रोगजनकों टाइफाइड बेसिली के समान हैं।
ऊष्मायन अवधि औसतन 8-10 दिनों तक रहती है, इसे 3 दिनों तक कम किया जा सकता है। बीमारी के बाद लंबे समय तक प्रतिरक्षा बनी रहती है।
पैराटीफॉइड ए का स्रोत - एक व्यक्ति (बीमार, दीक्षांत, वाहक), पैराटीफॉइड बी, इसके अलावा, - मवेशी, मुर्गी।
फेकल-मौखिक संचरण तंत्र की विशेषता है; पैराथायफायड बुखार के साथ, संक्रमण का भोजन मार्ग अग्रणी है। पैराटीफॉइड बुखार दुनिया के लगभग सभी देशों में दर्ज किया गया है, पैराटीफॉइड ए बी और टाइफाइड बुखार से कम आम है।
प्रकोप में रोकथाम और गतिविधियों - टाइफाइड बुखार देखें।
साल्मोनेलोसिस - एक विविध नैदानिक पाठ्यक्रम के साथ तीव्र सर्वव्यापी बीमारियां, शरीर का सामान्य नशा और जठरांत्र संबंधी मार्ग का प्राथमिक घाव।
महामारी विज्ञान। प्रेरक एजेंट एक बड़े साल्मोनेला समूह हैं (2000 से अधिक प्रकार, 60 सीरोलॉजिकल समूह, पत्रों द्वारा निरूपित लैटिन वर्णमाला -, बी, सीजेडी, ई, आदि, और 51 वें समूह के साथ - संख्या); पर्यावरणीय परिस्थितियों के लिए प्रतिरोधी: सूखे मल में वे 4 साल तक, कमरे की धूल में - 90 दिनों तक, मिट्टी में - 137 दिनों तक रह सकते हैं; लंबे समय के लिए पानी, खाद्य उत्पादों, घरेलू वस्तुओं पर संग्रहीत किया जा सकता है। धूम्रपान, धूम्रपान और ठंड का उन पर कमजोर प्रभाव पड़ता है। 2.5 घंटे के लिए संक्रमित मांस पकाने पर, इसकी बाँझपन केवल छोटे टुकड़ों (200 ग्राम तक वजन) में प्राप्त की जाती है।
संक्रमण के मुख्य स्रोत पशु (बड़े और छोटे मवेशी, सूअर, घोड़े, आदि), घरेलू और जंगली पक्षी (मुर्गियां, टर्की, जलपक्षी) हैं; दूध, मल, लार के साथ रोगजनकों का उत्सर्जन करें; स्थानांतरण कारक मांस और मांस उत्पाद, अंडे हैं। बीमारी की अवधि के दौरान और वसूली के दौरान 1-2 महीने के भीतर एक व्यक्ति संक्रमण का स्रोत हो सकता है। मनुष्यों में पुरानी गाड़ी बहुत कम देखी जाती है।
फेकल-मौखिक ट्रांसमिशन तंत्र की विशेषता है। संक्रमण एलिमेंटरी द्वारा होता है। संक्रमण जानवरों के जीवन के दौरान और वध के बाद हो सकता है: शवों को काटना, मांस या मांस उत्पादों का परिवहन करना और भंडारण करना, मांस के व्यंजन तैयार करना (उदाहरण के लिए, उन तालिकाओं पर मांस का प्रसंस्करण जहां बीमार जानवरों का मांस कसाई किया गया है)। मांस और अन्य खाद्य पदार्थ कृन्तकों, गंदे हाथों से संक्रमित हो सकते हैं। मानवीय संवेदनशीलता अधिक है। साल्मोनेला संक्रमण छिटपुट (पारिवारिक) मामलों और द्रव्यमान (समूह) के प्रकोप के रूप में दर्ज किया जाता है, खासकर गर्मियों-शरद ऋतु की अवधि में, जिसमें नोसोकोमियल संक्रमण (मुख्य रूप से एंटीबायोटिक-प्रतिरोधी साल्मोनेरी टाइफिम्यूरियम उपभेद) शामिल हैं। रोग एक अल्पकालिक प्रकार-विशिष्ट प्रतिरक्षा छोड़ देता है।
रोकथाम में पशु चिकित्सा और चिकित्सा उपायों का एक परिसर शामिल है: पशुधन वध की स्वच्छता और पशु चिकित्सा पर्यवेक्षण (पशु चिकित्सा सेवा मांस और डेयरी उद्यमों, बिक्री के लिए खाद्य उत्पादों की निगरानी करती है) खपत से पहले खाद्य संवर्धन के सभी चरणों में (वध किए गए मवेशियों के मांस का उपयोग किया जा सकता है) केवल विश्वसनीय गर्मी उपचार के बाद केंद्रीकृत तरीके से)। नोसोकोमियल संक्रमण को रोकने के लिए, एक एंटी-महामारी और कीटाणुशोधन आहार का प्रदर्शन करना आवश्यक है। कोई विशिष्ट प्रोफिलैक्सिस नहीं।
प्रकोप में घटनाएँ। रोगियों के अस्पताल में भर्ती (और वाहक के वाहक) - नैदानिक और महामारी विज्ञान के संकेतों के अनुसार। खाद्य उद्यमों, बच्चों और चिकित्सा संस्थानों के श्रमिकों, और उनके बराबर व्यक्तियों के अधीन दायित्व अस्पताल में भर्ती। रोगी के अस्पताल में भर्ती होने के बाद, संक्रमित भोजन (प्रयोगशाला परीक्षणों के लिए नमूना लेने के बाद) के अवशेष नष्ट या कीटाणुरहित हो जाते हैं, और सामान्य सफाई की जाती है। उन लोगों के लिए जो घर पर छोड़ दिए जाने पर बीमार साल्मोनेला से बात करते हैं, तो जुदाई लागू नहीं होती है। भोजन और समान उद्यमों के कर्मचारी, चाइल्डकैअर सुविधाओं पर जाने वाले बच्चों के साथ-साथ अनाथालयों और बोर्डिंग स्कूलों के बच्चे एक ही बैक्टीरियोलॉजिकल परीक्षा से गुजरते हैं। जब आबादी के अन्य समूहों के बीच साल्मोनेला के वाहक की पहचान करते हैं, तो उन्हें काम करने की अनुमति दी जाती है और पुन: परीक्षा और अवलोकन के अधीन नहीं किया जाता है। सप्ताह के दौरान प्रकोप की निगरानी करना।
भोजन और समान उद्यमों के कर्मचारी, बच्चों के संस्थानों के बच्चे, बोर्डिंग स्कूल, सामान्य शिक्षा स्कूल और स्वास्थ्य संस्थान, अस्पताल से छुट्टी के बाद, अतिरिक्त परीक्षा के बिना समूहों में भर्ती किए जाते हैं। हालांकि, इन व्यक्तियों को मल की मासिक एकल परीक्षा के साथ 3 महीने के दौरान अनुवर्ती किया जाता है। अनुनादक - खाद्य उद्यमों और व्यक्तियों के कर्मचारियों को उनके बराबर, अनुवर्ती की प्रक्रिया में साल्मोनेला को स्रावित करने के लिए जारी रखा जाता है, अवलोकन के 15 दिनों के दौरान मुख्य कार्य के लिए अनुमति नहीं दी जाती है (निलंबित) और एक नौकरी मिलती है जो एक महामारी विज्ञान के खतरे का प्रतिनिधित्व नहीं करती है। इस अवधि के दौरान, मल और एक बार पित्त का 5 गुना अध्ययन करें। बार-बार सकारात्मक परिणाम के साथ, एक ही प्रक्रिया एक और 15 दिनों के लिए दोहराई जाती है। 3 महीने से अधिक समय तक एक बैक्टीरियोकारेरियर की स्थापना करते समय, इन व्यक्तियों को कम से कम 1 वर्ष की अवधि के लिए दूसरी नौकरी में स्थानांतरित कर दिया जाता है। इस समय, उन्हें 2 बार (6 महीने में 1 बार) जांच की जाती है। इस अवधि के बाद, परीक्षाओं के नकारात्मक परिणामों के साथ, उन्हें अतिरिक्त परीक्षा (मल की तीन गुना परीक्षा और एक बार - 1-2 दिनों के अंतराल के साथ पित्त) के अधीन किया जाता है। नकारात्मक परिणामों के साथ, इन व्यक्तियों को मुख्य कार्य की अनुमति दी जाती है और रजिस्टर से हटा दिया जाता है। अवलोकन के 1 वर्ष के बाद कम से कम एक सकारात्मक शोध परिणाम प्राप्त करते समय, इन व्यक्तियों को क्रोनिक बैक्टीरिया वाहक माना जाता है और विशेषता में उनके काम से बाहर रखा जाता है।
अनुवर्ती की प्रक्रिया में, बच्चे को बैक्टीरिया के उत्सर्जन को रोकने के बाद नर्सरी (अनाथालय) में प्रवेश करने की अनुमति दी जाती है (उनकी जांच जारी रहती है और, यदि नकारात्मक, रजिस्टर से हटा दिया जाता है)। बच्चों के वाहक, किंडरगार्टन में भाग लेने, बच्चों के संस्थानों में भर्ती हो सकते हैं। बैक्टीरिया के उत्सर्जन को रोकने के बाद, अवलोकन बंद कर दिया जाता है। जो बच्चे नर्सरी, अनाथालय और साल्मोनेला में भाग लेते हैं, उन्हें अस्पताल से छुट्टी दिए जाने के 15 दिनों तक टीम में शामिल नहीं होने दिया जाता है (प्रत्येक 1-2 दिनों में तीन मल परीक्षण किए जाते हैं)। यदि इस अवधि के दौरान एक रोगज़नक़ को अलग किया जाता है, तो अवलोकन अवधि को और 15 दिनों के लिए बढ़ाया जाता है। बच्चे - नर्सरी में पुराने बैक्टीरिया, बच्चों के घरों में अनुमति नहीं है। जो बच्चे स्कूलों में भाग लेते हैं और अस्पताल से छुट्टी के बाद बैक्टीरियोकारिएर के मामले में बोर्डिंग स्कूलों में रहते हैं, उन्हें समूहों में अनुमति दी जाती है, लेकिन अनुवर्ती अवलोकन की अवधि के दौरान, उन्हें बैक्टीरियोलॉजिकली (मल) की जांच की जाती है और उन्हें भोजन सेवा और कैंटीन में ड्यूटी करने की अनुमति नहीं है।
महामारी संबंधी संकेतों के अनुसार पहचाने जाते हैं बैक्टीरिया वाहक, खाद्य उद्यमों के कर्मचारी और उनके समान व्यक्ति, बैक्टीरिया वाहक (तीव्र, जीर्ण या क्षणिक) की प्रकृति का निर्धारण करने के लिए अस्पताल में भर्ती होने के लिए। उन्हें 1 से 2 दिनों के अंतराल पर 2 सप्ताह के 5 बैक्टीरियोलॉजिकल विश्लेषण, 2 सीरोलॉजिकल विश्लेषण और ग्रहणी सामग्री की एक परीक्षा के लिए किया जाता है। क्रोनिक बैक्टीरियोकार्टेरियर की स्थापना के मामले में, ऐसे व्यक्ति उपर्युक्त डिस्पेंसरी अवलोकन और परीक्षा के अधीन हैं (एक क्षणिक वाहक निदान वाले व्यक्तियों को अतिरिक्त परीक्षाओं के बिना काम करने की अनुमति है)।
बैक्टीरियल पेचिश (शिगेलोसिस) सामान्य नशा के साथ एक तीव्र बीमारी है और बड़ी आंत के श्लेष्म का एक प्राथमिक घाव है।
महामारी विज्ञान। प्रेरक एजेंट विभिन्न एंटीजेनिक, जैव रासायनिक और सांस्कृतिक गुणों के साथ रोगाणुओं (शिगेला) का एक समूह है: 1) ग्रिगोरिएवा - शिगा; 2) स्टुटज़र - शमित्ज़; 3) बड़े-सैक्स; 4) फ्लेक्सनर (न्यूकैसल और बॉयड की उप-प्रजाति के साथ - नोवगोरोड) 5) सोन। सोन के सबसे सामान्य प्रकार (60-80% तक) और फ्लेक्सनर। शिगेला के अस्तित्व का इष्टतम तापमान -37 डिग्री सेल्सियस है; व्यंजन और गीले कपड़े धोने के लिए महीनों तक रह सकते हैं, मिट्टी में - 3 महीने तक, भोजन पर - कई दिन, पानी में - 2 महीने तक; + 60 ° C तक गर्म होने पर, वे 10 मिनट में मर जाते हैं, जब उबलते हैं - तुरंत, निस्संक्रामक समाधानों में - कुछ मिनटों के भीतर।
ऊष्मायन अवधि 12 घंटे से 2-5 दिनों तक रहती है। बीमारी के बाद सीमित अवधि में एक प्रजाति-विशिष्ट प्रतिरक्षा बन जाती है।
संक्रमण का स्रोत एक बीमार व्यक्ति, बैक्टीरिया वाहक (दीक्षांत या क्षणिक) है। सबसे बड़ी महामारी विज्ञान का जोखिम हल्के और मिटाए गए रूपों वाले रोगी हैं। रोगज़नक़ का अलगाव अक्सर पुनर्प्राप्ति अवधि (वसूली) के दौरान होता है, लगभग 3% पर वाहक राज्य कई महीनों (क्रोनिक रूप) के लिए विलंबित होता है। फेकल-मौखिक ट्रांसमिशन तंत्र की विशेषता है: पानी, खाद्य उत्पादों, घरेलू वस्तुओं (व्यंजन, खिलौने, आदि) के माध्यम से। जीवन के पहले 2 वर्षों के बच्चे अधिक बार बीमार होते हैं। वार्षिक घटनाओं का 70% तक ग्रीष्म-शरद ऋतु की अवधि में होता है।
संक्रमण का स्रोत जल्दी पता लगाने और बेअसर करने से रोकथाम (सामान्य स्वच्छता उपायों के साथ) की जाती है। पेचिश के मरीजों की पहचान निम्नलिखित प्रतियोगियों में से की जाती है।
1. उन रोगियों में, जो चिकित्सा देखभाल के लिए या आंतों के विकारों के सक्रिय पता लगाने के साथ आवेदन करते हैं: ए) रोगी का सर्वेक्षण और परीक्षा आयोजित करते हैं, बड़ी आंत का मल, मल की जांच, प्रयोगशाला अनुसंधान के लिए सामग्री का चयन करते हैं, "रोगियों के संग्रह, भंडारण और परिवहन के लिए नियम"। ... (ऊपर देखें); बी) परिवार में पेचिश के रोगियों के साथ संपर्क की उपस्थिति का पता लगाने, बच्चों के संस्थान, काम के स्थान पर और अन्य स्थानों पर; ग) संदेह के मामले में, वे एक संक्रामक रोगों के चिकित्सक से परामर्श करते हैं, और यदि अस्पताल में भर्ती होने के संकेत हैं, तो निदान को एक चिकित्सा संस्थान में स्थानांतरित कर दिया जाता है।
2. खाद्य उद्यमों और व्यक्तियों के कर्मचारियों के बीच: ए) खाद्य उद्यमों, खानपान और खाद्य व्यापार, डेयरी रसोई, डेयरी फार्म, डेयरी प्लांट आदि में काम करने वाले, सीधे प्रसंस्करण, भंडारण, भोजन के परिवहन में शामिल हैं और तैयार भोजन की डिलीवरी, साथ ही उपकरण और उपकरणों की मरम्मत में लगे हुए;
ख) बच्चों और चिकित्सा संस्थानों के कर्मचारी प्रत्यक्ष सेवा और बच्चों के पोषण में लगे हुए हैं;
ग) पेयजल और पेयजल के वितरण और भंडारण के लिए जिम्मेदार व्यक्ति।
भोजन और उद्यमों और उनके बराबर संस्थानों के लिए काम करने वाले व्यक्तियों को एक एकल बैक्टीरियोलॉजिकल परीक्षा के अधीन किया जाता है। पेचिश और तीव्र आंतों के रोगों के प्रेरक एजेंटों को अलग करते समय, कार्य में प्रवेश करने वाले व्यक्ति को अनुमति नहीं दी जाती है और उपचार के लिए भेजा जाता है।
महामारी संबंधी संकेतों पर सर्वेक्षण किया जाता है, आवृत्ति, समय और गुणन, साथ ही साथ सर्वेक्षण के प्रतियोगियों, महामारी विज्ञानियों द्वारा भोजन की स्वच्छता पर डॉक्टर के साथ मिलकर निर्धारित किया जाता है।
खाद्य उद्यमों और व्यक्तियों के कर्मचारियों ने उन्हें समान किया, जब पेचिश और तीव्र आंतों के रोगियों के साथ काम करते हैं, तो एक एकल बैक्टीरियोलॉजिकल परीक्षा से गुजरते हैं (सकारात्मक परिणाम के साथ, उन्हें काम से बाहर रखा जाता है और उपचार से गुजरना पड़ता है)। एक खाद्य सुविधा के कर्मियों के बीच कई बीमारियों के मामले में, साथ ही साथ उत्पादित किए जा रहे उत्पादों के संदूषण के संदेह के मामले में, कंपनी के कर्मियों का एक बार (1-2 दिन) जीवाणुविज्ञानी अध्ययन आयोजित किया जाता है (सैनिटरी-महामारी विज्ञान स्टेशन टीम और क्लिनिक के प्रस्थान)। उद्यम (कार्यशाला), जिनके उत्पादों को प्रकोप के कारण के रूप में संदेह है, तब तक बंद कर दिया जाता है जब तक कि सैनिटरी और तकनीकी उल्लंघन समाप्त नहीं हो जाते।
3. पूर्वस्कूली संस्थानों के बच्चों के बीच। नवजात बच्चों को इन संस्थानों के नर्सरी समूहों में प्रवेश के दौरान पेचिश (अगस्त-नवंबर) की मौसमी वृद्धि के दौरान संक्रमण के आंतों के समूह की एक अनिवार्य परीक्षा के बाद बनाया जाता है। आंतों की शिथिलता वाले बच्चे या रोग संबंधी अशुद्धियों (बलगम, मवाद, रक्त) के साथ एक मल होने के साथ-साथ आंतों के रोगों की शिकायत होने पर, उन्हें तुरंत अलग किया जाता है और स्थानीय बाल रोग विशेषज्ञ की देखरेख में स्थानांतरित किया जाता है।
बच्चों के संस्थान में, जीवाणु अनुसंधान के लिए सामग्री को तुरंत उस संस्था के चिकित्सा कर्मियों द्वारा रोगी से दूर ले जाना चाहिए। सबूत होने पर मरीज को अस्पताल में भर्ती कराया जाता है।
किसी संस्था में बच्चों का उपचार निषिद्ध है। पूर्वस्कूली संस्थानों में भाग लेने वाले बच्चे और एक परिवार (अपार्टमेंट) में रहने वाले, जहां पेचिश और आंतों के रोगों के रोगी हैं, उन्हें चिकित्सा अवलोकन के दौरान समूहों में अनुमति दी जाती है (जब तक कि प्रकोप समाप्त नहीं हो जाता है) और अवलोकन के पहले 3 दिनों में एक एकल बैक्टीरियोलॉजिकल परीक्षा।
यदि आंतों की शिथिलता या बच्चे के आंतों के संक्रमण का संदेह होता है, तो बच्चे को अलग किया जाता है और बच्चों के संस्थान में शेष बच्चों के लिए चिकित्सा अवलोकन स्थापित किया जाता है। पहली बीमारी का पता चलने पर, समूह के सभी बच्चों और कर्मचारियों की एक एकल बैक्टीरियोलॉजिकल परीक्षा की जाती है। एक साथ रोगों की उपस्थिति में। संस्थानों के कई समूह बैक्टीरियोलॉजिकल रूप से खानपान विभाग के कर्मियों और समूहों की जांच करते हैं। परीक्षा की अवधि के दौरान और अंतिम रोगी (बैक्टीरिया वाहक) के अलगाव के बाद 7 दिनों के भीतर, नए बच्चों का प्रवेश, एक समूह से दूसरे समूह में बच्चों का स्थानांतरण, साथ ही साथ अन्य बच्चों के संस्थानों में महामारीविद की अनुमति से संभव है।
किसी भी बीमारी या लंबे समय तक (5 दिन या उससे अधिक) अनुपस्थिति के बाद किसी संस्थान में लौटने वाले बच्चों के प्रवेश की अनुमति है यदि बीमारी के निदान या अनुपस्थिति का कारण बताते हुए कोई प्रमाण पत्र है।
प्रकोप में घटनाएँ। मरीजों को नैदानिक और महामारी संबंधी संकेतों के लिए अस्पताल में भर्ती किया जाता है। नैदानिक संकेत: क) तीव्र आंतों के रोगों के गंभीर और मध्यम रूप, लंबे समय तक और पेचिश के पुराने रूपों के साथ मरीजों को अतिरंजना के दौरान; बी) व्यक्तियों में तीव्र आंतों के रोग तेजी से कमजोर हो जाते हैं और सहवर्ती रोगों के साथ बोझ हो जाते हैं। महामारी संबंधी संकेत: क) तीव्र आंतों के रोग या खाद्य उद्योग के श्रमिकों और व्यक्तियों के बीच पेचिश के प्रेरक एजेंट का अलगाव, उनके लिए समान कारक या निर्धारित श्रेणियों के निवासियों के बीच रोग की उपस्थिति; बी) रोगी के निवास स्थान पर आवश्यक एंटी-महामारी शासन के साथ-साथ शासन के उल्लंघन के साथ अनुपालन करने में असमर्थता।
जीवाणु वाहक, खाद्य उद्यमों के श्रमिकों के समूह से संबंधित नहीं हैं और उनके लिए समान व्यक्ति, अस्पताल में भर्ती होने के अधीन नहीं हैं।
रोगी को घर पर छोड़ने के मामले में (सैनिटरी-महामारी विज्ञान स्टेशन को इस बारे में सूचित किया जाता है), उसे उपचार निर्धारित किया जाता है, और अपार्टमेंट में वे उसकी देखभाल करने की प्रक्रिया पर व्याख्यात्मक कार्य करते हैं और कीटाणुशोधन के नियम।
भोजन के उत्पादन, उनके भंडारण, परिवहन और बिक्री के साथ-साथ उनसे जुड़े लोगों से सीधे संबंधित, दो-स्तरीय नियंत्रण बैक्टीरियोलाजिकल अध्ययन के अधीन हैं, उपचार के अंत के बाद 2 दिनों से पहले नहीं किया गया। उन्हें केवल अध्ययन के नकारात्मक परिणाम (inpatient डॉक्टर के प्रमाण पत्र के अनुसार काम करने की अनुमति) के साथ छुट्टी दी जाती है। बैक्टीरियोलॉजिकल रूप से पुष्टि किए गए पेचिश से गुजरने वाले मरीजों को जिन्हें अस्पताल या घर पर इलाज किया गया था, उन्हें मल और तापमान के सामान्य होने के बाद 3 दिनों से पहले और एक नकारात्मक नियंत्रण बैक्टीरियोलॉजिकल परीक्षा से छुट्टी नहीं दी जाती है, जो आवश्यक रूप से उपचार के अंत के बाद 2 दिन पहले एक बार नहीं किया जाता है।
पूर्वस्कूली संस्थानों में भाग लेने वाले और न जाने वाले बच्चों को क्लिनिकल रिकवरी के बाद छुट्टी दी जाती है, न कि मल और तापमान के सामान्य होने के 3 दिन पहले, साथ ही उपचार के अंत के बाद 2 दिनों से पहले नहीं किए गए दो बार के नकारात्मक बैक्टीरियोलॉजिकल अध्ययन से। पुरानी पेचिश में, विष निकालने और विषाक्तता के गायब होने, 10 दिनों के भीतर स्थिर मल के सामान्यीकरण, और उपचार के अंत के बाद 2 दिनों से पहले नहीं किया गया एक नकारात्मक दो-बार जीवाणु संबंधी अध्ययन के बाद एक अर्क बनाया जाता है।
अपार्टमेंट फ़ॉसी में महामारी विज्ञान की परीक्षा बीमारों की उपस्थिति में की जाती है, खाद्य उद्यमों के कर्मचारियों को संदर्भित किया जाता है और उनके साथ जुड़े व्यक्तियों, साथ ही साथ निर्धारित श्रेणियों से संबंधित व्यक्तियों की उपस्थिति, और बीमार (बैक्टीरिया वाहक) के साथ संपर्क व्यक्तियों के बीच पूर्वस्कूली संस्थानों में शामिल होने वाले बच्चे। अन्य मामलों में, इसे लागू करने की आवश्यकता महामारी विशेषज्ञ द्वारा निर्धारित की जाती है।
प्रकोप में वर्तमान और अंतिम कीटाणुशोधन बाहर ले जाने के लिए (टैब देखें। 162।)। रोगी के संपर्क में व्यक्तियों के लिए, 7 दिनों के लिए चिकित्सा निगरानी स्थापित करें। किंडरगार्टन और अग्रणी शिविरों में, सार्वजनिक खानपान प्रतिष्ठान नाशपाती उत्पादों (दूध, खट्टा क्रीम, पनीर, डेयरी व्यंजन, कॉम्पोट्स, सलाद, वेनिग्रेटेट, आदि) की बिक्री (भंडारण, उपचार) पर सख्त नियंत्रण स्थापित करते हैं। मक्खियों के विनाश के लिए गतिविधियों को पूरा करना।
निर्वहन से पहले अस्पताल में आयोजित एक सकारात्मक बैक्टीरियोलॉजिकल परीक्षा के मामले में, ऐसे व्यक्ति उपचार जारी रखते हैं। निर्धारित उपचार की समाप्ति के बाद किए गए अनुवर्ती परीक्षा के सकारात्मक परिणाम, इस तरह के रोगियों को औषधीय अवलोकन, उनके लिए आवधिक जीवाणुविज्ञानी अनुसंधान के लिए स्थापित करने और भोजन के उत्पादन, भंडारण, परिवहन और बिक्री से संबंधित न होकर किसी अन्य नौकरी में स्थानांतरित करने की आवश्यकता का निर्धारण करते हैं। यदि ऐसे व्यक्तियों में पेचिश के प्रेरक एजेंट का पता बीमारी के 3 महीने से अधिक समय तक चलता है, तो एक संक्रामक रोग चिकित्सक, चिकित्सक और महामारीविद के हिस्से के रूप में परामर्श के निर्णय से, वे पेचिश के पुराने रूप वाले रोगियों को भोजन से संबंधित नहीं होने पर स्थानांतरित कर देते हैं।
पूर्वस्कूली संस्थानों में भाग लेने वाले बच्चे, और अस्पताल से छुट्टी दे चुके विशेष सैनिटोरियम के बच्चों के साथ-साथ जिन बच्चों का इलाज घर पर किया गया था, उन्हें क्लिनिकल रिकवरी (महीने के दौरान फॉलो-अप) स्थापित करने के बाद समूहों में जाने की अनुमति होती है। अनाथालयों और बोर्डिंग स्कूलों के बच्चों को रिकवरी टीमों में भर्ती किया जाता है (2 महीने के दौरान भोजन-अवरोधन शुल्क निषिद्ध है)। तीव्र पेचिश के दौर से गुजर रहे बच्चे, एक स्थापित रोगज़नक़ के साथ आंतों में संक्रमण और पुरानी पेचिश की बीमारी को टीम में अनुमति दी जाती है, जब मल 5 दिनों के लिए सामान्य हो जाता है, अच्छी स्थिति में, सामान्य तापमान और एक एकल बैक्टीरियोलॉजिकल परीक्षा का नकारात्मक परिणाम।
एक प्रकार के रोगज़नक़ और बैक्टीरिया वाहक (दूसरे समूहों से केवल पुराने पेचिश के रोगी हैं और लंबे समय तक अस्थिर मल के साथ) के साथ तीव्र आंतों की बीमारी से पीड़ित होने के बाद, जनसंख्या के कम होने वाले समूहों से संबंधित व्यक्ति नैदानिक अनुवर्ती के अधीन हैं।
अनुवर्ती की प्रक्रिया और समय:
a) पुराने पेचिश से पीड़ित व्यक्ति, रोगज़नक़ की रिहाई से पुष्टि की गई; बैक्टीरिया वाहक, लंबी अवधि के रोगजनक-उत्सर्जक एजेंटों को एक मासिक परीक्षा के साथ 3 महीने तक संक्रामक रोगों के क्लिनिक या स्थानीय चिकित्सक और बैक्टीरियोलॉजिकल परीक्षा द्वारा निगरानी की जानी चाहिए। उसी समय, लंबे समय तक अस्थिर मल से पीड़ित व्यक्तियों के लिए एक सर्वेक्षण किया जाता है;
बी) खाद्य उद्यमों और व्यक्तियों के कर्मचारियों ने उन्हें काम करने के लिए छुट्टी दे दी, संक्रामक रोगों कैबिनेट या स्थानीय चिकित्सक, साथ ही बैक्टीरियलोलॉजिकल परीक्षा के डॉक्टर द्वारा एक मासिक परीक्षा के साथ 3 महीने के लिए औषधालय अवलोकन में रहते हैं; पुरानी पेचिश से पीड़ित व्यक्तियों को मासिक बैक्टीरियलोलॉजिकल परीक्षा के साथ 6 महीने तक अनुवर्ती किया जाता है (इस अवधि के बाद, नैदानिक वसूली के साथ, उन्हें अपनी विशेषता में काम करने की अनुमति दी जा सकती है);
ग) लंबे समय तक बैक्टीरियल कैरिज वाले व्यक्ति रिकवरी तक नैदानिक अनुसंधान और पुन: उपचार के अधीन होते हैं (अवलोकन अवधि के अंत में, अध्ययनों का प्रदर्शन, क्लिनिकल रिकवरी और पर्यावरण में महामारी के साथ, मनाया रजिस्टर से हटा दिया जाता है;
महामारी विज्ञानी के साथ पॉलीक्लिनिक या जिला चिकित्सक के संक्रामक रोग क्लिनिक के आयोग के फैसले के क्रम में)। आयोग का निर्णय चिकित्सा दस्तावेज में एक विशेष रिकॉर्ड द्वारा तय किया गया है।
कोलाई संक्रमण आंतों की शिथिलता और नशा के साथ एक तीव्र बीमारी है।
महामारी विज्ञान। रोगजनकों - एस्चेरिचिया कोलाई के एंटरोपैथोजेनिक सीरोटाइप (0124, ओपी 1, 055, 026, आदि); पर्यावरण में स्थिर हैं: 10-15 डिग्री सेल्सियस के तापमान पर कच्चे पानी में, 26-87 दिन संग्रहीत होते हैं, उबले हुए पानी में - 140-260 दिन, शिशु फार्मूला में - 92 दिन, दूध में - 34 दिन, मल में -10- 25 दिन, घरेलू सामान और खिलौनों पर - 3-5 महीने के लिए; रोगाणु कीटाणुनाशक के लिए अस्थिर हैं।
संक्रमण का स्रोत बीमारी के दौरान एक बीमार व्यक्ति है, एक जीवाणु वाहक। फेकल-ओरल ट्रांसमिशन मेकेनिज्म: बच्चों के बीच - खिलौने, देखभाल के सामान, माँ और परिचारकों के हाथ, भोजन (दूध के फार्मूले) के माध्यम से। प्रसव के दौरान मां से नवजात शिशु में संक्रमण के संचरण की संभावना को बाहर नहीं किया जाता है। वयस्कों में, संचरण तंत्र पेचिश के समान है। अधिक बार, जीवन के पहले वर्ष के बच्चे बीमार होते हैं, खासकर जो कमजोर हैं। छिटपुट बीमारियां - वर्ष के दौरान; चाइल्डकैअर सुविधाओं में प्रकोप - अधिक बार सर्दियों और शुरुआती वसंत में। रोग के बाद प्रतिरक्षा अस्थिर है।
रोकथाम सैनिटरी और एंटी-एपिडेमिक शासन के सख्त पालन पर आधारित है। बाँझ व्यक्तिगत डायपर के उपयोग, प्रत्येक बच्चे के बाद कीटाणुनाशक समाधान के साथ हाथों के प्रसंस्करण, व्यंजनों की कीटाणुशोधन, दूध के पाश्चराइजेशन या उबलते हुए दूध के फार्मूले द्वारा एक महत्वपूर्ण भूमिका निभाई जाती है। प्रसव से पहले गर्भवती महिलाओं के कोलाई-संक्रमण के लिए प्रोफिलैक्टिक रूप से जांच की गई, आंशिक महिलाओं, प्युपरल महिलाओं और नवजात शिशुओं (यदि कोली-संक्रमण के संकेत हैं), आंतों की शिथिलता वाले बच्चों को अलग किया जाता है।
प्रकोप में घटनाएँ। मरीजों को घर पर या अस्पताल में अलगाव और उपचार के अधीन किया जाता है। प्रकोप में वर्तमान या अंतिम कीटाणुशोधन (टैब देखें। 154)। खाद्य उद्यमों और व्यक्तियों के श्रमिकों का अस्पताल में भर्ती होना, साथ ही साथ प्री-स्कूल संस्थानों, अनाथालयों, बोर्डिंग स्कूलों में भाग लेने वाले बच्चों के लिए भी। क्लिनिकल रिकवरी और एक नकारात्मक परिणाम के साथ 1-2 दिनों के अंतराल पर मल के तीन बैक्टीरियोलॉजिकल अध्ययन के बाद उन्हें अस्पताल से छुट्टी दे दी जाती है, जिसके बाद वयस्कों को उनकी विशेषता में काम करने की अनुमति दी जाती है, और बच्चों को अतिरिक्त परीक्षा और संगरोध के बिना बच्चों के संस्थानों में भर्ती कराया जाता है। भविष्य में, वे एक मासिक बैक्टीरियोलॉजिकल परीक्षा के साथ 3 महीने तक चिकित्सा निगरानी में रहेंगे। कोली-संक्रमण (निवास स्थान के अनुसार) के साथ रोगियों के संपर्क में बच्चों को रोगी से अलग होने और तीन बार नकारात्मक बैक्टीरियोलॉजिकल परीक्षा के बाद बच्चों के संस्थानों में भर्ती कराया जाता है। बच्चों और प्रसूति संबंधी सुविधाओं में बीमारी की घटना पर, रोग अलगाव और उपचार के अधीन हैं; बच्चे के जन्म में आने वाले बच्चों और माताओं का रिसेप्शन, सभी कर्मियों, माताओं और संपर्क वाले बच्चों, साथ ही बच्चों को बीमारी की शुरुआत से कुछ समय पहले घर से छुट्टी दे दी जाती है, तीन बार बैक्टीरियोलॉजिकल रूप से जांच की जाती है। एक सकारात्मक शोध परिणाम वाले व्यक्ति अलग-थलग हैं। कोलाई संक्रमण के प्रकोप के अवलोकन का समय एक महामारी विज्ञान सर्वेक्षण के परिणामों से निर्धारित होता है। वयस्क संक्रमण गिनती के मामले में निवारक और एंटी-महामारी के उपाय पेचिश में समान हैं।
जल-नमक और प्रोटीन चयापचय, निर्जलीकरण, विषाक्तता और जठरांत्र शोथ के तीव्र उल्लंघन के साथ हैजा एक विशेष रूप से खतरनाक बीमारी है। ऊष्मायन अवधि कई घंटों से 5 दिनों तक होती है, आमतौर पर 2-3 दिन। प्रेरक एजेंट हैजा विब्रियो 2 जीवनी (शास्त्रीय) और एल टोर (हाल के वर्षों में, वाइब्रियो एल टोर पूरी तरह से "शास्त्रीय" से बाहर हो गया और हैजा का मुख्य प्रेरक एजेंट बन गया), 3 सीरोलॉजिकल प्रकार (ओवावा, इनबा और गिकोशिमा; वहाँ भी गैर-विभेदन विब्रिओस हैं) रोग); पर्यावरण में महत्वपूर्ण स्थिरता रखता है। अनबूले पानी में, विब्रियो एल-टोर 18 दिनों तक, खुले जलाशयों के पानी में - कई महीनों तक, अपशिष्ट जल में - 30 घंटे तक रह सकता है; मांस उत्पादों में ताजा दूध में अच्छी तरह से प्रजनन करता है; कम तापमान के लिए प्रतिरोधी, जल्दी से सूखने और धूप के दौरान मर जाता है, तुरंत उबलते समय मर जाता है; कीटाणुनाशक के लिए अस्थिर।
महामारी विज्ञान। संक्रमण का स्रोत एक बीमार व्यक्ति या एक कंपन वाहक (दीक्षांत या स्वस्थ वाहक) है। रोगी पूरे रोग के दौरान मल के साथ रोगजनकों (कभी-कभी उल्टी द्रव्यमान के साथ) को गुप्त करता है। पुनर्निर्माणकर्ता विब्रियो को 2-3 सप्ताह से कई महीनों तक उत्सर्जित कर सकते हैं; स्वस्थ वाहक - 14 दिनों तक (1 तीव्र रोगी में 10 से 100 स्वस्थ वाहक तक)।
संचरण तंत्र फेकल-ओरल है: पानी के माध्यम से, जिसमें अपशिष्ट जल, नदी, समुद्र, स्नान, जब स्नान करते हैं, तो प्रदूषित पानी और प्रदूषित पानी और औद्योगिक जल आपूर्ति के लिए पानी का उपयोग करना। संक्रमण को दूषित हाथों, घरेलू वस्तुओं, खाद्य उत्पादों (मुख्य रूप से दूध) के माध्यम से प्रेषित किया जा सकता है। हाल के वर्षों में, हैजा एल तोर में एक महामारी फैल गई थी, जो 35 से अधिक देशों को कवर करती थी (1970 में, हैजा का प्रकोप एस्ट्राखान, ओडेसा और केर्च के क्षेत्र में यूएसएसआर में देखा गया था)।
हैजा का प्रकोप, एक नियम के रूप में, वर्ष की गर्म अवधि में होता है, जो पानी के साथ आबादी के सक्रिय संचार के कारण होता है।
बैक्टीरियोलॉजिकल रिसर्च के लिए सामग्री में मल, उल्टी, पित्त, कैडवेरीक पदार्थ (छोटी आंत के खंड, पित्ताशय), मल से दूषित वस्तुएं (बेड लिनन, आदि), जल, कीचड़, जल निकायों के निवासी, भोजन, मक्खियों और अन्य वस्तुएं हो सकती हैं। पर्यावरण। नमूने जीवाणुरोधी निदान के लिए रोगियों से सामग्री एकत्र करने, भंडारण और परिवहन के नियमों को ध्यान में रखते हुए एकत्र किए जाते हैं ... "(ऊपर देखें): कीटाणुनाशक के निशान के बिना बाँझ व्यंजन (या उबलते पानी से धोया) (परिवहन समय 3 घंटे तक)। एंटीबायोटिक दवाओं के साथ इलाज से पहले रोगियों से ली गई सामग्री। बड़े पैमाने पर सर्वेक्षण के लिए, सामग्री को 1% लेप्टान पानी या एक परिरक्षक (प्रत्येक नमूने के लिए दिशा के साथ सेवा वाहनों पर परिवहन) में लिया जाता है।
रोकथाम। विदेशों से हैजे की शुरूआत को रोकने के लिए, देश के क्षेत्र की स्वच्छता सुरक्षा के लिए आवश्यक उपायों की एक प्रणाली की जाती है: वाहनों का चिकित्सीय (स्वच्छता) निरीक्षण, महामारी-निरोधी उपाय, अधीनता की जानकारी इत्यादि।
निवारक उपायों में आबादी को अच्छी गुणवत्ता वाले पीने के पानी, आबादी वाले क्षेत्रों का सीवेज, सीवेज की कीटाणुशोधन, और स्वच्छता संबंधी निरीक्षण प्रदान करना शामिल है। हैजा के प्रकोप की स्थिति में, वे विशेष विरोधी महामारी के उपायों के लिए परिचालन योजना विकसित करते हैं।
हैजा निगरानी प्रणाली के लिए प्रदान करता है:
देश और विदेश में हैजा रोगों पर जानकारी;
तीव्र आंतों के संक्रमण (विशेषकर अस्पष्टीकृत एटियलजि) की घटना का लगातार महामारी विज्ञान विश्लेषण;
जठरांत्र संबंधी मार्ग (शर्तों और क्षेत्रों यूएसएसआर के स्वास्थ्य मंत्रालय द्वारा निर्धारित किया जाता है) के रोग से पीड़ित व्यक्तियों के हैजे पर जीवाणु अनुसंधान, निश्चित कब्जे के बिना और व्यस्त जीवन जीने वाले व्यक्ति, नर्सिंग होम और विकलांग, मनोचिकित्सा और नारकोलॉजिकल अस्पताल, चिकित्सा और श्रम औषधालयों में प्रवेश करने के साथ-साथ सोवियत भी। विदेशी नागरिक जो उन देशों से आने के 5 दिनों के भीतर तीव्र आंतों के संक्रमण से बीमार हो जाते हैं, जो हैजा की स्थिति में नहीं हैं;
उन सभी लोगों के हैजा की उपस्थिति के लिए एक बैक्टीरियोलाजिकल परीक्षा के साथ एक शव परीक्षा जो तीव्र आंतों के रोगों से मृत्यु हो गई या यदि मृत्यु के अन्य कारणों को स्थापित नहीं किया गया है;
पृथक संस्कृतियों के विषैलेपन के निर्धारण के साथ निर्दिष्ट बिंदुओं पर सतही जल निकायों से पानी के हैजा की विकृति की उपस्थिति के लिए जीवाणु संबंधी परीक्षा।
जब विषाणु उपभेदों को अलग करते हैं, तो जलाशय से सभी प्रकार के पानी का उपयोग निषिद्ध होता है, पानी के अध्ययन के साथ अंकों की संख्या बढ़ जाती है। तीव्र आंत्र रोगों वाले मरीजों को पहले दिन में तीन बार अस्पताल में भर्ती कराया जाता है और बैक्टीरियोलॉजिकली जांच की जाती है। पंपिंग स्टेशनों और आपातकालीन डिस्चार्ज में ट्रंक सीवरों में सीवेज का पानी क्लोरीन और अम्लीकृत होता है, जो बड़े पैमाने पर मनोरंजन, परिवहन हब के स्थानों पर पानी की आपूर्ति और सीवेज सुविधाओं पर सैनिटरी नियंत्रण को बढ़ाता है। खानपान प्रतिष्ठानों, खाद्य उद्योग और खाद्य पदार्थों में व्यापार, पूर्वस्कूली, सुधार, चिकित्सा संस्थानों में। जल विश्लेषण के लगातार तीन नकारात्मक परिणामों और महामारी जटिलताओं की अनुपस्थिति में प्रतिबंधात्मक उपायों को रद्द कर दिया जाता है।
विब्रियो कॉलेरी के एविरुलेंट और कमजोर रूप से विषैले उपभेदों को अलग करते समय, पूरे जटिल उपाय किए जाते हैं, जैसे कि विरल स्ट्रैनों को अलग करना। कमजोर या अनुपस्थित पौरुष की पुष्टि के बाद ही, उपाय प्रतिबंधित हैं। तीव्र आंतों के संक्रमण वाले मरीजों की एक बार, पर्यावरणीय वस्तुओं की जांच की जाती है - सप्ताह में 2 बार जब तक लगातार तीन नकारात्मक परीक्षण प्राप्त नहीं किए जाते हैं। यह जलाशय, तैराकी और मछली पकड़ने से सीधे पीने के पानी के लिए उपयोग करने के लिए निषिद्ध है। महामारीग्रस्त महत्वपूर्ण वस्तुओं का बेहतर स्वच्छता नियंत्रण बना हुआ है।
हैजा की विशिष्ट रोकथाम योजना के अनुसार यूएसएसआर स्वास्थ्य मंत्रालय द्वारा अनुमोदित टीके की तैयारियों द्वारा की जाती है (देखें "रोगनिरोधी टीकाकरण की अनुसूची" - तालिका 158)।
प्रकोप में घटनाएँ। हैजा का फोकस अलग-अलग घराने, बस्ती का एक हिस्सा या पूरी बस्ती है जहां एक बीमार हैजा या कंपन वाहक का पता लगाया जाता है। प्रकोप की सीमाएं एक महामारी विज्ञान सर्वेक्षण के परिणामों के आधार पर निर्धारित की जाती हैं, जो मौजूदा मार्गों और संचरण कारकों को ध्यान में रखते हैं। हैजा के फोग में एंटी-एपिडेमिक उपाय करने के लिए सामान्य मार्गदर्शन जिला, शहर, क्षेत्र, प्रांत और गणराज्य के आपातकालीन एंटी-एपिडेमिक कमीशन (सीपीसी) द्वारा प्रदान किया जाता है (सीपीसी के निर्णय द्वारा चिकित्सा मुख्यालय की नियुक्ति की जाती है)।
महामारी विरोधी उपायों में शामिल हैं:
1) हैजा अस्पताल में हैजा (कंपन वाहक) वाले रोगियों का तत्काल अस्पताल में भर्ती होना;
2) हैजा और तीव्र आंतों के रोगों के सभी मामलों के फोकस की महामारी विज्ञान परीक्षा;
3) हैजा की उपस्थिति के लिए अनिवार्य परीक्षा के साथ एक अनंतिम अस्पताल में आंतों की शिथिलता वाले रोगियों का सक्रिय पता लगाना और अस्पताल में भर्ती होना (संपर्क - अलग-थलग)। हैजा या एक कंपन वाहक (पहले दिन के दौरान तीन बार) के साथ एक रोगी के संपर्क में आने वाले व्यक्ति अनिवार्य परीक्षा के अधीन हैं; एक निश्चित व्यवसाय के बिना व्यक्ति, एक व्यस्त जीवन (एक बार) का नेतृत्व करते हैं; पानी और सीवेज निपटान संयंत्र (एक बार) की सेवा करने वाले श्रमिक।
प्रकोप में, चीजों के अनिवार्य चैम्बर उपचार के साथ अंतिम कीटाणुशोधन किया जाता है (तालिका 162 देखें।)। नैदानिक वसूली के बाद अस्पताल से मरीजों और थरथरानवाला को छुट्टी दे दी जाती है और 3 दिनों के लिए एंटीबायोटिक दवाओं के अंत के बाद 24-36 एच। एक पंक्ति में (मृत प्रतियोगियों के व्यक्तियों के बीच, अतिरिक्त पित्त की एक बार जांच की जाती है - भाग बी और सी)। आवधिक बैक्टीरियलोलॉजिकल परीक्षा के साथ 3 महीने के दौरान अनुवर्ती विषय का निर्वहन। 5-दिवसीय चिकित्सीय अवलोकन, एंटीबायोटिक दवाओं के साथ आपातकालीन प्रोफिलैक्सिस और नकारात्मक परिणाम के साथ तीन गुना बैक्टीरियोलॉजिकल अध्ययन के बाद संपर्क किया जाता है। ग्रामीण परिस्थितियों में, घर की देखभाल के लिए परिवार के सदस्यों में से एक को घर से बाहर जाने की अनुमति है, लेकिन पहले दिन के दौरान ट्रिपल बैक्टीरियोलॉजिकल परीक्षा और निवारक एंटीबायोटिक उपचार के साथ 5 दिनों के लिए चिकित्सा पर्यवेक्षण स्थापित किया जाता है।
4. पर्यावरणीय वस्तुओं पर जीवाणु नियंत्रण: क) पानी के सेवन बिंदुओं पर पानी की पाइपलाइनों से पानी, सीवेज उपचार संयंत्रों के बाद, नेटवर्क के अंत बिंदुओं पर और दुर्घटना स्थलों पर; ख) सामूहिक सांस्कृतिक और पानी के उपयोग और घरेलू सीवेज के निर्वहन के स्थानों में जलाशयों का पानी; ग) सीवेज कलेक्टरों और व्यक्तिगत सूक्ष्म जिलों, आवासीय क्षेत्रों, संक्रामक अस्पतालों और विशेष शासन संस्थानों का सीवेज। अध्ययन प्रकोप के उन्मूलन तक दिन में एक बार किया जाता है।
5. प्रतिबंधात्मक उपाय:
राज्य के स्वच्छता निरीक्षण के निकायों द्वारा निर्धारित स्थानों में केवल सतही जल निकायों का जल उपयोग;
बस्तियों में आवास का निषेध, विशेष रूप से रिसॉर्ट क्षेत्र में, असंगठित आराम (स्वच्छता और स्वच्छता की स्थिति के अभाव में)। असाधारण मामलों में, ऑल-यूनियन आपातकालीन एंटी-महामारी आयोग का निर्णय संगरोध का परिचय देता है: केंद्र छोड़ने वाले लोगों का अवलोकन; चूल्हा में प्रवेश पर प्रतिबंध; प्रत्यक्ष पारगमन इंटरसिटी परिवहन; यात्रियों का पांच दिवसीय अलगाव, उनमें से चिकित्सा अवलोकन और पर्यवेक्षकों में हैजा की उपस्थिति के लिए एक एकल बैक्टीरियोलॉजिकल परीक्षा।
6. आपातकालीन प्रोफिलैक्सिस, टेट्रासाइक्लिन द्वारा महामारी विज्ञान के संकेतों के अनुसार, उन लोगों में जो हैजा (कंपन वाहक) के साथ एक रोगी के निकट संपर्क में हैं, योजना के अनुसार: 300,000 यू, दिन में 4 बार 4 दिनों के लिए। बच्चों के लिए खुराक: १५-१ages साल की उम्र - वयस्कों की ३/४ खुराक, old-१४ साल की - '/ २ ’1 साल की उम्र - १ / old, ५-६ साल की उम्र -’ / ४, ४ साल की उम्र - १ / १, २-३ वर्ष- "D और 1 वर्ष- / 12 वयस्कों की खुराक।
7. स्वच्छता और स्वच्छता के उपाय: जनसंख्या की जल आपूर्ति पर नियंत्रण को मजबूत करना; जलाशयों की सुरक्षा, सफाई की समयबद्धता, कचरे को हटाने और कीटाणुशोधन; व्यापार उद्यमों, सार्वजनिक खानपान, नगरपालिका सेवाओं का काम; जनसंख्या के बड़े पैमाने पर एकत्र होने के स्थान। तीव्र आंतों के संक्रामक रोगों की रोकथाम पर स्वास्थ्य शिक्षा को सक्रिय रूप से आगे बढ़ाया जा रहा है।
पोलियोमाइलाइटिस मस्तिष्क और रीढ़ की हड्डी के प्राथमिक घाव के साथ एक तीव्र बीमारी है, नासॉफरीनक्स और आंतों के श्लेष्म में भड़काऊ परिवर्तन।
प्रेरक एजेंट तीन प्रकारों के एंटरोवायरस के समूह का एक वायरस है: I, II, III (I प्रकार अधिक आम है), यह पर्यावरण में प्रतिरोधी है (ठंड और सहनशीलता को सहन करता है): यह 3-4 महीने तक दूध, पानी, लिनन और मल में संग्रहीत होता है; 60-70 डिग्री सेल्सियस के तापमान पर 30 मिनट के बाद, 80 डिग्री सेल्सियस पर - 30 सेकंड के बाद, 100 डिग्री सेल्सियस पर - तुरंत मर जाता है। कीटाणुनाशक के प्रभाव में जल्दी से मर जाता है।
महामारी विज्ञान। संक्रमण का स्रोत एक बीमार व्यक्ति, दीक्षांत, एक वायरस वाहक है; वाहक और एक स्पर्शोन्मुख रूप के साथ रोगियों की महामारी विज्ञान भूमिका महान है। मुख्य संचरण तंत्र फेकल-ओरल (गंदे हाथ, घरेलू सामान, कम अक्सर पानी) है, शायद ही कभी ऊष्मायन के आखिरी दिनों में और बीमारी के पहले 5-7 दिनों में हवाई होता है। सार्वभौमिक संवेदनशीलता। एक उच्चारण मामले में 100-200 या अधिक स्पर्शोन्मुख है।
यह हर जगह पंजीकृत है। अधिकतर, बच्चे बीमार होते हैं पूर्वस्कूली उम्र। हाल के वर्षों में, टीकाकरण के संबंध में केवल छिटपुट रुग्णता देखी गई है। ग्रीष्म-शरद ऋतु के महीनों में अधिक दर्ज किया गया।
रोकथाम - लाइव के साथ बच्चों के मुंह के माध्यम से टीकाकरण द्वारा, योजना के अनुसार टीके में भाग लिया (देखें "रोगनिरोधी टीकाकरण की अनुसूची" - तालिका 158)। रोगियों की शुरुआती पहचान और अस्पताल में भर्ती होने और संदिग्ध बीमारी के साथ गतिविधियों का संचालन करें। ट्रांसमिशन मार्गों को बाधित करने के लिए किए गए उपाय अन्य आंतों के संक्रमण (टाइफाइड बुखार, पेचिश, आदि) के लिए समान हैं।
प्रकोप में घटनाएँ। रोगी या किसी बीमारी पर संदेह अस्पताल में भर्ती होने के अधीन है। वर्तमान और अंतिम कीटाणुशोधन प्रकोप में किया जाता है (तालिका 162 देखें); जब स्राव (मूत्र, मल, उल्टी), व्यंजन, लिनन, घरेलू वस्तुओं को संसाधित करते हैं, तो कीटाणुनाशकों की एकाग्रता 2-3 गुना बढ़ जाती है, और जोखिम 2 गुना बढ़ जाता है। 15 वर्ष से कम उम्र के बच्चों से संपर्क करें, साथ ही वयस्क जो पोलियो से बीमार नहीं हुए हैं और जो खाद्य उद्यमों में काम करते हैं (और उनके लिए समान हैं), संपर्क के क्षण से 20 दिनों के लिए निलंबित हैं (4 वर्ष से कम उम्र के बच्चों को प्रशासित किया जाता है।
गामा ग्लोब्युलिन का 3 मिली)। जब पोलियोमाइलाइटिस बच्चों की टीम (समूह) में प्रकट होता है, तो क्वारेंटाइन को 20 दिनों के लिए मिडीसिन अवलोकन (परीक्षा, थर्मोमेट्री दिन में 2 बार) के साथ स्थापित किया जाता है। बार-बार होने वाली बीमारियों, महामारी विज्ञानियों के विवेक पर, समूह या चाइल्ड केयर सेंटर को एक दौर के प्रवास पर स्थानांतरित कर दिया जाता है, अतिरिक्त पुनर्संयोजन का मुद्दा तय किया जाता है (अन्य तीव्र संक्रामक रोगों के नैदानिक सुधार के 2 सप्ताह से पहले नहीं)। चिकित्सा अवलोकन के स्कूल सेट पर संपर्क के लिए (20 दिनों के लिए)।
विषय की सामग्री "फार्मेसियों के स्वच्छता और सूक्ष्मजीवविज्ञानी अनुसंधान।":चिकित्सा संस्थानों मेंजहाँ केंद्रीकृत नसबंदी विभाग हैं, बाँझपन के लिए एक ही नाम के बाँझ नमूनों की कम से कम 1% निगरानी की जानी चाहिए। जिन अस्पतालों में इस तरह के विभाग नहीं हैं और सर्जिकल विभागों में नसबंदी की जाती है, वहां एक ही प्रकार के कम से कम तीन नमूनों की निगरानी की जाती है।
सिवनी सामग्री को जीवाणुविज्ञानी प्रयोगशाला में पहुंचाया जाता है। जिस पैकेज में यह निष्फल था (बैग, पैकेट)। पूर्व यह अतिरिक्त रूप से बाँझ पैकेज में लिपटा होता है। यदि विभाग में नसबंदी की गई थी, तो सड़न रोकनेवाला के सख्त नियमों के अनुपालन में बाँझ कंटेनरों में एक साफ ऑपरेटिंग कमरे में बाड़ लगाया जाता है। वॉशआउट ऑपरेशन में शामिल सभी से लिया जाता है।
गौज नैपकिन (5x5 सेमी) ध्यान से हाथ (हथेलियों, पेरियुंगुअल और इंटरडिजिटल स्पेस) और सर्जिकल क्षेत्र की त्वचा को रगड़ें। नमूना लेने के बाद, धुंध नैपकिन को एक विस्तृत गर्दन के साथ टेस्ट ट्यूब या फ्लास्क में रखा जाता है, जो बाँझ नल के पानी या 0.9% NaCl के घोल और ग्लास बीड्स से भरा होता है। 10 मिनट हिल गए, धुले नैपकिन धोने में खर्च हुए। फिर नैपकिन और वाशिंग तरल के 0.5 मिलीलीटर को दो ट्यूबों में 5 मिलीलीटर पोषक माध्यम से या एमपीए के साथ दो कप में बीज दिया जाता है।
चयनित नमूनों में स्टेफिलोकोकस ऑरियस, स्यूडोमोनास एरुगिनोसा, प्रोटियस और बीजीकेपी मौजूद नहीं होना चाहिए।
स्टैफिलोकोकस ऑरियस की गाड़ी के लिए कर्मचारी अध्ययन
वाहकों की पहचान करना सर्जिकल, पुनर्जीवन, और गहन देखभाल विभागों के कर्मचारियों की एक तिमाही में एक बार जांच की जाती है। अध्ययन नाक के सामने से बलगम के अधीन है। चयन को दोनों नथुने से बाँझ झाड़ू के साथ 0.9% NaCl समाधान में सूखा या सिक्त किया जाता है।
कफ की जांच केवल संकेतों के अनुसार बाहर ले जाना, सबसे पहले इसमें भड़काऊ प्रक्रियाओं की उपस्थिति। ग्रसनी से सामग्री का संग्रह टॉन्सिल की सतह से खाली पेट पर किया जाता है या खाने के 2-3 घंटे पहले नहीं। बुवाई सीधे सीधे झाड़ू (MSA) पर की जाती है, जो सामग्री को ले जाती है (इसे बार-बार मोड़ती है)। या तो टैम्पोन को बाँझ 0.9% NaCl समाधान के 5 मिलीलीटर में रखा जाता है, 10 मिनट के लिए हिलाया जाता है, तरल को एक विंदुक के साथ मिलाया जाता है और 0.1 मिलीलीटर मध्यम पर लागू किया जाता है, एक स्पैटुला के साथ मला जाता है।
संदूषण की व्यापकता निर्धारित करने के लिए ऊपरी श्वसन पथ स्टेफिलोकोकस एक ही प्रकार, सजातीय उपनिवेशों की प्लेटों पर उगाए जाने वाले संख्या को गिनता है, जो आकृति विज्ञान और वर्णक में समान है। फिर, प्रत्येक प्रकार के लिए, टैम्पोन से बुवाई के समय सीएफयू की संख्या की गणना की जाती है।
 फोन चोरी क्या करना है
फोन चोरी क्या करना है घर में गिलहरी
घर में गिलहरी