على الصحة! يتم حل المشاكل الصحية هنا. الأسباب والنماء والعلاج من الناعور عند البالغين والأطفال
الهيموفيليا أو الهيموفيليا (ما يسمى بمرض الدم الأزرق) هي عملية وراثية ذات طبيعة وراثية ، تقوم على انتهاك أو انخفاض حاد في تخليق عوامل VIII أو XI أو IX المسؤولة عن قدرة الدم على التجلط.
وبعبارة أخرى ، هو ظهور الدم ، والذي يتجلى في شكل ميل الشخص إلى أنواع مختلفة من النزيف: الجهاز الهضمي ، داء النطاف ، نزيف خلف البريتة والعضلي في الأنسجة.
عدم تخثر الدم أمر خطير للغاية بالنسبة لحياة الشخص الذي يتم إرساله لإجراء عملية جراحية. تحث الطفرة في جين واحد فقط الطفل المولود على الاعتماد المستمر على العقاقير التي تنظم تخثر الدم.
الهيموفيليا هو اضطراب وراثي. في التاريخ ، يعرف أيضا باسم المرض الملكي.
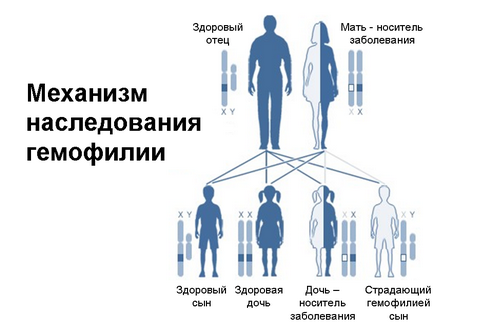
يتميز المرض من حقيقة أن حاملي علم الأمراض هم النساء حصرا ، والرجال هم مرضى.
الشيء هو أن جينة المرض تكون متنحية وتقع على الكروموسوم X. إذا كانت المرأة تحمل ولدًا ، فإن كروموسوم X لديه يحتوي على جين الهيموفيليا ، ويفتقر الكروموسوم Y إلى جين مهيمن يمكن أن يعوق الجين المتنحي. ولد الطفل مريض بالهيموفيليا.
وقد أظهرت الإحصائيات الطبية أنه إذا كان الأب مريضاً بالهيموفيليا ، يمكن أن يولد ابنه بتشخيص إيجابي أو سلبي.
العامل الوحيد الذي يسبب الهيموفيليا هو الوراثة. أي ، ينتقل مرض الهموفيليا من الأم إلى أبنائها. هذا الموقف يحدث في 80 ٪ من الحالات. ولكن هناك احتمال ضئيل بأن يتجلى هذا المرض في عملية دورة حياة الشخص.
الأعراض
يتجلى الهيموفيليا الوراثي في الأعراض التالية:
- يحدث بانتظام نزيف من الجيوب الأنفية ؛
- وجود عناصر الدم في و ؛
- تشكيل أورام دموية واسعة مع كدمات وحتى أكثر الإصابات الطفيفة ؛
- النزيف أثناء إزالة الأسنان التي لا يمكن إيقافها لفترة طويلة ؛
- نزيف في المفاصل (أو داء مفصل الركبة) ، والتي من المقرر أن إطلاق الدم في نفوسهم ، مما تسبب في التورم وعدم الراحة الجسدية.
أعراض عند الأطفال
يتميز المرض الشديد ، إذا كان يتطور خلال أول 6-12 شهرا حياة الطفل. أعراضه الرئيسية هي:
- من الجرح السري للطفل لفترة طويلة هناك إفرازات دموية.
- hematomas صغيرة موجودة في أجزاء مختلفة من الجسم أو على الأغشية المخاطية.
- نزيف في مواقع ثقب اللقاحات وغيرها من الحقن اللازمة.
بمجرد أن يبلغ الطفل سن عامين ، تتم إضافة الشعيرات الدموية والنزيف المفصلي إلى الأعراض المذكورة أعلاه. يمكن تشكيلها دون سبب واضح أو نتيجة لمجهود بدني بسيط.
يتميز مرض الهيموفيليا الجيني في الأطفال قبل سن المدرسة بأعراض:
- غزير في فقدان الدم من الأنف.
- نزيف من اللثة ، خاصة أثناء النظافة اليومية للأسنان ؛
- الظهور الدوري للدم في البول ، والذي يكون المستوى خارج النطاق الطبيعي ؛
- داء عظمي دماغي ، وجود طويل مما يؤدي إلى تقلصات مزمنة ، التهاب الغشاء المفصلي.
- الكشف عن عناصر الدم في براز الطفل ، مما يشير إلى مرحلة مبكرة من نوع التدريجي من فقر الدم ؛
- نزيف في بعض الأعضاء الداخلية.
- ميل إلى النزيف في الدماغ ، والتي تشكل تهديدا حقيقيا من الأضرار التي لحقت الجهاز العصبي المركزي.
عادة ما يتم تمييز الطفل الناعور عن الهيموفيليا من الأطفال الآخرين الذين يتمتعون ببدانة خفيفة ونقص في الشهية. المرض خطير من حيث أنه يمكن أن يسبب مضاعفات خطيرة: نقص الصفيحات ، نقص الكريات البيض ، الفشل الكلوي ، مما يؤدي إلى العجز في سن مبكرة.
أعراض عند النساء
الهيموفيليا في النساء نادر للغاية. إذا تم تأكيد هذا التشخيص ، فإن مسار المرض غالباً ما يكون له شكل خفيف. تظهر الأعراض على أنها نزيف في الأنف أو حيض ثقيل. يمكن أن تحدث مشاكل تخثر الدم أثناء علاج الأسنان أو إزالة اللوزتين.
أعراض عند الرجال
مع تقدم العمر ، يصبح المرض عند الرجال تقدمًا. تصبح الأعراض واضحة ويمكن أن تسبب أذى خطير للجسم:
- نزيف في منطقة خلف الصفاق. مع مرور الوقت ، فإنها تؤدي إلى أمراض حادة من الأعضاء الداخلية ، والتي يمكن علاجه فقط عن طريق الجراحة.
- كدمات تحت الجلد وداخل العضل. يكمن الخطر في ارتفاع احتمال حدوث نخر الأنسجة والعدوى في الدم.
- نوع ما بعد النزفية من فقر الدم.
- نزف في نسيج العظام. بدون العلاج المناسب ، فإنه سيؤدي قريبا إلى وفاتها.
- Hematomas من منطقة كبيرة ، مما تسبب في الشلل والغرغرينا.
- نزيف في المفاصل ، هشاشة العظام. إن تقييد حركتها وضمورها الجزئي للألياف العضلية للأطراف سوف يؤدي في النهاية إلى إعاقة المريض.
تصنيف
ينقسم المرض إلى عدة أنواع ، يتميز كل منها بغياب عامل تخثر محدد في الدم.
- النوع (أ) الناعور (الهيموفيليا) يظهر في المرضى في حالة عدم وجود بروتين معين من الدم - الجلوبيولين المضاد للهيموفيليك أو عامل تخثر VIII. هذا النوع هو الأكثر شيوعًا: بالنسبة لـ 5،000 من الذكور الأصحاء ، هناك نوع واحد A hemophilic.
- الهيموفيليا من النوع B. إن تطور هذا الهيموفيليا يرجع إلى عدم أو غياب ما يسمى بعامل عيد الميلاد (عامل IX). يحدث في كثير من الأحيان من النوع الموصوف أعلاه. النوع B ثابت في الأولاد حديثي الولادة. في 1 من أصل 30 ألف حالة.
- C-الهيموفيليا. شكل نادر جدا تم تشخيص حالة المرضى به مع عدم وجود عامل تخثر الدم الحادي عشر. يعاني هذا الهيموفيليا من الفتيات اللاتي يعانين من مرض الهموفيليا ، والأم هي حامل طفرة جينية. معدل الإصابة هو 5 ٪.
التشخيص
يتم تنفيذ تشخيص الهيموفيليا عند الأطفال من الولادة من قبل العديد من المتخصصين الضيقة: أمراض الدم ، وطب الأطفال حديثي الولادة ، وعلم الوراثة ، وطبيب الأطفال. إذا كان المرض قد عانى بالفعل من مضاعفات أو يحدث بشكل مشترك مع أمراض أخرى ، فستكون هناك حاجة لمزيد من الاستشارات لأطباء الأطفال مثل طبيب تقويم العظام ، أخصائي الرضوح ، أخصائي أمراض الجهاز الهضمي ، أخصائي الأعصاب ، وأخصائي الأذن والأنف والحنجرة.
يجب على الأزواج المتزوجين المعرضين لخطر إنجاب طفل مصاب بمرض مماثل إجراء استشارة طبية ذات طبيعة وراثية. يجب القيام بذلك خلال فترة التخطيط للحمل. ستكشف دراسة الحمض النووي للنساء والرجال ، وكذلك تشخيص ما قبل الولادة للهيموفيليا ، إمكانية حدوث طفرات في نقل الجينات.
يتم تأكيد التشخيص في حديثي الولادة عن طريق التحليل المختبري للاستتباب. في الهيموفيليا ، سيظهر تجلط الدم زيادة زمن التجلط للمادة الحيوية للدم ، زيادة في وقت الثرومبين ووقت إعادة الحساب. المؤشر الأكثر موثوقية لوجود المرض هو انخفاض في نشاط التخثر. أقل من 50٪ واحد من العوامل المميزة للتخثر.
يجب أن يتم تشخيص الطفل مع الهيموفيليا باستمرار مع الجسم.
في وجود ورم دموي خلف الغشاء البريتوني والنزيف الداخلي لمختلف التوطين ، يظهر فحص الموجات فوق الصوتية لأعضاء البطن ، في حالة داء مفصل الركبة - فحص الأشعة السينية للمفاصل. إذا تم الكشف عن عناصر الدم بعد التبول ، فمن المستحسن أن تمر (عام) وتؤدي بانتظام الموجات فوق الصوتية من الكلى.
علاج
يعتبر مرض الهيموفيليا اليوم مرضًا غير قابل للشفاء. لذلك ، يحتاج المريض فقط إلى السيطرة على ظهور أعراض جديدة ومتابعة وصفات العلاج التي اختارها الطبيب. يجب إجراء العلاج في العيادات الطبية التي تشارك في دراسة الهيموفيليا وتتخصص في هذا المرض.
علاج كل مريض على حدة ويبدأ بمعرفة نوع الهيموفيليا. وستهدف الإجراءات الإضافية للأطباء إلى توفير عامل التخثر المفقود لدم المريض. لهذا ، يتم استخدام الدم المتبرع به. الجرعة المحددة للعامل المدخلة في الجسم مهم جدا ، وإلا فإن تطوير صدمة الحساسية هو ممكن. بعد الإجراء التالي ، تعود أعداد الدم وحالة المريض إلى طبيعتها. هذا هو ما يسمى الوقاية من فقدان الدم الحاد وتقليل آثارها السلبية.
- إذا حدث نزف مفصلي ، فيجب وضع ضغط بارد على موضع الإصابة. شل المشتركة لمدة 3-4 أيامثم اللجوء إلى إجراء UHF.
- يتم استعادة الانتهاكات في الجهاز العضلي الهيكلي من خلال طرق مختلفة للعلاج الطبيعي. يتم وصفها عادة من قبل الطبيب المعالج. يتم عرض نتائج ممتازة من خلال طريقة استئصال الغشاء الزليلي وآلام العظام.
- يتم إزالة الورم الدموي نوع كبسولة جراحيا. في موازاة ذلك ، يتم تنفيذ العلاج مركزات antihemophilic العلاج.
- يتم علاج النزيف الخارجي في العيادة تحت التخدير. أولاً ، يتم تنظيف سطح الجرح تمامًا من الجلطات ، ويتم تطهيره بوسائل خاصة ، ثم يتم ضمّها بالأدوية التي توقف تدفق الدم.
- مكان هام في علاج الهيموفيليا هو اتباع نظام غذائي. يجب أن تكون مشبعة بالمنتجات التي يستهلكها المريض مع الفيتامينات من جميع المجموعات ، والصغرى.
منع
يلعب الدور الأكثر أهمية في منع الهيموفيليا عن طريق التشخيص المبكر لنوع جنس الطفل وأمراضه المحتملة أثناء الحمل (إذا كانت الأم تحمل جين الطفرة والأب مريض بنوع واحد من الهموفيليا).
يجب أن يتجنب الأشخاص الذين يعانون من هذا التشخيص الإصابات والكدمات منذ الطفولة. يحظر العمل البدني الثقيل والأنشطة الرياضية المرتبطة بمخاطر أنواع مختلفة من الإصابات.
من الضروري استبعاد من تعاطي المخدرات التي تسبب ترقق الدم. وتشمل حبوب منع الحمل خافض للحرارة ، والأدوية المضادة للالتهابات.
من بين الأمراض الشائعة الأخرى ، يشير الخبراء إلى مثل هذه المشكلة مثل الهيموفيليا.
ويعتقد أن هذا المرض خطير للغاية وخطير لا يمكن أن يؤدي فقط إلى مشاكل صحية ، ولكن حتى إلى الموت.
ما هو مظهر هذا المرض؟ لماذا تحدث؟ ما هي الأعراض الرئيسية؟ هل من الممكن علاج هذه المشكلة أو منعها بطريقة ما؟
ما هو مرض الهموفيليا؟
أولا وقبل كل شيء ، تجدر الإشارة إلى أن هذا هو مرض وراثي ينتقل من الأم إلى الطفل. ما هو مثير للاهتمام ، في كثير من الأحيان يعاني الرجال من هذا المرض ، ولكن يمكن للأم فقط خيانة المرض للطفل.
يؤدي جين الهيموفيليا إلى خلل في البروتين المسؤول عن تخثر الدم. ونتيجة لذلك ، فإن الشخص الذي يعاني من هذا المرض يكون عرضة بشكل مفرط لنزيف مختلف. هذا هو العامل الذي يجعل هذا المرض خطير جدا.
ماذا يحدث في الجينات؟
لفهم مسببات المرض ، من الضروري النظر إلى ما وراء الرؤية. الأجزاء المتغيرة من الكروموسوم X تسبب المرض. اتضح أن بعض الجينات النسائية لديها رمز خاطئ ، مما يؤدي إلى أمراض. بما أن جودة الكروموسومات تحدد صحة الطفل الذي لم يولد بعد ، فإن كود الهيموفيليا المنصوص عليه ينتقل إلى الطفل.
لماذا يصاب الهيموفيليا بالمرض أكثر من الرجال؟
يجب أن نتذكر أنه في جسم الإنسان كل جين لديه نسخة. وتنقسم كل الجينات إلى المهيمنة والمنحية. ونتيجة لذلك ، فإن الكود الذي يستثير الهيموفيليا (والذي غالباً ما يكون متنحيًا) لن يظهر إلا إذا كان المرض موجودًا في كلا نسختين من الجين.
المرأة لديها اثنين من الكروموسومات X. ونتيجة لذلك ، إذا أصبحت حاملاً بفتاة ، حيث يتشكل الجين المهيمن للمرض ، سيحدث إجهاض قريبًا ، لأن الطفل لن يكون قادراً على تكوين (مع هذا المرض ، في الشهر الثاني من الحمل ، لن يتطور الجنين إلى نظام الدم). إذا تم إرسال رمز المرض إلى الفتاة في شكل متنحي ، فلن يكون هناك شعور بالمرض. هذا هو السبب في هذا المرض بين النساء أمر نادر جدا.
يتمتع الأولاد بزوج من كروموسومات مختلفة. إذا كان في أحدها ، حتى في شكل متنحي ، هناك جين يسبب الهيموفيليا ، فإنه يؤدي بشكل دائم إلى مرض ، لأنه في المجموعة الثانية لن يكون هناك جينة مهيمنة قادرة على قمع المرض.
تصنيف الهيموفيليا
في معظم الأحيان ، يتم تقسيم جميع أنواع هذا المرض إلى:
- المجموعة "أ"
- المجموعة ب
- مجموعة C.
أمراض المجموعة أ (الهيموفيليا في تصنيف IC عند رقم 10) توجد خمس مرات أكثر من المجموعة ب.
يحدث هذا المرض (وفقًا لـ ICB رقم 10) بسبب نقص عامل الجلوبيولين الثامن ، الذي له تأثير مضاد للالتهاب. مثل هذا المرض هو أيضا في معظم الأحيان التي يواجهها الرجال.
في الأمراض من هذه الفئة ، وتنتج مشاكل من عدم كفاية عامل تجلط الدم البلازما ثرومبوبلاستين. وهذا يؤدي إلى حقيقة أن النزيف في الشخص المريض قد لا يتوقف لعدة ساعات متتالية.
هذه الفئة هي أندر جميع أنواع الأمراض المسجلة في ICB. لعملية الجين العادية ، والعامل الحادي عشر مفقود. يمكن أن يحدث هذا المرض عند النساء ، على الرغم من أنه عمليا استثناء للقاعدة.
أسباب المرض
لماذا يتطور مرض الهموفيليا؟ كما سبق ذكره ، هذا هو مرض وراثي ينتقل إلى الابن من الأم. ومع ذلك ، فإن 70٪ فقط من المرضى يصابون بهذه الطريقة. كيف يمكن لمرض يدخل الجسم؟
أما الـ 30٪ الباقية فهم يحصلون على هذا المرض من خلال طفرات في موقع الجين. في أغلب الأحيان ، تكون المواضع التي تتحكم في تكوين العامل 8 و 9 على الكروموسوم العاشر قابلة للتغيير.
أعراض المرض
للأسف ، يمكن للهيموفيليا التعبير عن نفسه في أي عمر. قد يعيش شخص ما لفترة طويلة ولا يعرف عن مرضه. وفي الوقت نفسه ، يتطور بعض مرضى الناعور ويتجلى في الساعات الأولى من الحياة.
مظهر من مظاهر المرض عند الأطفال حديثي الولادة
المسؤولية الرئيسية للآباء الذين هم على بينة من الخطر المحتمل على طفلهم هو مراقبة حالته عن كثب ، لا سيما في الأيام الأولى من الحياة. كيف يمكن أن يظهر المرض نفسه؟ فيما يلي الأعراض الرئيسية:
- نزيف الحبل السري.
- نزيف تحت الجلد طفيفة.
- نزيف في الفم (في موقع الأسنان المستقبلية) ؛
- cefalohematoma ، التي وقعت بعد الولادة.
مظهر من مظاهر المرض عند الأطفال الصغار
في بعض الحالات ، يبدأ الآباء بملاحظة المرض بتفعيل النشاط الحركي. قد يصاب الطفل الذي يبدأ في الزحف أو المشي. حتى مع وجود تأثير طفيف مع الهيموفيليا ، كدمة أشكال في موقع التعرض.
بالإضافة إلى مظاهر المرض ، الناتجة عن زيادة النشاط البدني ، قد يكون لدى الطفل أعراض أخرى:
- الرعاف.
- كدمات صغيرة على الجسم.
- نزيف حاد عندما تظهر الأسنان.
أكثر أعراض المرض شيوعًا
يمكن أن تظهر الهيموفيليا نفسها في سن أكبر. في هذه الحالة ، يعاني المرض من أربعة من الأعراض الأكثر شيوعًا:
- hemarthrosises.
- كدمات.
- نزيف من الأغشية المخاطية.
- نزيف متأخر.
hemarthrosises
هذا النوع من الأعراض ينطوي على نزيف في المفاصل. عادة ما يشعر المريض بألم شديد. قد تكون الحالة مصحوبة بالحمى والضعف الشديد وحتى الحمى.
يحدث داء مفصل الركبة غالباً في هذه المفاصل:
- الكوع.
- الكاحل.
- الركبة.
أقل شيوعا ، تلف مفاصل كبيرة من الهيكل العظمي البشري ، مثل مفصل الورك أو الكتف. ونادرا ما يؤثر الهيموفيليا في البشر على صحة المفاصل الصغيرة في الرسغ والقدم.
إذا حدث النزف مرة واحدة ، يمكن للمفاصل أن يتعافى بشكل كامل تقريباً وهذا لن يؤثر على حركته. ومع ذلك ، إذا حدث النزف مرة أخرى ، فستبدأ جلطات الدم في المفصل ، والتي لم تعد قادرة على تذويبها.
سيؤدي النزف المتكرر حتمًا إلى زيادة في النسيج الضام ، مما يؤدي إلى الإصابة بالمرض ، ويفقد المفصل وظيفته.

يمكن أن يؤدي نوع الهيموفيليا العاشر أيضًا إلى النزيف في النسيج العظمي. يحدث هذا عادة بعد تلف متكرر في الكيس المفصلي. يمكن أن يؤدي هذا التعقيد الخطير إلى عواقب خطيرة ، بما في ذلك إزالة الكالسيوم للعظام. يؤثر هذا العامل بشكل كبير على نوعية الحياة ، وكذلك القدرة على التحرك بحرية.
ورم دموي
عادة ما يتم فهم Hematomas كما نزيف في الفراغات بين الأنسجة العضلية. في هذه المنطقة من الجسم البشري ، فإن ارتشاف جلطات الدم بطيء للغاية.
يؤدي مرض الهيموفيليا إلى حقيقة أن الدم المتسرب لفترة طويلة يحافظ على شكل سائل ، ونتيجة لذلك يكون لديه الوقت للانتشار على سطح كبير من الأنسجة ، يخترقه بعمق.
في بعض الأحيان يمكن أن تكون الأورام الدموية ذات حجم ضئيل ، وبالتالي لا تؤثر على حياة الإنسان. ومع ذلك ، هناك حالات يمكن أن تسبب هذه التشكيلات عواقب وخيمة. يعتمد الكثير على حجم وموقع الورم الدموي.
تكوينات كبيرة تقع في منطقة الأجهزة الحيوية ، يمكن أن يؤدي إلى العواقب التالية:
- عصر السفن المهمة ؛
- الشلل.
- خدر في الأطراف.
- الغرغرينا.
أي من هذه المظاهر هو مرض خطير ، ويصاحبه ألم شديد.
نزيف من الأغشية المخاطية
قد يحدث الهيموفيليا للتصنيف العاشر أيضًا نزيفًا من مختلف الأعضاء والأغشية المخاطية. غالبًا ما تتعلق المشكلة بالأغشية المخاطية للفم والأنف. نزيف اللثة يمكن أيضا أن يكون واحدا من مظاهر المرض.
في بعض الحالات ، قد يحدث نزيف في الأغشية المخاطية للأعضاء الداخلية. هذا هو ظاهرة نادرة ، ومع ذلك ، هذه الأجهزة تعاني عادة:
- الكلى.
- المعدة،
- الأمعاء.
يمكن أن يؤدي نوع المرض 10 إلى نزيف من الحلق. هذه أعراض قاسية يمكن أن تسبب مضاعفات إضافية. يعاني الشخص من صعوبة في التنفس ، مما يتسبب في حاجة ملحة لعملية بضع القصبة الهوائية.
إذا حدث نزيف في الدماغ ، يمكن أن يؤدي إلى الموت.
نزيف متأخر
وهناك سمة مميزة للهيموفيليا من النوع العاشر هو تأخر النزف. ما هو؟
مع هذا العرض ، لا يحدث النزيف مباشرة بعد التعرض للنسيج ، ولكن في غضون 10 إلى 12 ساعة. يحدث هذا بسبب عمل خلايا الصفيحات ، والتي في الساعات الأولى بعد الإصابة ، تحتفظ بتدفق الدم.
مظهر الهيموفيليا عند النساء
كما لوحظ سابقا ، الناعور عند النساء هو استثناء نادر. كيف يظهر هذا المرض نفسه؟
في المجموع ، هناك أربع مراحل للمرض من النوع 10. في النساء ، غالبا ما يتم ملاحظة الأعراض الخفيفة فقط. يتميز كما يلي:
- إفراز غزير أثناء الحيض.
- نزيف طويل أثناء التدخلات الجراحية ؛
- نزيف الأنف.
الهيموفيليا ب هو اضطراب في الدم الناجم عن نقص عامل التخثر الحادي عشر أو عامل عيد الميلاد في ذلك. مثل مرض الهيموفيليا أ ، المرض وراثي وله نفس العوامل في الوراثة. على عكس مرض الهيموفيليا أ ، أو مرض الهيموفيليا B أو مرض عيد الميلاد هو أقل شيوعا.
مرض عيد الميلاد هو الناعور B في الطب ينتمي إلى مجموعة أهبة النزفية.
تم وضع الأوصاف الأولى لهذا المرض في عام 1952. مثل مرض الهيموفيليا A ، يرتبط مرض الكريسماس بالكروموسوم X ، لكن هذا العامل الجيني IX gene موجود في الطرف المقابل للكروموسوم ، على عكس A-hemophilia.
يتم وضع علم الأمراض في الهيموفيليا B في مرحلة البلازما من الإرقاء. وهذا يعني أن أي نزيف بعد إصابة أي عضو يبدأ بعد فترة طويلة من الزمن ، ومن الصعب للغاية وقفه ، لأن وظيفة تخثر الدم في هذا المرض تضعف بشدة.
أعراض الهيموفيليا ب
من الأعراض النمطية للهيموفيليا B داء تنكس الدم ، أي النزف المفصلي. وعادة ما يصاحب هذه النزيف ألم في منطقة المفاصل المصابة وحالة محمومة. في معظم الأحيان يكون هناك نزيف في مفصل الركبة والكوع والكاحل. تخضع المفاصل العضدية والورك واليد والقدم لنزيف أقل تواترا.
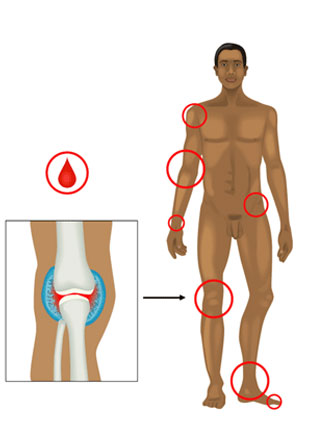
قد يكون الهيموفيليا B مصحوبًا أيضًا بنزف نسيج osteo. وفي مثل هذه الحالات ، فإن الأعراض ستكون مصحوبة بتحلل ونخر العظم. الأورام الهيماتينية تحت الجلدية الشديدة ، التي تنشأ بدون سبب ، تعكس الهيموفيليا B. المظاهر في هذه الحالة: الإحساسات المؤلمة ذات الطبيعة الشديدة ، حيث إن ضغط الشرايين الكبيرة والسرادق الطرفية للأعصاب يحدث بسبب الجلطات الدموية الناتجة. هذه الحالة غالبا ما تسبب الغرغرينا أو الشلل.
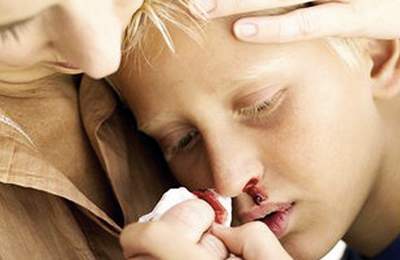
تشمل أعراض الهيموفيليا B نزيفًا ممتدًا من الأنف واللثة.
التشخيص
تشخيص الهيموفيليا B - حدث على مراحل.
- المرحلة الأولى هي جمع تاريخ عائلي (يجب أن يحتوي على معلومات عن المرض من الأقارب ، وخاصة على خط الأمهات) ، ووضع صورة سريرية.
- المرحلة الثانية - الاختبارات المعملية والبحوث.

في الوقت نفسه ، تتم دراسة عملية تجلط الدم في المريض (تتم دراسة كل من الدم الوريدي والدم الشعري) ، يتم تحديد وقت إعادة التكلس ، يتم النظر في مسألة الانتهاكات في عملية تكوين الثرومبوبلاستين. أيضا ، تظهر الاختبارات المعملية لدم المريض مستوى استهلاك البروثرومبين والتركيز الكمي لعوامل مضادات العدسة IX في الدم.
منع
لا توجد طرق أساسية للوقاية من الهيموفيليا في أي مجموعة ، حيث أن المرض وراثي على وجه الحصر. ولكن هناك طرق للوقاية الثانوية ، تهدف إلى الوقاية من الإصابات والنزيف. أيضا ، من أجل عدم تسبب hematomas واسعة النطاق ، يجب على المرضى الذين يعانون من الهيموفيليا B التخلي تماما عن الحقن العضلي المختلفة.
يجب أخذ أي دواء إما عن طريق الوريد أو عن طريق الفم. كما يحظر بشدة على المرضى الذين يعانون من الهيموفيليا النشاط البدني ، وبالتالي ، يتم تشجيع الأطفال الذين يعانون من الهيموفيليا بقوة على الانخراط في التنمية الفكرية من أجل تجنب العمل الجسدي في المستقبل.
وكطريقة ثانوية للوقاية من الهيموفيليا ، يتم إعطاء المرضى كل خمسة عشر يومًا لإدارة العامل المركز IX.
الهيموفيليا ب العلاج
عادة ما يعالج الهيموفيليا ب مع البلازما المانحة المجمدة أو الجافة ، لأنه في البلازما أن عامل عيد الميلاد بشكل جيد وبكميات كبيرة. مع عمليات نقل البلازما ، يحدث نزيف حاد في المفاصل ويحدث نزيف صغير بعد الصدمة.
يرتفع مستوى عامل عيد الميلاد من قبل خمسة عشر proyentov. لسوء الحظ ، هذا لا يكفي لوقف نزيف حاد ونزيف. لذلك ، بدأ الطب الحديث في استخدام التركيز من العوامل الضرورية (بما في ذلك عامل عيد الميلاد) في تلك الجرعات التي لازمة لكائن مريض معين.
وللحفاظ على الجسم ، غالباً ما يتم إعطاء الهيموفيليا B للعقاقير المضادة للهلام ، والتي يجب إعطاؤها عن طريق الوريد مرة واحدة في اليوم ، وبعد فتح (إعادة فتح) العبوة مباشرة.
الهيموفيليا هو اضطراب في الدم ينتمي إلى مجموعة من تجلط الدم الوراثي أو أهبة. انتشار الأمراض المحسوبة في العالم هو حالة واحدة لكل 10 آلاف من السكان الذكور. هناك 7.5 ألف مريض بالهيموفيليا في روسيا ، لكن طبقاً لتصريحات المنظمات العامة المشاركة في رعاية المرضى ، فإن الأشكال الخفيفة ببساطة ليست مسجلة ، يجب أن يكون هناك حوالي 12 ألف مريض.
ويعتقد بشكل عام أن مريض الهيموفيليا قد يموت فجأة من نزيف حاد لا يمكن إيقافه. هذا غير صحيح ولدت من قبل الشائعات. ومع ذلك ، فإن خطر الموت من السكتة الدماغية النزفية ، في الواقع ، يتجاوز المتوسط ، لأن ضعف الأوعية الدماغية عالية.
العجز في المرضى الذين يعانون من الهيموفيليا يحدث في سن مبكرة من نزيف واسع في المفاصل والعضلات مع التطور اللاحق للتقلصات.
أسباب
من المفهوم جيدا أسباب الهيموفيليا. تم الكشف عن تغييرات مميزة في جين واحد في الكروموسوم X. ثبت أن هذه المنطقة بالتحديد مسؤولة عن إنتاج عوامل التخثر الضرورية ، مركبات بروتين محددة.
كل منطقة كروموسوم مسؤولة عن وظيفة محددة ، والطفرات تسبب الأمراض الوراثية.
لا يحدث جين الهيموفيليا على الكروموسوم Y. هذا يعني أنه يذهب إلى الجنين من الكائن الحي للأمهات. ميزة مهمة هي إمكانية المظاهر السريرية فقط في الذكور.
تسمى الآلية الوراثية لانتقال المرض "مرتبطة" في الأسرة بالكلمة. دالتونية (فقدان وظيفة تمييز اللون) ، لا تنتقل أي غدد العرق بطريقة مماثلة. حاول العلماء الإجابة على سؤال الجيل الذي تحور فيه الجين ، ودراسة أمهات الصبيان المصابين بالهيموفيليا.
وتبين أن 15 إلى 25٪ من الأمهات غير مصابين بالضرر اللازم للكروموسوم إكس. هذا يشير إلى ظهور طفرة أولية (حالات متفرقة) أثناء تكوين الجنين ويعني إمكانية مرض الهيموفيليا بدون وراثة مثقلة بالأعباء. في الأجيال اللاحقة ، سيتم نقل المرض كأسرة واحدة.
لم يتم تحديد السبب المحدد للتغيير في النمط الوراثي للطفل.
احتمال وراثة الجين المعدل
70٪ من حالات الهيموفيليا تعتبر وراثية. توارث التغيرات الوراثية من النوع المتنحية (النوع المهيمن يشير إلى مرض كلا الوالدين ونقل إلزامي للأطفال). يتم تقليل دور المرأة كحامل للطفرة إلى انتقال المرض إلى الأبناء. قد تكون فتاة مولودة حاملًا ، لكنها لا تمرض.
احتمال ولادة طفل مريض في زوجين تتكون من الذكور الأصحاء والأم الأم هو 50:50. تحدث حالات نادرة من المرض عند الفتيات اللواتي ولدن لأب مصاب بالهيموفيليا وأم صحية. عادة من مثل هذا الزواج يمكنك أن تتوقع الأبناء الأصحاء أو البنات ، حاملات الجين المعدل.
الهيموفيليا في النساء (الفتيات) هي ظاهرة نادرة جدا. للقيام بذلك ، يجب أن يولد الطفل من مريض مع والد الهيموفيليا والأم الأم. في الممارسة العالمية ، وصف ما مجموعه 60 أمراض مماثلة. تشير نجاحات الطب الحديث إلى إطالة عمر المرضى إلى زيادة في تحديد الفتيات المرضى في السنوات القادمة.
لماذا يسمى مرض الهيموفيليا "المرض الملكي"؟
تلتزم الملكة البريطانية فيكتوريا بظهور اسم "المرض الملكي". لقد كانت هي التي خدمت كجند في الجين المعدّل في أطفالهم وأحفادهم. وفي الوقت نفسه ، تم التحقق من الأدلة التاريخية على إمكانية إقامة علاقة بين الأب والأم فيكتوريا.

كانت إحدى الملكات المحبوبة في بريطانيا العظمى عائلة كبيرة وودية.
تم العثور على المظاهر السريرية للهيموفيليا في ابن فيكتوريا ليوبولد ، دوق ألباني. مزيد من الميراث ذهب على أساس المتنحية من خلال بنات وحفيدات. أحد العوامل التي تزيد من احتمالية المرض يعتبر زواجًا وثيق الصلة بين أبناء العم في العائلات الملكية في أوروبا.
وهكذا ، حصل الجين المتحور على الإمبراطورة ألكسندر تساريفيتش ألكسي نيكولايفيتش ، ابن آخر ملك روسي.
أنواع الهيموفيليا
تجلط الدم هو أحد ردود الفعل الدفاعية للجسم ضد الجروح واحتمال فقدان الدم. بالإضافة إلى الصفائح الدموية ، الفيبرينوجين ، تشارك بنشاط في تكوين الجلطات الدموية في الأوعية ، عوامل البلازما مهمة. وهبوا القدرة على تحقيق التوازن بين عمليات التجلط ومكافحة تخثر.
يؤدي عدم وجود أحد العوامل الضرورية إلى تعطيل النظام بأكمله. يرتبط الهيموفيليا مباشرة بنقص العوامل VIII، IX المسؤولة عن تكوين الثرومبوبلاستين في المرحلة الأولى من التجلط.
اعتمادا على نوع الاضطرابات في نظام تجلط الدم الناجم عن المواقع المتحورة (loci) للكروموسوم X ، هناك 3 أنواع مختلفة من المرض:
- يحدث النوع A بسبب نقص الغلوبولين المضاد للاحتقان (العامل VIII) ، الذي ينتهك تخليق الثرومبينوكاز. الشكل الأكثر نموذجية. وهي تعاني من 85٪ من المرضى. تعود الشدة إلى النزيف من الإصابات ، والعمليات التي تحدث على خلفية انخفاض تركيز العامل إلى 5-20٪ من المستوى الطبيعي.
- يرتبط النوع B (مرض الكريسماس) بنقص تخليق العامل IX ، المسؤول عن إنشاء سدادة متخثرة ثانوية في الوعاء وتكوين الثرومبوكيناز ، ما يصل إلى 13٪ من المرضى يعانون.
- النوع C - يحدث في 2٪ من المرضى ، على عكس الحالات السابقة ، من الممكن أن ينتقلوا وفقاً للنوع المهيمن ، وكل من الرجال والنساء مرضى. تم الكشف عن نقص العامل XI المسئول عن الثرومبوبلاستين. هناك حساسية قومية: أكثر سمات اليهود الأشكناز. بما أن المظاهر السريرية مختلفة بشكل كبير عن المظاهر الكلاسيكية ، فقد تقرر استبعاد هذه السلالات من التصنيف الحديث.
ما يصل إلى 0.5 ٪ من الحالات هي أنواع أخرى من الاضطرابات في الإرقاء.
تصنيف حسب الشدة
تتأثر شدة المرض بدرجة قصور العوامل المذكورة مما يؤدي إلى فقدان في تخثر الدم. هناك درجات:
- الضوء - تركيز العامل هو 6 ٪ وما فوق ، وعادة ما يتم الكشف عنها في سن المدرسة ، ونادرا ، نزيف حاد قليلا ، تحدث مع الإصابات ، أثناء الجراحة ، مع قلع الأسنان.
- معتدل - يتفاوت مستوى العوامل من 1 إلى 5٪ من القاعدة ، وعادة ما يتم اكتشاف أعراض الهيموفيليا في سنوات ما قبل المدرسة ، وتظهر المظاهر النزفية بشكل معتدل (النزيف في الأكياس المفصلية والعضلات) مميزة ، يتم الكشف عن كريات الدم الحمراء في تحليل البول.
- حاد - مستوى العجز أقل من 1 ٪ ، بالفعل في الطفولة المبكرة مظاهر نزفية وضوحا ، في حديثي الولادة تحديد ورم دموي مشترك على الرأس ، وزيادة النزيف من الحبل السري ، والبراز الأسود (ميلينا) ، تحدث hematomas دون النظر إلى الإصابة ، ونزيف اللثة يحدث أثناء التسنين ، تغيير في الحليب إلى الجذر ، واحتمال نزيف في الأعضاء الداخلية.
يفرز بعض أخصائيو أمراض الدم شكلاً كامنًا (خفيًا) مع نقص العامل الرئيسي بنسبة تصل إلى 15٪.
علامات سريرية
بالنسبة لأعراض نوعَي الهيموفيليا A و B ، فهما نموذجان:
- العديد من الأورام الدموية (في العضلات ، تحت الجلد ، تحت اللفافة العضلية ، في الفضاء خلف الصفاق) ترتبط في الغالب بإصابات صغيرة ، كل مريض خامس لديه منطقة مختلفة من الانتشار ، إذا تم ضغط جذع العصب أو الشريان العصبي الداخلي ، ثم يحدث ألم شديد.
- النزيف - من الجروح ، ثقب الأسنان المستخرجة ، اللثة ، بعد التدخلات الجراحية ، الإصابات ، تتميز بطبيعتها المتأخرة (النزيف لا يحدث مباشرة بعد الإصابة ، ولكن بعد 6-8 ساعات) ؛
- حدوث داء عروة البطن (70-80 ٪ من الحالات) ؛
- بيلة دموية - نزف كلوي ، والذي يتم اكتشافه عن طريق الدم في البول (من 14 إلى 20 ٪ من الحالات) ، يحدث تلقائيا أو بعد الإصابة في أسفل الظهر ، قد يصاحبه نوبات مغص كلوي ، يؤدي إلى هشاشة العظام والتهاب الحويضة والكلية المزمن.
- نزيف في الأمعاء - يتجلى في 8 ٪ من المرضى الذين يعانون من الهيموفيليا الشديد في شكل البراز السائل "السوداء" ، والدوخة الشديدة والضعف ، ويمكن أن تسببه الدواء (المنشطات والمسكنات) ؛
- نزيف في المساريق - يسبب هجوما من آلام حادة في البطن ، لا يمكن تمييزها عن التهاب الزائدة الدودية والتهاب الصفاق ، وأحيانا مشابهة لعيادة انسداد معوي حاد.
- السكتات الدماغية النزفية - ترافق ما يصل إلى 5 ٪ من المرضى ، تحدث في كثير من الأحيان في سن مبكرة ، تعتمد العيادة على توطين الآفة.
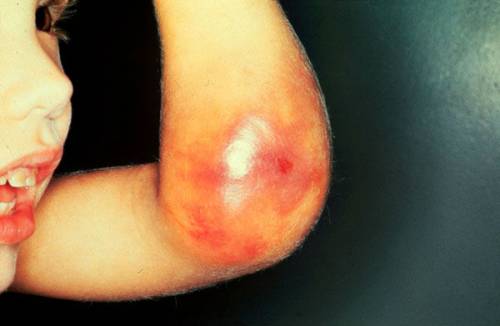
بعد النزف ، ينضم التهاب في المفصل ، وتصلب مع تشكيل التقلصات والتصلح (عدم الحركة الكاملة)
عند حدوث طفرة في الطفل بعد الاصابة ، تتضخم المفاصل ، هناك آلام حادة ، احمرار في الجلد على المنطقة المصابة ، والمفاصل ساخن على اللمس. في حالة النزيف المتكرر (الانتكاسات) ، يحدث الالتهاب المزمن في الكيس المفصلي (التهاب الغشاء المفصلي) ، الذي يسبب انحلال عظمي (اندماج الأسطح المفصلية) والتغيرات في شكل الطرف وطوله. في المستقبل ، قد يكون المريض انحناء العمود الفقري ، عظام الحوض ، تشوهات في القدمين واليدين ، ضمور العضلات. يصبح هذا هو السبب الرئيسي للإعاقة في مرحلة الطفولة.
علامات التشخيص
يجب أن يشارك أخصائيون بمختلف أشكالهم في تشخيص المرض: أخصائيو طب الولدان في جناح الولادة ، وأطباء الأطفال ، والممارسين العامين ، وأطباء أمراض الدم ، وعلم الوراثة. في حالة وجود أي أعراض أو مضاعفات غير واضحة ، يتم التشاور مع أخصائي أمراض الجهاز الهضمي ، أخصائي الأعصاب ، جراحة العظام ، الجراح ، أخصائي الأنف والأذن والحنجرة وأخصائيون آخرون.
يجب تأكيد العلامات المكتشفة في حديثي الولادة عن طريق طرق مختبرية لدراسات التخثر.
تحديد المؤشرات المعدلة للتخثر:
- زمن التجلط و إعادة الحساب.
- وقت الثرومبين
- تنشيط وقت الثرومبوبلاستين الجزئي (APTT) ؛
- اختبارات محددة لإمكانات الثرومبين ، يتم إجراء وقت البروثرومبين.
يشمل التشخيص دراسة:
- مخطط المرونة الخثرية.
- التحليل الجيني لمستوى D-dimer.
القيمة التشخيصية لها انخفاض في مستوى المؤشرات إلى نصف القاعدة وأكثر من ذلك.
يجب فحص داء مفصل اللفافة عن طريق الأشعة السينية. تتطلب الهيماتومات مع توطين خلف البريتوان المشتبه فيه أو في أجهزة متني الموجات فوق الصوتية. للكشف عن الأمراض والضرر في الكلى تفعل تحليل البول والموجات فوق الصوتية.
علاج
علاج الهيموفيليا هو العلاج البديل. فمن المستحيل لتخفيف المريض من علم الأمراض ، فمن الضروري إضافة أو إدخال في جسم المريض عوامل التخثر ناقصة بمساعدة العقاقير.
تعتمد الجرعة المطلوبة على درجة النقص ونوع وشدة المرض. الحاجة إلى زيادة الجرعة تحدث عند إنتاج الأجسام المضادة لمجمعات البروتين البديلة.
- الاتقاء خلال الفترات دون أعراض ؛
- العلاج في فترة المظاهر النزفية.
يتم تقليل العلاج الوقائي للهيموفيليا إلى إدخال عوامل التخثر في جرعة الصيانة 2-3 مرات في الأسبوع. يتم تنفيذ جميع التدخلات الجراحية ، بما في ذلك إزالة الأسنان ، "تحت غطاء" من عوامل الجرعة المضافة. هذا يساعد على منع تطور تلف المفاصل وغيرها من النزيف.

يمكن ملاحظة الهيموفيليا الخفيف بجروح طعنة صغيرة.
إذا ظهر نزيف بسبب نزف خارجي بسيط (جروح ونزيف في الأنف) ، يشار إليه:
- استخدام اسفنجة مرقئه
- معالجة سطح الجرح بالثرومبين ؛
- ضمادة الضغط
- البرد المحلي
- عند اصابته على طرف يوفر الراحة مع مساعد Longuet.
في المستقبل ، وتعيين UHF ، والتدليك الضوء ، والعلاج الكهربائي ، والعلاج الطبيعي للحفاظ على حركة المفاصل.
في النظام الغذائي يجب اتباع نظام غذائي غني بالفيتامينات C ، A ، B ، D ، أملاح الفوسفور والكالسيوم.
في حالة النزيف الحاد ، هناك حاجة لإدارات متكررة من بدائل عامل التخثر.
و. يتم الحصول عليها من دم مانح الإنسان أو اصطناعيًا من مادة حيوانية. تطبيق البلازما الطازجة المجمدة ، مرقئ ، erythromass.
المخطط المعياري لأنواع مختلفة من مرضى الهيموفيليا:
- و - البلازما الطازجة ، وهو نوع خاص من المواد المضادة للالتهاب من البلازما ، cryoprecipitate ضروري ؛
- ب - ما يكفي من البلازما المجمدة الطازجة المانحة ، والعامل المركز 9 ؛
- ج - يمكن أن يقتصر فقط على البلازما الطازجة المجمدة.
في تشكيل الأجسام المضادة ، ويشار إلى البلازما ، والمناعة مناعة.
يتم تطبيق علاج الأعراض لجميع المرضى اعتمادا على العيادة (على سبيل المثال ، العقاقير المضادة للالتهابات).
يقوم علماء الوراثة بتطوير إجراءات لتغيير الجينوم البشري المصاب. حتى الآن يتم إجراء تجارب على الحيوانات فقط. الفعالية التي تم الحصول عليها باستخدام قاعدة الأنزيمية من الفيروسات المرتبطة بالجين. كما تبين ، أنهم قادرون على إزالة الجزء المتحور من جين الهيموفيليا واستبداله بجين صحي.
توقعات
إن تشخيص الحياة لمرضى الهموفيليا الحاليين مواتية مع الالتزام المستمر لظروف العلاج. متوسط العمر المتوقع لديهم هو نفسه في الأشخاص الأصحاء.
تؤدي عمليات نقل الدم المتكررة إلى زيادة مخاطر الإصابة بفيروس التهاب الكبد وفيروس نقص المناعة البشرية والهربس وعدوى الفيروس المضخم للخلايا. يتفاقم التكهن مع نزيف حاد متكرر ، دون علاج.
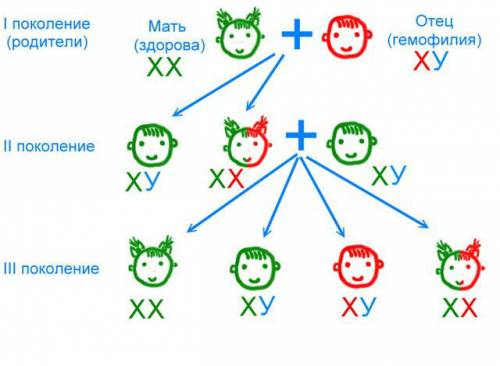
قد تكون هناك امرأة سليمة متزوجة من هيموفيليك ذكر لابنة حاملة وتنقل المرض إلى حفيده.
كيف تتعلم عن إمكانية نقل الأمراض إلى الأطفال؟
العمل الاستشاري الوراثي مع الأزواج الذين يرغبون في إنجاب طفل. الحصول على مقابلة والفحص ممكن في مرحلة التخطيط للحمل. يقوم المتخصصون بتحليل بيانات الأنساب المعروفة. من المستحيل التخطيط لولادة طفل سليم مسبقًا.
خلال فترة الحمل ، يتم الكشف عن حالة الناقل عن طريق خزعة مشيمية باستخدام بزل السلى (أخذ عينات من الأنسجة). يمكن تشخيص الجنين بالهيموفيليا من الأسبوع الثامن من الحمل.
تراكم مراكز كبيرة حول الولادة لتجربة الإخصاب في المختبر بعد المعالجة الخاصة للمواد.
هناك العديد من المنظمات العامة في العالم التي تحمي المرضى وتشرح مشاكلهم للجمهور. يقام عيد الهيموفيليا سنويا في 17 أبريل. وتتمثل مهمته في إشراك المسؤولين الطبيين في الصعوبات اليومية للمرضى.
الهيموفيليا هو مرض يتميز بطفرة في الجينات التي تنظم تخثر الدم. في شخص يعاني من هذا المرض ، يتجلى في شكل عاملين يمكن أن يكونا عفويين أو بوساطة:
- نزيف في العضلات والأعضاء الداخلية (بما في ذلك الدماغ) والمفاصل.
- النزيف لمدة تصل إلى 5 ساعات.
وقد عرف هذا المرض للبشرية منذ القرن الثاني قبل الميلاد على الأقل. لنفترض أنه لم تكن هناك أوراق علمية تصف ما هو الهيموفيليا ، هناك دليل وثائقي على وفاة العديد من الأولاد ، والذي كان نزف الدم بعد الختان. تم اقتراح مفهوم الهيموفيليا لأول مرة في عام 1828 ، وفي عام 1874 تم وصف المرض بالتفصيل.
الهيموفيليا موروثة ، والنساء هن فقط حاملات جينية ، والرجال يظهرون كل الأعراض. ويرجع ذلك إلى حقيقة أن جين الهيموفيليا هو المتنحية ويقع على كروموسوم إكس. من أجل أن يظهر المرض نفسه في النساء ، فإن الطفرة مطلوبة على كلا الكروموسومات X. هذا مستحيل: في الناقلات الإناث ، يتم تثبيط الجين المتنحي من قبل الجين السائد للكروموسوم X الثاني. إذا أصبحت المرأة حاملاً بجنين أنثى مع طفرات في كل من الكروموسومات ، يحدث الإجهاض.
في الرجال ، هذا لا يحدث: يرثون كروموسوم X متحولة ، ولكن ليس هناك جين مهيمن في كروموسوم Y الخاص بهم لقمع المنتمي.
يمكن استدعاء الحامل الأكثر شهرة ملكة انجلترا فيكتوريا ، والمريض الأكثر شهرة - حفيدها الكبير ، czarevich اليكسي الروسي.
ومع ذلك ، هذا لا يعني أن النساء لا يمكن أن يعاني من الهيموفيليا. إذا قرر رجل مصاب بالهيموفيليا وامرأة حامل أن يكون لديه رضيع ، فقد يكون من المرجح أن:
- حامل فتاة
- فتاة تعاني من أعراض الهيموفيليا.
- صبي مصاب بالهيموفيليا
- فتى سليم.
في الطب ، تم وصف 60 فقط من النساء المصابات بالهيموفيليا. بالإضافة إلى ذلك ، لا يعتمد تطوير نوع الهيموفيليا C على النوع.
شكل
الهيموفيليا الكلاسيكية ، أو الهيموفيليا A ، هو الشكل الأكثر شيوعًا للمرض ، ويحدث في 70-85٪ من الحالات. يتطور بسبب نقص خلقي من عامل تجلط البروتين الثامن.
10-20 ٪ من الحالات تحدث في مرض الهيموفيليا B ، أو مرض عيد الميلاد. السبب في تطورها يكمن في عدم وجود عامل تجلط الدم البلازما 9.
إن نقل الأمراض مثل أنواع الهيموفيليا A و B له سمات الميراث:
- إذا كان الأب مريضاً ، فإن جميع بناته يصبحن حاملات ، أبناء ، على العكس ، يولدون أصحاء ؛
- إذا كان حامل الجين أمًا ، يمكن لجميع أطفالها الحصول على كروموسوم غير طبيعي في 50٪ من الحالات ؛
- قد يكون الأب المريضة وأمها مريضة.
- يمكن للوالدين الأصحاء أن يلدوا طفلاً مصاب بالهيموفيليا.
يعد مرض الهيموفيليا ج ، أو مرض روزنتال ، هو أندر أنواعه ، حيث تبلغ حصته من 1-2٪ من جميع أشكال علم الأمراض. العرض الرئيسي - نزيف غير المنضبط - غائب. سبب علم الأمراض هو نقص عامل التخثر XI. على عكس A و B الهيموفيليا ، فإن هذا النموذج لا يورثه الكروموسومات ، ولكن من خلال نوع وراثي جسمي. وبالتالي ، يمكن أن تتطور في كل من الرجال والنساء.
بالإضافة إلى ذلك ، هناك تصنيف للهيموفيليا من شدة:
- يتم تشخيص الشكل الكامن عندما يكون المحتوى الموجود في بلازما الدم للعامل VIII أو IX أو XI أعلى من 15 ، ولكنه أقل من 70٪.
- شكل خفيف - مستوى عامل من 5-10 ٪ ، يحدث النزيف أو النزف فقط بعد الجروح والجروح.
- شكل معتدل الشكل - عامل 2-5 ٪ ، بعد الإصابات ، والورم الدموي واسعة النطاق ، والنزيف لفترات طويلة ، تتعارض مع شدة الإصابة تحدث. قد تظهر الأعراض في مرحلة الطفولة المبكرة.
- شكل حاد - عامل مستوى 1-2 ٪. يتجلى الهيموفيليا عند الأطفال في الأشهر الأولى من الحياة - عند التسنين ، الزحف.
- شكل شديد للغاية - مستوى العامل هو 0-1 ٪.
تجدر الإشارة إلى أن بعض الباحثين لا يميزون الشكل المخفي ولا يميزون بين الأشكال الحادة والشديدة.
الأعراض
كقاعدة ، تحدث أعراض الهيموفيليا من الأيام الأولى من الحياة وتعتمد على شدة المرض. تشمل العلامات الشائعة ما يلي:
- نزيف لا يمكن إيقافه لعدة ساعات أو يتوقف ثم يعاد فتحه بعد 2-5 ساعات. ومع ذلك ، فإن القول بأن الشخص المصاب بالهيموفيليا قد يموت من خدش صغير هو خرافة. الخطر يمثل إصابات وكدمات كبيرة.
- نزيف طويل الأمد بعد إزالة الأسنان والأنف ونزف اللثة.
- نزيف حاد مؤلم في المفاصل والعضلات والدهون تحت الجلد ، السمحاق. غالباً ما تحدث الأورام الدموية في المناطق التي تعاني من الحمل الأكبر - الوركين والساقين والظهر.
- وسط دموي ، تحت اللفافة ، خلف الصفاق البريتوني من 500 مل إلى 3 لتر. يمكن لأورام الدم أن تضغط على الأعصاب أو الأوعية الدموية ، مما يؤدي إلى الألم ، أعراض نقص تروية ، صعوبة أو حركة طوعية.
- Hematomas في المتوسط تذوب في غضون شهرين ، في بعض الحالات أنها تتطلب تشريح الجثة. خارجيا ، الأضرار تشبه الورم.
- داء مفصل الركبة - نزيف في المفاصل الكبيرة (الركبتين والمرفقين) ، مما يؤدي إلى التهابها. في المستقبل ، يتم تشويه المفاصل والعضلات ، مما قد يؤدي إلى فقدان جزئي أو كامل للتنقل. في الحالات الشديدة ، لوحظ التهاب يصل إلى 12 مفصل. غالباً ما يؤدي داء مفصل الثدى إلى فقدان كامل لسعة عمل المريض وعجزه ، حتى في مرحلة المراهقة. في حالة الهيموفيليا الشديدة ، يحدث نزف في المفاصل بشكل تعسفي ، في حالات خفيفة بسبب الإصابة.
- يمكن أن يؤدي النزيف في النسيج العظمي إلى نخر أو إزالة الكالسيوم.
- يمكن التعرف على النزيف الذي يحدث في المعدة أو الأمعاء عن طريق التقيؤ مع الدم (القيء من القهوة) وبراز السائل الأسود.
- يتجلى نزيف في الكليتين بيلة دموية - إفراز الدم في البول. في هذه الحالة ، يمكن للجلطة الدموية أن تسد الحالب ، وبعد ذلك يتطور المغص الكلوي.
لدى Hematomas في شخص مصاب بالهيموفيليا أعراضه الخاصة أيضًا. وتشمل الحالات الشائعة الحمى والضعف واضطرابات النوم والشهية ، والتي تزيد خلال فترة امتصاص ورم دموي. إلى المحلية - الوخز ، والحمى ، وضعف الحركة ، والألم ، وخدر في منطقة الضرر.
تبدو الهيموفيليا عند الأطفال مشرقة جدًا منذ لحظة الولادة. لاحظ:
- نزيف من الحبل السري المضلع خلال التسنين ، عند عض الخدود والشفتين واللسان ، والتقاط الأنف ؛
- نزيف في العين مع كدمة الجبين.
- hematomas على الأرداف والرأس (cephalhematoma) بعد المرور عبر قناة الولادة ، على الركبتين ، والسيقان ، والنخيل بعد الزحف ، والمشي ؛
- يبدأ داء مفصل الركبة في 2-3 سنوات في 90-95 ٪ من الأطفال المرضى.
في هذه الحالة ، قد لا يكون لمولود الهيموفيليا الذي يرضع من الثدي أي علامات للمرض في الأشهر الأولى من حياته أو قد يضعف. ويرتبط مع المواد الموجودة في حليب الثدي التي تدعم تخثر الدم. في المتوسط ، يتم تشخيص الهيموفيليا الشديد عند الأطفال الذين تتراوح أعمارهم بين 8 و 9 أشهر ، وهو شكل من أشكال الشدة المعتدلة - في 1.5-2 سنوات.
بالإضافة إلى خطر فقدان الدم على نطاق واسع ، يؤدي الهيموفيليا إلى عدد من المضاعفات:
- شلل مشترك جزئي أو كامل ، إعاقة ؛
- ألم مزمن
- نزيف في الأعضاء الحيوية ، بما في ذلك الدماغ ، والسحايا ، والقناة الشوكية.
- تضيق التجويف في الجهاز التنفسي العلوي ، والأوعية الدموية ، وضغط من جذوع الأعصاب بسبب ورم دموي ؛
- العمى بسبب النزف في مقلة العين.
- تشكيل الورم الدموي البطني الذي يسبب أعراض التهاب الزائدة الدودية الحاد أو يفسد نفاذية الأمعاء ؛
- الداء النشواني في الكليتين ، إضافة عدوى كلوية ثانوية ؛
- فقر الدم التالي للنزف
- كسور متكررة
- الأورام الزائفة الهيموفيلية - تدمير العظام.
- زيادة خطر الالتهاب الكبدي الفيروسي.
يرتبط الهيموفيليا عند الأطفال والمراهقين بارتفاع معدل الوفيات.
التشخيص والعلاج
إن أخصائي أمراض الدم يشارك في تحديد وعلاج الهيموفيليا ، قد يتطلب أيضًا التشاور مع جراح ، أخصائي في أمراض المفاصل ، أخصائي في أمراض الرضوح ، إلخ. بالإضافة إلى تحليل الأعراض ، توصف الاختبارات المعملية:
- تحديد عوامل تخثر الدم VIII، IX، XI؛
- تجلط الدم - تعريف الدم.
- قياس مستوى الفيبرينوجين - وهو البروتين الذي يلعب دورا في التخثر.
- البروثرومبين وتنشيط وقت الثرومبوبلاستين الجزئي - تحليل لتحديد الارقاء.
- اختبار دوق - مدة النزف عند الحقن ؛
- معدل تجلط الدم وفقا لي وايت.
إذا كنت تشك في أن التشوهات القاصرة للمفاصل يوصى بها:
- الأشعة السينية.
- الفحص الباثولوجي (خزعة) من الأنسجة المشتركة.
من المهم إجراء التشخيص التفريقي ، لأن أعراض الهيموفيليا قد تكون مشابهة للعلامات:
- كثرة الحمر فيرا.
- ضعف الصفائح الدموية.
- dIC syndrome
- مرض ويلبراند.
- فقر الدم اللاتنسجي
- ابيضاض مزمن
- تعفن الدم.
- أمراض الكبد.
لا يمكن للطب أن يقدم العلاج بعد للهيموفيليا ، ولكن تم تطوير التدابير اللازمة لتثبيت حالة المريض. لذلك ، من أجل تحسين تكوين و صفات الدم ، يتم إعطاء زيادة تخثر المريض:
- البلازما الطازجة المجمدة
- cryoprecipitate - خليط مركَّز من عوامل تجلط الدم البشري أو دم حيواني مزروع ؛
- عوامل التخثر التي تنتجها الفطريات الخميرة المعدلة وراثيا.
- عقاقير تدمي مخية للنزيف غير المتحكم فيه
- angioprotectroses: Dicynone ، وحمض أمينوكابرويك ، Etamzilat.
للغرض نفسه ، يتم تنفيذ البلازما. مع hemarthrosis أو hematomas واسعة ، قد تكون هناك حاجة لثقب وضخ الدم. ثم في حقن تجويف المخدرات التي تمنع التهاب ، على سبيل المثال ، بريدنيزون. عندما ينزف من الغشاء المخاطي فرض اسفنجة مرقئ أو دواء موضعي.
مع بداية النزيف ، يجب على المريض الالتزام بسرير الراحة.
يرتبط الهيموفيليا عند النساء بمخاطر صحية عالية بسبب الحيض وإمكانية الولادة. يتم دعوة المرأة للنظر في إمكانية التعقيم الجراحي.
وبالإضافة إلى ذلك ، ينصح الزوجان اللذان تكون المرأة حامل جينة الهيموفيليا بالتشاور مع طبيب الوراثة قبل الحمل ، وبعد ذلك ، في الأسبوع الثامن من الحمل ، ينبغي إجراء تشخيص ما قبل الولادة.
يمكن للمرضى الروس الذين يعانون من اضطرابات النزيف الحصول على المعلومات والدعم من جمعية مكافحة الهيموفيليا ، التي تعمل مكاتبها الإقليمية في كل مدينة رئيسية. هذه المنظمات هي مراكز للمساعدة والتواصل بين الأطباء والعلماء والمرضى وأقاربهم الذين يرغبون في مساعدة أحد أفراد أسرته.
 الأبجدية الإنجليزية مع النسخ
الأبجدية الإنجليزية مع النسخ اختيار أفضل مزيج للأطفال الضعفاء والمبتسرين
اختيار أفضل مزيج للأطفال الضعفاء والمبتسرين بيانات زحل الفلكية
بيانات زحل الفلكية