A limfoid garatgyűrűt a mandulák alkotják. Pirogov-Waldeyer garat limfoid gyűrű
A mandulák limfoepiteliális gyűrűje jelenti a szervezet első védelmi vonalát a patogén mikroorganizmusok behurcolása ellen. Itt történik a veszélyes anyagok késleltetése és semlegesítése. Az emberi nyirok- és immunrendszer fontos alkotóeleme.
A garatgyűrű felépítése
Ezek a nyirokszövet felhalmozódásai, amelyekbe a kötőszöveti stroma hatol át. A limfoid garatgyűrű 6 mandulából áll:
- Páros nádor és petevezeték.
- Egyetlen garat és nyelv.
A palatinus mandulák a nyelv bazális részének oldalain helyezkednek el az oropharynx mélyén. Normál szemrevételezéssel általában nem láthatók. Csak ha a nádormandulák begyulladtak és megnagyobbodtak, akkor a nyelvünket kinyújtva láthatjuk őket.
A tubális mandulák a hallócsövek (Eustachianus) nyílásait körülvevő gerincek mélyén helyezkednek el. Ezek a csövek összekötik a belső fül üregét és a garatot, ami lehetővé teszi a nyomáskiegyenlítést (holtania alatt).
A garatmandula lokalizációja a garat hátsó falának a felső falba való átmenetének helye. Gyermekeknél hajlamos a hiperpláziára (túlnövekedésre). Ez megnehezíti az orrlégzést, és a gyermek állandóan tátott szájú arckifejezést és horkolást tapasztal. Ezt az állapotot adenoidoknak nevezik.
A nyelvi mandula a nyelv gyökerét borító nyálkahártya vastagságában található.
A gyűrű szöveteinek mikroszkóp alatti vizsgálatakor megfigyelhető az immunsejtek - limfociták - felhalmozódása. Az általuk kialakított csomók közepén szaporodási zóna található, a perifériához közelebb pedig érettebb sejtek találhatók.
A mandulák nyálkahártyáját rétegzett hám borítja, amely nem hajlamos a keratinizációra. Számos invaginációt (kriptát) képez mélyen a mandula parenchymában. Ez további területet hoz létre a patogén anyagokkal való érintkezéshez.
Emberben ezek a képződmények 5-6 éves korukban érik el csúcsfejlődésüket. Ebben az időben a nyálkahártya immunglobulinok, amelyek antibakteriális és vírusellenes tulajdonságokkal rendelkeznek, aktívan kiválasztódnak.
Amikor a gyermek eléri a serdülőkort, a mandulák működésének intenzitása csökken. Ez sok betegséggel szembeni immunitás aktív formájának megszerzése miatt következik be. A mandulák fordított fejlődési folyamata zajlik, ami fiziológiai norma.
Immunfunkció
Amikor a mikrobák bejutnak a felső légúti rendszerünkbe, az első gát számukra a nyálkahártya, amelynek felületén szekréciós IgA, vastagságában pedig immunsejtek találhatók. A mandulák ezeknek a sejteknek a reprodukciójának központjává válnak. Így a Pirogov-gyűrű helyi immunreakciókat biztosít a nasopharynx és az oropharynx számára.
Itt zajlanak a sejtes és humorális immunitás biztosításának folyamatai. A T-limfociták részt vesznek a sejtes reakciókban. Kimutatják az „idegen” receptorokkal rendelkező sejteket, és fagocitizálják (abszorbeálják). Egy ilyen rendszer azonban nem minden mikroorganizmusra hatásos. Egy összetettebb – humorális – mechanizmus magában foglalja a B-limfociták részvételét és a kórokozó elleni specifikus antitestek termelését.
3-4 éves korig a Pirogov-Waldeyer limfoepiteliális gyűrű komponenseinek parenchymájában a T-sejtek, iskoláskorban pedig a B-sejtek dominálnak.
A limfocitapopulációk arányának ilyen zavarai miatt az immunglobulinok kiválasztására való képességük károsodik. Ez viszont a fertőző betegségek gyakori előfordulásához és a mandulák gyulladásos és hiperpláziás hajlamához vezet - megnagyobbodás.
Az immunválasz mintázata a következő:
- Patogén mikroorganizmus befogása retikuláris hámsejtekkel.
- Felszívódása az antigénprezentáló sejtek által (az antigént részecskékre bontják és a felületükön jelenítik meg). Ez lehetővé teszi más immunsejtek „megismerését” az „ellenséggel” kapcsolatos információkkal.
- A B-limfociták antigénfüggő proliferációja és differenciálódása.
- Egyes B-limfociták átalakulása plazmacitákká - olyan sejtekké, amelyek a bemutatott antigén ellen antitesteket szintetizálnak.
- A B-limfociták egy másik része memória-B-limfocitákká alakul. Információkat tartalmaznak az antigénről, és hosszú ideig (évekig) keringenek a vérben, másodlagos immunválaszt biztosítva, amikor az antigén újra belép a szervezetbe.
A mononukleáris fagocita rendszer sejtjei – a makrofágok – részt vesznek a veszélyes mikroorganizmusok inaktiválásának folyamatában. Felszívják az idegen részecskéket és az elhalt sejteket. A makrofágok a nem specifikus immunrendszer összetevőit is szintetizálják: interferont, vérkomplementet, hidrolitikus enzimeket stb.
A komplex immunvédelem fontos összetevője a nyálka, amely az orr, a száj és a garat nyálkahártyáját borítja.
Poliszacharidokat tartalmaz, amelyek blokkolhatják a mikroorganizmusok felszínén lévő receptorokat. Amikor ez megtörténik, elveszítik a tapadási képességüket (ha a mikroba nem tapad a hámhoz, akkor patogenitása nem realizálódik). A nyálka és a nyál lizozimot is tartalmaz, egy enzimet, amely lebontja a baktériumok sejtfalát, ezáltal sebezhetővé teszi őket.
Más funkciók

A garat limfoid gyűrűjének szöveteiben a hematopoiesis, nevezetesen a lymphopoiesis funkciója is megvalósul. A mandulákban sűrű kapillárishálózat, valamint kiválasztó nyirokcsatornák találhatók, amelyek összekötik őket az általános nyirokrendszerrel. Miután kialakultak, a differenciált limfociták (azok, amelyek információt hordoznak az antigénről) a közeli nyirokcsomókba, majd a véráramba és a nyirokrendszer központi szerveibe - a csecsemőmirigybe és a lépbe - vándorolnak.
A limfociták képesek kilépni a garat lumenébe a nyálkahártya felszínére, ahol védelmet nyújthatnak a szervezetnek.
A Pirogov-gyűrű szorosan kapcsolódik más testrendszerekhez. Ez a kapcsolat az autonóm idegrendszer plexusain keresztül valósul meg. Például elhúzódó mandulagyulladás (mandulagyulladás) esetén fennáll a szívelégtelenség kialakulásának veszélye. Ezenkívül a mandulák kriptájában lévő gennyes folyamat fertőzésforrás. Azokat a mandulákat, amelyek nem tudnak megbirkózni funkcióival, ajánlott sebészeti úton eltávolítani vagy kriodestrukciónak alávetni - folyékony nitrogént használó kezelési módszert.
A limfoepiteliális gyűrű és az endokrin rendszer kapcsolata bizonyított. A mellékvese hormonok (glukokortikoidok, mineralokortikoidok) túlzottan aktív termelésével a mandulák hipertrófiája figyelhető meg. És fordítva, amikor ezeknek a hormonoknak a szintje a vérben csökken, a mandulák sorvadnak - kisebbek lesznek. Ez az összefüggés fordított: a torokfájás során a glükokortikoidok (stresszhormonok) szintézise serkentődik, amelyek elősegítik a szervezet védekezőképességének mozgósítását.
A Pirogov–Waldeyer limfoid gyűrű a nyirokszövet nagy felhalmozódása a garat nyálkahártyájában, a nyelv gyökerében és az orrgaratban. A mandulák képviselik: Ø Nyelvi (nem párosítva) Ø Garat (nem párosítva) Ø Tubal (gőzölve) Ø Palatinus (gőzölve)

 A limfoid gyűrű funkciói Ø Limfopoézis Ø Immunitás kialakulása: - Lokális - Szisztémás Ø Enzimatikus működés
A limfoid gyűrű funkciói Ø Limfopoézis Ø Immunitás kialakulása: - Lokális - Szisztémás Ø Enzimatikus működés
 Nyelvmandula (páratlan) Ø A nyelvgyök nyálkahártyájának lamina propriában fekszik Ø A mandula feletti nyálkahártya kripta mélyedéseket képez, melyek falát limfociták által beszivárgott többrétegű laphám, nem keratinizáló hám alkotja. Ø Legnagyobb méretét gyermekeknél és serdülőknél éri el.
Nyelvmandula (páratlan) Ø A nyelvgyök nyálkahártyájának lamina propriában fekszik Ø A mandula feletti nyálkahártya kripta mélyedéseket képez, melyek falát limfociták által beszivárgott többrétegű laphám, nem keratinizáló hám alkotja. Ø Legnagyobb méretét gyermekeknél és serdülőknél éri el.
 Garatmandula (páratlan) Ø A fornix és részben a garat hátsó falának területén található, a jobb és a bal hallócső garatnyílásai között. Ø Ezen a helyen a nyálkahártya 4-6 keresztirányban és ferdén elhelyezkedő redője található, amelyek belsejében a garatmandula limfoid szövete található. Ø Legnagyobb méretét 8-20 évesen éri el, 30 év után fokozatosan csökken a mérete.
Garatmandula (páratlan) Ø A fornix és részben a garat hátsó falának területén található, a jobb és a bal hallócső garatnyílásai között. Ø Ezen a helyen a nyálkahártya 4-6 keresztirányban és ferdén elhelyezkedő redője található, amelyek belsejében a garatmandula limfoid szövete található. Ø Legnagyobb méretét 8-20 évesen éri el, 30 év után fokozatosan csökken a mérete.
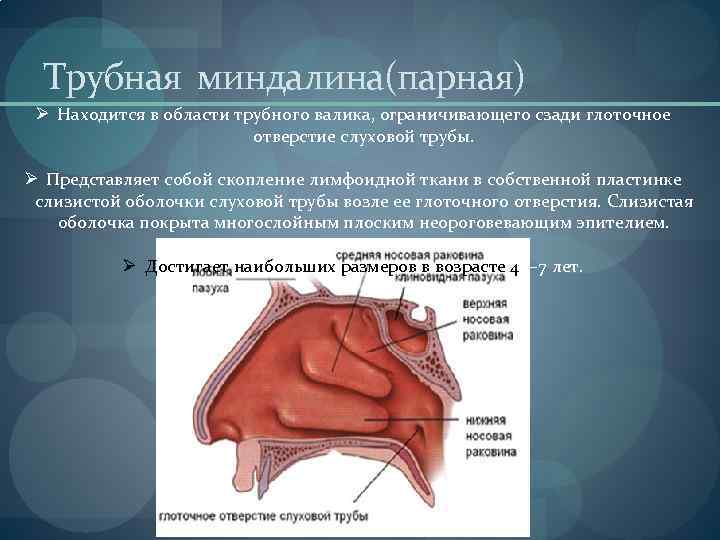 Tubális mandula (páros) Ø A petevezető területén található, amely hátulról korlátozza a hallócső garatnyílását. Ø Ez a nyirokszövet felhalmozódása a hallócső nyálkahártyájának lamina propriában a garatnyílás közelében. A nyálkahártyát rétegzett laphám borítja, nem keratinizáló hám. Ø Legnagyobb méretét 4-7 évesen éri el.
Tubális mandula (páros) Ø A petevezető területén található, amely hátulról korlátozza a hallócső garatnyílását. Ø Ez a nyirokszövet felhalmozódása a hallócső nyálkahártyájának lamina propriában a garatnyílás közelében. A nyálkahártyát rétegzett laphám borítja, nem keratinizáló hám. Ø Legnagyobb méretét 4-7 évesen éri el.
 Palatinus mandula (páros) Ø A mandula üregében található, amely a palatoglossalis és a palatopharyngealis ívek közötti mélyedés. Ø A mandula mediális szabad felületén legfeljebb 20 azonos nevű kripta mandulanyílás látható, amelyek a nyálkahártya mélyedései. A nyálkahártyát rétegzett laphám borítja, nem keratinizáló hám, amely limfociták által beszivárgott. Ø 13 éves korukra érjék el legnagyobb méretüket, és körülbelül 30 éves korukig tartsák ezt a méretet.
Palatinus mandula (páros) Ø A mandula üregében található, amely a palatoglossalis és a palatopharyngealis ívek közötti mélyedés. Ø A mandula mediális szabad felületén legfeljebb 20 azonos nevű kripta mandulanyílás látható, amelyek a nyálkahártya mélyedései. A nyálkahártyát rétegzett laphám borítja, nem keratinizáló hám, amely limfociták által beszivárgott. Ø 13 éves korukra érjék el legnagyobb méretüket, és körülbelül 30 éves korukig tartsák ezt a méretet.
 Krónikus mandulagyulladás ØB A krónikus gyulladás a palatinus mandulák kóros folyamatával jár. a mandulák idegrendszere, amely a receptor megzavarását okozza. Az A csoportos streptococcusok, staphylococcusok, adenovírusok vagy a mandulák és a neurogombák működése okozza. reflexkapcsolatuk egyes belső szervekkel, különösen az Ø Klinikával: kellemetlen készülékszag, szív. A száj idegrendszerében fellépő elváltozások, fájdalom vagy bizsergés, esetenként a nyirokszövet trofizmusát befolyásoló, szárazság vagy idegentest jelenléte súlyosbítja a krónikus torokfájdalmakat. A mandulagyulladás lehetséges visszaesése, a funkcionális paratonsillitis gyulladása, a paratonsillaris rendellenességek és a tályogok szerkezeti rendellenességei, valamint a különböző mandulák, ezáltal elmélyítve a kóros reakciókat a távoli szervekben lévő barrier funkciójuk megsértéséből. hozzájárul a dekompenzáció kialakulásához.
Krónikus mandulagyulladás ØB A krónikus gyulladás a palatinus mandulák kóros folyamatával jár. a mandulák idegrendszere, amely a receptor megzavarását okozza. Az A csoportos streptococcusok, staphylococcusok, adenovírusok vagy a mandulák és a neurogombák működése okozza. reflexkapcsolatuk egyes belső szervekkel, különösen az Ø Klinikával: kellemetlen készülékszag, szív. A száj idegrendszerében fellépő elváltozások, fájdalom vagy bizsergés, esetenként a nyirokszövet trofizmusát befolyásoló, szárazság vagy idegentest jelenléte súlyosbítja a krónikus torokfájdalmakat. A mandulagyulladás lehetséges visszaesése, a funkcionális paratonsillitis gyulladása, a paratonsillaris rendellenességek és a tályogok szerkezeti rendellenességei, valamint a különböző mandulák, ezáltal elmélyítve a kóros reakciókat a távoli szervekben lévő barrier funkciójuk megsértéséből. hozzájárul a dekompenzáció kialakulásához.
 Adenoidok Ø A garatmandula megnagyobbodása, melyet nyirokszövetének hiperplázia okoz. Ø Kifejlődésüket elősegítik az orrüreg nyálkahártya és a mandulák gyulladását okozó betegségek. A garatmandula három fokozatú megnagyobbodása van.
Adenoidok Ø A garatmandula megnagyobbodása, melyet nyirokszövetének hiperplázia okoz. Ø Kifejlődésüket elősegítik az orrüreg nyálkahártya és a mandulák gyulladását okozó betegségek. A garatmandula három fokozatú megnagyobbodása van.
 1. Orrlégzési nehézség és orrfolyás. A gyerekek nyitott szájjal alszanak, horkolnak; Ennek eredményeként az alvás zavart okoz. Ennek következménye a letargia, apátia, a memória gyengülése, és az iskolások tanulmányi teljesítménye csökken. A hallás csökken, a hang megváltozik. 2. A száj folyamatosan nyitva van, a nasolabialis redők kisimulnak, ami az arcnak úgynevezett adenoidos kifejezést ad. Laryngospasmus. Az arckoponya és a mellkas deformációi, légszomj és köhögés lép fel, a vér oxigénellátásának csökkenése miatt vérszegénység alakul ki.
1. Orrlégzési nehézség és orrfolyás. A gyerekek nyitott szájjal alszanak, horkolnak; Ennek eredményeként az alvás zavart okoz. Ennek következménye a letargia, apátia, a memória gyengülése, és az iskolások tanulmányi teljesítménye csökken. A hallás csökken, a hang megváltozik. 2. A száj folyamatosan nyitva van, a nasolabialis redők kisimulnak, ami az arcnak úgynevezett adenoidos kifejezést ad. Laryngospasmus. Az arckoponya és a mellkas deformációi, légszomj és köhögés lép fel, a vér oxigénellátásának csökkenése miatt vérszegénység alakul ki.

A nasopharynx (nasopharynx, vagy epipharynx) látja el a légzésfunkciót, falai nem omlanak össze, mozdulatlanok. Felül a nasopharynx boltozata a koponya tövéhez van rögzítve, az occipitalis csont alapjával és a sphenoid csont elülső alsó részével határos, hátul - C és C-vel, valamint elöl két choanae van, az oldalfalakon az alsó orrkagyló hátsó végei szintjén a hallócsövek tölcsér alakú garatnyílásai találhatók. E nyílások felett és mögött a hallócsövek kiálló porcos falai által kialakított csőszerű gerincek határolnak. A petevezeték hátulsó szélétől lefelé a nyálkahártya ránca található, amely a hallócső perisztaltikájában részt vevő felső izomból származó izomköteget (m.salpingopharyngeus) tartalmaz, amely összenyomja a garatot. E redő és a hallócső szája mögött a nasopharynx mindkét oldalfalán egy mélyedés található - a garatzseb vagy Rosenmüllerian fossa, amelyben általában limfadenoid szövet halmozódik fel. Ezeket a limfadenoid képződményeket „tubális manduláknak” nevezik - a garat ötödik és hatodik mandulája. A nasopharynx felső és hátsó falának határán van a garat (harmadik vagy orrgarat) mandula. A garatmandula általában csak gyermekkorban fejlett (2.2. ábra). A pubertás pillanatától kezdődően csökkenni kezd, és 20 éves korig egy kis adenoid szövetcsík formájában jelenik meg, amely az életkorral tovább sorvad. A garat felső és középső része közötti határ a kemény szájpad síkja, mentálisan hátrafelé kiterjesztve.
A garat középső része, az oropharynx (mesopharynx) mind a levegő, mind a táplálék átjuttatásában részt vesz; Itt találkozik a légzőrendszer és az emésztőrendszer. Elöl a oropharynxon van egy nyílás - a garat, amely a szájüregbe vezet (2.3. ábra), hátsó fala a C t-vel határos. és a nyelv gyökere. A lágy szájpadlás középső részén egy uvula nevű folyamat formájában megnyúlás található. Az oldalsó szakaszokon a lágyszájpad széthasad és az izmokat tartalmazó elülső és hátsó palatinus ívekbe megy át; amikor ezek az izmok összehúzódnak, a szemközti ívek közelebb kerülnek egymáshoz, és a nyelés pillanatában záróizomként működnek. Magában a lágyszájpadban van egy izom, amely felemeli és a garat hátsó falához nyomja (m.levatorvelipalatini), ha ez az izom összehúzódik, a hallócső lumenje kitágul. A lágyszájpad második izma megfeszül és oldalra feszíti, kiszélesíti a hallócső száját, de a többi részen szűkíti a lumenét (m.tensorvelipalatini).
A palatinus ívek között háromszög alakú fülkékben találhatók a nádormandulák (első és második). A garat lymphadenoid szövetének szövettani szerkezete azonos; a kötőszöveti rostok (trabekulák) között limfociták tömege található, amelyek egy része tüszőnek nevezett gömbhalmazok formájában van (2.4. ábra). A palatinus mandulák szerkezetének azonban fontos klinikai jellemzői vannak. A palatinus mandulák szabad, vagy os felülete a garatüreg felé néz, és rétegzett laphám borítja. A többi garatmandulától eltérően minden palatinus mandulában 16-18 mély rés található, amelyeket lacunáknak vagy kriptáknak neveznek. A mandulák külső felülete egy sűrű rostos membránon (a nyaki és bukkális fascia metszéspontján) keresztül kapcsolódik a garat oldalfalához, amelyet klinikailag mandula kapszulának neveznek. A mandula kapszula és az izmokat borító garat fascia között laza paratonsillaris szövet található, ami megkönnyíti a mandula eltávolítását a mandulaműtét során. A kapszulából sok kötőszöveti rost jut át a mandula parenchymájába, amelyeket keresztrudak (trabekulák) kapcsolnak össze, és sűrű hurkolt hálózatot alkotnak. Ennek a hálózatnak a sejtjeit limfociták tömege (limfoid szövet) tölti meg, amelyek helyenként tüszőkké (nyirok- vagy csomós szövetekké) alakulnak, amelyek általában lymphadenoid szövetet alkotnak. Vannak itt más sejtek is - hízósejtek, plazmasejtek stb. Tüszők a limfociták gömb alakú felhalmozódása különböző érettségi fokban. Hézagok behatolnak a mandula vastagságába, első, második, harmadik és még negyedrendű ágaik vannak. A rések falát lapos hám borítja, amely sok helyen elutasított. A lacunák lumenében a kilökődött hámmal együtt, amely az úgynevezett manduladugók alapját képezi, mindig tartalmaz mikroflórát, limfocitákat, neutrofileket stb.
Kórtani szempontból fontos tényező, hogy a mély és faszerű elágazó rések kiürülése (vízelvezetése) szűkületük, mélységük és elágazódásuk, valamint a rések szájüregének cicatricialis szűkülése miatt könnyen megszakad. , melynek egy részét a palatinus mandula anteroinferior részében a nyálkahártya lapos ránca is borítja (His redő), amely az elülső ív kitágult része. A mandula felső pólusa felett található a mandula fülke laza szövettel kitöltött része, amelyet supramyngdal fossa (fossasupratonsillarae) neveznek. Bele nyílnak a mandula felső rései. A paratonsillitis kialakulása gyakran e terület szerkezeti sajátosságaihoz kapcsolódik. A fenti anatómiai és topográfiai adottságok kedvező feltételeket teremtenek a mandulák krónikus gyulladásának kialakulásához. Az amygdala felső pólusának szerkezete ebből a szempontból különösen kedvezőtlen; Általában itt alakul ki leggyakrabban gyulladás. Néha a felső pólus területén a palatinus mandula lebenyje a lágy szájpadlásban feküdhet a mandula felett(belső kiegészítő mandula B.S. Preobrazhensky szerint), amelyet a sebésznek figyelembe kell vennie a mandulaeltávolítás során.
A nyirokcsomószövet a garat hátsó falán is jelen van kis (pontszerű) képződmények, úgynevezett granulumok vagy tüszők formájában, valamint a palatinus ívek mögött a garat oldalfalain.- oldaltámaszok. Ezenkívül a lymphadenoid szövet kis felhalmozódása a gége bejáratánál és a garat piriform sinusaiban található. A nyelv gyökerénél található a garat nyelvi (negyedik) mandulája, amely limfoid szöveten keresztül a palatinus mandula alsó pólusához köthető (mandulaműtét során ezt a szövetet el kell távolítani).
Így a garatban gyűrű formájában limfadenoid képződmények találhatók: két palatinus mandula (első és második), két petemandula (ötödik és hatodik), egy garat (orrgarat, harmadik), egy nyelvi (negyedik) és a limfadenoid szövetek kisebb felhalmozódása. Mindegyiket együttvéve „Valdeira-Pirogov limfadenoid (nyirok) garatgyűrűjének” nevezik.
1A garat lymphosarcoma magas előfordulása, amely ezen a területen az összes rosszindulatú daganat 13%-át teszi ki, a non-Hodgkin limfóma (NHL) extranodális formáinak számának növekedésével párosul. Ez a betegség gyakran lokális vagy regionális daganatként manifesztálódik, a betegség kialakulásának kockázata az életkorral növekszik, és 80-90 éves korban éri el csúcsát. Az NHL-nek nincsenek patognomonikus tünetei és szindrómái, a klinikai kép a daganat fókuszának helyétől függ. Az oropharyngealis daganatos betegek diagnosztizálásának és kezelésének kérdései a legnehezebbek az onkológiában. Ennek oka a garat anatómiai felépítése és topográfiája, a daganatos folyamat látens lefolyása, a korai metasztázis, a klinikai megnyilvánulások sokfélesége és a differenciáldiagnózis nehézségei. Az első kapcsolatba kerülő orvosok nem ismerik kellőképpen a garat rosszindulatú daganatainak ambuláns stádiumában a klinikai megnyilvánulásokat és a diagnosztikai protokollokat. Ebben a tekintetben a betegség járóbeteg-szakaszban történő diagnosztizálására javasolt összeállítási algoritmust minden elsődleges kontaktorvos számára egyetlen irányba kell felépíteni: az oropharynx rosszindulatú daganatának gyanúja és kizárása szükséges. A belgyógyászok és a háziorvosok döntő szerepe a szakorvosi erőfeszítések hatékonyságának és kitartásának demonstrálása a probléma megoldásában.
algoritmus.
orvosi hibák
klinikai megnyilvánulásai
non-Hodgkin limfómák extranodális formái (NHL)
a garat limfoszarkóma
1. Ashurov Z.M. A garatgyűrű non-Hodgkin limfómája Pirogov–Waldeyer /Z.M. Ashurov, S.V. Szinebogov, L.B. Denisova et al. // Fül-orr-gégészeti közlemény. – 2004. – 4. sz. – 54-56.o.
2. Butenko A.V. Az orvosi hibák okai a klinikai onkológiában és azok megelőzésének módjai / A.V. Butenko // Főorvos-helyettes: klinikai munka és orvosi vizsgálat. – M.: MCFR, 2011. – 6. sz. – P. 94-101.
3. Vashakmadze L.A., Khomyakov V.M., Volkova E.E. A posztoperatív szövődmények átfogó megelőzése mellkasi nyelőcsőrákos betegek műtéti és kombinált kezelése során. – M.: FSBI „MNIOI im. P.A. Herzen" Orosz Egészségügyi Minisztérium, 2013. – 7. o.
4. Davydov M.I. Onkológia: tankönyv / M. I. Davydov, Sh. Kh. Gantsev. – M.: GEOTAR-Média, 2010. – 288. o.
5. Zaikov S.V. A lymphadenopathia szindróma differenciáldiagnózisa // Klinikai immunológia. Allergológia. Infektológia. – 2012. – 4. sz. – P. 16-24.
6. Ismagulova E.K. A garat limfoid gyűrűjének rosszindulatú daganatai (klinika, diagnózis, kezelés) Absztrakt Dr. Értekezések – M., 2005. – 206. o.
7. „Non-Hodgkin lymphomák” klinikai protokoll // Orvosi információs platform http://diseases.pdl.kz/disease/view/MTM2MjU%3D/fDB8 (Hozzáférés dátuma: 2015.10.18.).
8. Poddubnaya I.V., Demina E.A. A non-Hodgkin limfómák prevalenciájának (staging) diagnosztizálása és meghatározása // Gyakorlati onkológia. – 2004. – T.5. – 3. sz. – P. 176-184.
9. Ponomareva O.V., Yurchenko O.V. Nem-Hodgkin rosszindulatú limfómák marginális zóna sejtekből: diagnózis és kezelés // Onkológia. – 2013. – T.15. – 3. sz. – P. 241-253.
10. Az Egészségügyi és Társadalmi Fejlesztési Minisztérium Orosz Röntgen Radiológiai Tudományos Központjának 2010. szeptember 20-i 92-0. sz. „Non-Hodgkin limfómák kezelése” végzése. Klinikai protokoll C82-C85/10.
11. Oroszország Egészségügyi Minisztériumának 2012. november 15-i 915n számú rendelete „Az onkológia területén a felnőtt lakosság orvosi ellátására vonatkozó eljárás jóváhagyásáról”.
12. Hanson K.P., Imyanitov E.N. A non-Hodgkin limfómák epidemiológiája és biológiája // Gyakorlati onkológia. – 2004. – T.5. – 3. sz. – P. 163-168.
13. Prediktív modell agresszív non-Hodgkin limfómára. A Nemzetközi Non-Hodgkin Lymphoma Prognostic Factors Project // New Engl. J. Med. - 1993. - évf. 329. – p. 987-994.
14. Carbone P. P., Kaplan H. S., Musshoff K. et al. A Hodgkin-betegség stádiumbesorolásával foglalkozó bizottság jelentése //Cancer Res.. - 1971. - vol. 31. – r. 1860-1861.
Oroszországban a lymphosarcoma az összes rosszindulatú daganat 5%-át teszi ki, és az esetek 1,7%-ában a rosszindulatú daganatok okozta halálozás oka. A non-Hodgkin limfóma (NHL) extranodális formáinak száma világszerte növekszik, az újonnan diagnosztizált NHL-ek 24–48%-át teszik ki, és gyakran lokális vagy lokoregionális daganatokként manifesztálódnak. Az NHL-ben a Pirogov-Waldeyer gyűrű elváltozásait extranodális elváltozások közé sorolják, és az esetek 19,4%-ában fordulnak elő. A garat lymphosarcoma gyakorisága az összes rosszindulatú daganat 13%-a ezen a területen, és a betegség kialakulásának kockázata az életkorral növekszik, és 80-90 éves korban éri el a csúcsot.
Az NHL-nek nincsenek patognomonikus tünetei és szindrómái, a klinikai kép a daganat fókuszának helyétől függ.
Az oropharyngealis daganatos betegek diagnosztizálása és kezelése komoly probléma az onkológiában. Ennek oka a garat anatómiai felépítése és topográfiája, a daganatos folyamat látens lefolyása, a korai metasztázis, a klinikai megnyilvánulások sokfélesége és ebből adódóan a differenciáldiagnózis nehézségei.
Az első kontaktus orvosai kevéssé ismerik a garat rosszindulatú daganatainak klinikai megnyilvánulásait (különösen korai stádiumban) és diagnosztikai protokolljait a garat rosszindulatú daganatainak ambuláns stádiumában, így a hibák aránya 60-80%. Ezzel kapcsolatban bemutatjuk saját klinikai megfigyelésünket.
A 70 éves D. beteg a torkában fulladás érzésére és gombóc érzésére panaszkodott. 1,5 hónapig voltam beteg. Önállóan felvette a kapcsolatot egy fül-orr-gégész szakorvossal (1. vizit), aki krónikus mandulagyulladást diagnosztizált, melynek súlyosbodására helyi kezelést írtak elő. Állapotjavulás nem történt, ezért a lakóhelyemen háziorvoshoz fordultam. Az elmúlt 5 évben rendszeresen megfigyelték a klinikán magas vérnyomás miatt; fiatal korban nem fordult elő gyakori akut mandulagyulladás.
Háziorvosi vizsgálat: állapota kielégítő. T-36.60S; RR-18 per 1 perc, HR-70 per 1 perc, BP - 140/90 Hgmm. Művészet. A bőr és a nyálkahártya tiszta, halvány rózsaszín. A submandibularis nyirokcsomók (LN-ek) jobban megnagyobbodtak a bal oldalon 1,8 cm átmérőig, mozgékonyak, mérsékelten fájdalmasak. A garat hátsó fala halvány rózsaszínű, a palatinus mandulák 2. fokig hipertrófiásak. A tüdőben a légzés hólyagos. A szívhangok tiszták, a ritmus megfelelő. Más szervekben nem volt kóros elváltozás. Előzetes diagnózis: krónikus mandulagyulladás, dekompenzáció, remisszió. A submandibularis régió kétoldali limfadenopátiája (LA).
Vizsgálati eredmények: 1. számú teljes vérkép (CBC) (Le-formula nélküli analizátorral számolva) - normál. A mandulák tenyészete: Klebsiella pneumoniae +++, ciprofloxacinra érzékeny. A 7 napos ciprofloxacin kúra utáni pozitív dinamika hiánya miatt a háziorvos fül-orr-gégész konzultációra utalta a beteget, hogy kizárja a garatrák kialakulását.
A kórházi fül-orr-gégész diagnózisa (2. vizit) peritonsillaris tályog; Kinyitották és leeresztették. Az UAC No. 2 (számítás Le-formula nélküli analizátoron) a norma.
A beteget kielégítő állapotban járóbeteg utókezelésre bocsátották. 2 hét ambuláns kezelés után (14 napig napi 2,0 amoxiclav; novokain blokádok; UHF a submandibularis területen) a fulladás érzése és a gombóc a torokban felerősödött. Objektíven: a submandibularis régió lymphadenopathiája fennmaradt; A palatinus mandulák 3. fokra növekedtek, ami miatt a beteget ismét háziorvoshoz utalták további vizsgálatra.
Fül-orr-gégész (3. vizit) a mandulák gyanúja miatt a hashártyaszövet szúrását végezte. Szaggatott vonal - a gyulladás citogramja. A beteget járóbeteg alapon további vizsgálati javaslatokkal hazaengedték.
A oropharynx, a nyaki és a hónalj nyirokcsomóinak SCT-je: szisztémás nyaki lymphadenopathia CT-jelei, mindkét oldalon a hónalj nyirokcsomóinak mérsékelt lymphadenopathiája.
CMV (IgG) vérvizsgálata: magas pozitív titer 1:160 Me/ml.
Fogorvos, endokrinológus, ftiziáter - nincs patológia.
Immunogram: gyulladásos folyamat jelei. A CMV-vel szembeni aviditás több mint 90%.
Endoszkópia: erythemás gastroduodenopathia, gége aszimmetria.
Az UAC No. 3 (számítás Le-formula nélküli analizátoron) a norma.
Onkológus következtetése (1. vizit): krónikus mandulagyulladás, palatinus mandulák hypertrophiája, 2-3. Krónikus regionális nem specifikus cervicalis lymphadenitis. Krónikus CMV fertőzés. Az ENT-szervek onkopatológiájára vonatkozóan nem azonosítottak megbízható adatokat. A kezelést előírták: hexalize, bronchomunal, cycloferon a séma szerint, cetrin, az orr ultraibolya sugárzása, oropharynx. A kezelés során a tünetek nem enyhültek; Rekedtségre, erős száj- és orrszárazságra, evés közbeni fulladásra, rágáskor az arcizmok fáradtságára, valamint a bokaízületi fájdalmakra vonatkozó panaszok jelentkeztek. Objektíven: a submandibularis régió kétoldali LA, inkább a bal oldalon, és a palatinus mandulák hypertrophiája a 3. fokig.
Sjögren-szindróma gyanúja miatt reumatológus vizsgálta meg, és javasolta a submandibularis nyirokcsomók biopsziáját.
CBC No. 4: eritrociták-5,0x1012/l, hemoglobin-142g/l, vérlemezkék-130,0x109/l, leukociták-11,6x109/l (Le-formula manuális számítása): limfociták-15%, monociták-13%, metamielociták - 1%, mielociták - 1%, p/i-16%, s/i-51%, eosis -2%, plazmasejtek -1%, ESR-27 mm/h.
A kialakuló hematológiai elváltozások ellenére, a fokozódó „torokfulladás” tüneteinek elsőbbsége miatt a beteg ismét a fül-orr-gégészeti klinikán került kórházba (4. vizit), ahol a jobb palatinus mandula biopsziáját végezték. A biopszia gyulladás jeleit mutatja. Szisztémás glükokortikoszteroidokkal végzett kezelésben részesült; kis javulással lemerült.
A háziorvos ismét az onkológushoz utalt (2. vizit), aki nyirokcsomó-biopsziát végzett.
Az LN biopszia patohisztológiai és immunhisztokémiai vizsgálatainak következtetései: B-sejt linearitás NHL. Magas szintű proliferatív aktivitás (a köpenyzóna limfóma legvalószínűbb blasztoid változata).
A bronchoszkópia a nasopharynx és a garat daganatát tárta fel.
Végső klinikai diagnózis: B-sejtes non-Hodgkin limfóma (a köpenyzóna limfóma blasztoid változata), a palatinus mandulák, nasopharynx, submandibularis, cervicalis, supraclavicularis, hónaljnyirokcsomók, mediastinum, IV. stádium, II. gr.
A beteget megfigyelésre a regionális klinikai onkológiai központba szállították. 6 polikemoterápiás (PCT) kezelést végeztek: Mabthera, cyclophosphamid, vincristine, adrioblastine, prednisolon, de ennek ellenére a beteg meghalt. A betegség első tüneteinek megjelenésétől a diagnózisig 14 hónap, a halálig 28 hónap telt el.
A klinikai onkológia jelenlegi állása lehetővé teszi, hogy kijelenthessük, hogy a rosszindulatú daganatos betegek többségénél reális lehetőség van stabil gyógyulásra vagy hosszú távú remisszióra, feltéve, hogy a betegséget időben azonosítják és megfelelő kezelést írnak elő. Különösen sajnálatos, ha vizuális lokalizációjú daganatok vannak, és a „diagnosztikai attitűd”, a diagnosztikai módszerek elégtelen és (vagy) helytelen alkalmazása vagy a klinikai tünetek elfogult értelmezése elvezeti a szakorvost a betegség valós klinikai képétől.
Ez a klinikai példa arra késztetett bennünket, hogy a hibákon dolgozzunk az ebből fakadó cselekvési útmutatásokkal, és ne „kövekkel dobjunk valaki kertjét”.
Ennek az esetnek az elemzése egy meglehetősen korai fül-orr-gégész látogatásával és az NHL szakorvosok késői „kollektív” diagnosztizálásával ahhoz vezetett, hogy dokumentumokat - protokollokat kell keresni az oropharynxban daganatos betegek kezeléséhez az alapellátás orvosai számára. Ugyanakkor ismeretes, hogy az alacsony prevalencia nem teszi lehetővé, hogy egy kutató széles körű tapasztalatot halmozzon fel e patológia diagnosztizálásában, és ez megfelelő nehézségeket és „természetes” hibákat okoz. A hypopharynx daganatos betegek többsége (96,18%) a folyamat III. és IV. stádiumában kerül kórházba, és 57,38%-uk már regionális áttéttel rendelkezik a nyaki nyirokcsomókban.
A diagnosztikai szakirodalom tanulmányozása 2 területre oszlott: „60 év feletti, 2. vagy annál magasabb fokú mandula hipertrófiával rendelkező beteg érkezett a rendelésre”; „Egy 60 évesnél idősebb, LA-ban szenvedő beteg találkozóra jött.”
Kiderült, hogy a különböző kutatási módszerek információtartalmát és az NHL időben történő diagnosztizálásában betöltött szerepét illetően nincs egyértelműség. Nem dolgoztak ki egyértelmű algoritmust az elsődleges kapcsolattartó orvosok diagnosztikai intézkedéseire. Nem világos, hogy vannak-e olyan klinikai jellemzők, amelyek megkülönböztetik az elsődleges daganatot, a metasztatikus elváltozásokat és a garatgyűrű egyéb rosszindulatú daganatait. Mindezek mellett az onkológusoknak protokolljaik vannak az NHL differenciált kezelésére.
A Pirogov-Waldeyer garatgyűrű rosszindulatú daganatainak diagnosztizálása egyértelműen interdiszciplináris probléma, amely nemcsak a klinikusok - fül-orr-gégészek, onkológusok, onkohematológusok, hanem diagnosztikai radiológusok, sonológusok, endoszkóposok, citológusok, hisztológusok erőfeszítéseit is igényli. Meg kell jegyezni, hogy a szükséges kölcsönös megértés és interakció nem mindig létezik ezen szakemberek között, különösen akkor, ha nem „ugyanazon falakon belül” helyezkednek el. És minél szélesebb lesz ezeknek az orvosoknak a köre, minél több időt töltenek a kaotikusan felírt, beleértve a drága diagnosztikai módszereket is, annál rosszabb a PCT-re adott válasz és az élet előrejelzése. Ez utóbbit az NHL-ben az International Prognostic Index (IPI) határozza meg, amely 5 mutatót értékel: 60 év feletti életkor; megnövekedett LDH szint (bármilyen érték a normál felett); extranodális elváltozások száma >1; az ECOG (Eastern Cooperative Oncology Group) skála ≥ 2-es fokozatának megfelelő általános állapot; III-IV. szakasz (Ann Arbor Classification, AAC, 1971). Minden kedvezőtlen MPI mutató 1 pontot kap. Két vagy több pont jelenléte negatív hatással van a betegség prognózisára, függetlenül az NHL morfológiai változatától.
Ezért az ambuláns szakaszban a diagnosztikában a döntő koordináló szerepet a kezelőorvosnak kell betöltenie, nem pedig a konzultáló orvosnak. A javasolt algoritmus lehetővé teszi, hogy az összes betegkutatási adatot egy kézben, rövidebb idő alatt rendszerezzük, ahelyett, hogy az orvos egyszerűen „osztályközi-interdiszciplináris diszpécser” legyen.
Az alapellátásban az NHL diagnosztizálására javasolt összeállítási protokollt egyetlen irány mentén kell felépíteni: „ha egy 60 év feletti beteg mandula hipertrófiával és regionális lymphadenopathiával érkezik a rendelésre” - ez nem banális gyulladás! !! (még akkor is, ha gyermekkora óta szerepel a szájgarat krónikus betegsége). Mindenekelőtt az oropharynx rosszindulatú daganatának gyanúja és kizárása szükséges lymphadenopathiával. A diagnosztikai siker és a beteg életének előrejelzése kulcsa az, hogy az első kapcsolattartó orvos hatékonyan és kitartáson keresztül koordinálja a szakorvosok erőfeszítéseit a problémával kapcsolatban.
Algoritmus az oropharynx rosszindulatú daganatainak diagnosztizálására a járóbeteg szakaszban:
1. Riasztó, korábban hiányzó diszkomfort: idegen test érzése a garatban, helyi fájdalom, fokozott nyálfolyás, orrdugulás 60 év feletti betegnél.
2. Részletes anamnézis felvétel, különös tekintettel a mérgezési tünetek meglétére, az ebben az életkorban kezdődő mandulagyulladásra és a nyirokcsomók növekedési ütemére. Az LN méret önmagában általában nem teszi lehetővé az LA etiológiájának előrejelzését.
3. A perifériás nyirokcsomók, a máj és a lép valamennyi csoportjának alapos tapintásos vizsgálata. A legtöbb esetben a felnőttek nyirokcsomóinak normál mérete legfeljebb 1 cm átmérőjű. A 0,5 cm-nél nagyobb átmérőjű ulnáris LN és az 1,5 cm-nél nagyobb inguinális LN kórosan megváltozottnak tekintendő. Ha az LN térfogata nem haladja meg az 1 cm2-t, akkor gyakrabban figyelhető meg a reaktív LA, ha pedig meghaladja a 2 cm2-t, akkor daganatra vagy granulomatikus folyamatra kell gyanakodni.
4. A beteg kezdeti vizsgálata utáni rutin paraklinikai vizsgálat algoritmusa:
- általános vérvizsgálat a vérlemezkeszám meghatározásával, leukocita képlet (kézi számlálás);
- általános vizelet elemzés;
- biokémiai vérvizsgálat (LDH, kreatinin, bilirubin, összfehérje, AST, ALT, alkalikus foszfatáz, húgysav, akut fázis indikátorok, K+, Na+, Ca2+)
- a hepatitis B és C, HIV markereinek meghatározása;
- A mellkasi szervek röntgenfelvétele 2 vetületben;
- A máj, a lép ultrahangja;
- Az érintett perifériás nyirokcsomók ultrahangja;
- fül-orr-gégész vizsgálata (a palatinus mandulák és a nasopharynx állapota) fibrolaryngoscopiával. Fiber endoszkópia - a hypopharynx rosszindulatú daganatának azonosítása a korai szakaszban bármilyen dysphagiás jelenség jelenlétében; Az indirekt tükör hypopharyngoscopia akkor sikeres, ha a daganat exofitikusan növekszik és a laryngopharynx proximális (hártyás) részében helyezkedik el.
5. Határozza meg az MPI-t. ECOG skálaszint 0 - képes normál fizikai tevékenységek végzésére korlátozás nélkül; 1 - az erőteljes fizikai aktivitás korlátozása; ambuláns kezelés; képes egyszerű vagy ülő tevékenységre, például: könnyű otthoni munkavégzés, irodai dolgozóként; 2 - járóbeteg-kezelés; képes gondoskodni önmagáról, de semmiféle munkára nem képes; az idő több mint 50%-át az ágyon kívül tölti; 3 - korlátozott öngondoskodási képesség, de az idő több mint 50%-át ágyban vagy ülve kell töltenie; 4 - teljes munkaképtelenség; teljesen képtelen önmagáról gondoskodni; teljesen ágyhoz vagy székhez kötve; 5 - halál.
6. A 10 napon belül elvégzett konzervatív diagnosztikai intézkedések eredménytelensége esetén és a banális betegségek helyi megnyilvánulásainak hiányában további vizsgálatok szükségesek (szakorvosok kompetenciája):
a) nyirokcsomó biopszia, ha a nyirokcsomók átmérője 1 cm-nél nagyobb mértékben megnagyobbodott 1 hónapnál hosszabb ideig, ok nélkül. A legkorábban megjelenő nyirokcsomót (kivéve a lágyékiakat) teljesen eltávolítjuk, amit mechanikailag nem szabad megsérteni. A punkciós biopszia (citológiai vizsgálat) nem elegendő a kezdeti diagnózishoz!;
b) nyirokcsomók vagy daganatok szövettani és immunhisztokémiai vizsgálatai;
c) A röntgen (kontraszttal vagy anélkül) és a számítógépes tomográfia (CT) módszer csak akkor informatív (tumor terjedésének mértéke, garatzavarok súlyossága), ha a laryngopharynx daganat elér egy bizonyos térfogatot, de nem elegendő alapot a daganatok diagnosztizálásához. ennek a lokalizációnak.
7. Kiegészítő vizsgálatnak kell alávetni azokat a szerveket, amelyekben a beteg kellemetlen érzést tapasztal (vércsoport és Rh-faktor; mellkas, has, medence CT-vizsgálata; trepanobiopszia és mielogram; galliumszcintigráfia; osteoscintigráfia - indikációk szerint).
Ellenőrzők:Kosykh N.E., az orvostudományok doktora, professzor, vezető. onkológiai tanfolyam a Kórházi Sebészeti Osztályon és onkológiai tanfolyam az Orosz Egészségügyi Minisztérium Távol-keleti Állami Orvostudományi Egyetemén, Habarovszkban;
Ushakova O.V., az orvostudományok doktora, a KGBOU DPO „IPKSZ” Általános Orvosi és Megelőző Orvostudományi Tanszékének docense, Habarovszk.
Bibliográfiai link
Yugai A.L., Dorofeev A.L., Kalita A.A., Komarova M.V., Yarovenko E.B. ALGORITMUS A PIROGOV-WALDEYER GYŰRŰ NON-HODGKIN LYMPÓMÁJÁNAK DIAGNOSZTIKÁJÁHOZ járóbeteg-szakaszban // A tudomány és az oktatás modern problémái. – 2015. – 5. sz.;URL: http://site/ru/article/view?id=22740 (Hozzáférés dátuma: 2019.12.12.).
Figyelmébe ajánljuk a Természettudományi Akadémia kiadója által kiadott folyóiratokat
A garat limfoid szövetét a palatinus mandulák, a nyelvi mandulák, a nasopharyngealis mandulák, egy pár petemandula és számos különálló nyirokszövet felhalmozódás képviseli a garat hátsó falán.
A nádormandulák a lágy szájpad oldalain, az elülső és hátsó nádorívek közötti fülkékben helyezkednek el. A nyelvgyökér felső felületén található a nyelvi mandula, a nasopharynx tetején a nasopharyngealis mandula, a nasopharynxben a hallócsövek nyílása mögött egy pár kis petemandula található.
Az összes mandula kombinált limfoid szövetét ún limfoid garatgyűrű, a szervezet immunrendszerére utal.A nyirokszövetben kisméretű limfociták képződnek, a limfoid szövet megtisztítja a rajta átáramló nyirokot a mikrobáktól, mérgező anyagoktól, és védő antitesteket termel.
Gyulladás esetén a limfoid szövet megvastagodik és megnagyobbodik, különösen gyermekkorban, amikor a gyermek alkalmazkodik a környezethez. A limfoid rendszer ebben az életkorban jelentősen megnő, és a pubertás kezdetével sorvad, amikor a hormonok elkezdenek védő funkciót ellátni.
A palatinus mandulák, amelyek a limfoid rendszer részét képezik, mindkét oldalon az ívek közötti mélyedésben helyezkednek el, nyirokszövetből állnak, kívül integumentáris epitéliummal. A palatinus mandulák oldalsó felületét az ívek között sűrű kötőszövet burok borítja. A rostok a membránból a mandulák vastagságába nyúlnak be, hálózatot hozva létre a mandulában, melynek rostjai között limfociták és egyéb limfoid sejtek gömb alakú felhalmozódásai vannak, amelyeket tüszőknek nevezünk. Rizs. 44. A nádormandulák általános képe, a nádormandulák szerkezete.
A palatinus mandulák garatüreg felé néző nyitott felülete 16-18 kanyargós csatornát tartalmaz, nagyszámú ággal, amelyek áthatolnak a limfoid szövet teljes vastagságán, és lacunáknak nevezik. A résekben elhalt limfociták, leukociták és egyszerűen ételmaradék halmozódhat fel. A palatinus mandulák ilyen szerkezete, valamint elhelyezkedésük a táplálékbolus és a légáram áthaladási területén megteremti a palatinus mandulák akut és krónikus gyulladásának lehetőségét. A mandulák akut gyulladását ún torokfájás,és a krónikus gyulladás az ún krónikus mandulagyulladás.
A szájgarat hátsó falának nyálkahártyáján kis mennyiségű limfoid szövet is található, amelyek védő funkciót látnak el. A torok hátsó részének nyálkahártyájának gyulladását ún torokgyulladás, a garat latin nevéből.
12. előadás
A garat funkcionális jellemzői és a garat betegségei.
A garat vezeti és szabályozza a levegő- és táplálékáramlás eloszlását, irányát, részt vesz a beszédhangok kialakításában, erősítésében, amit a garat felépítése és az idegrendszer szabályozó funkciója biztosít. A lágy szájpadlás a perifériás és központi beidegzésnek köszönhetően szabályozza a levegő- és táplálékáramlás eloszlását a légzés, a hangképzés és a nyelés során.
Csendes időben az orron keresztül lélegezni, a lágy szájpadlás leereszkedik, megérinti a nyelv gyökerét, és szabadon engedi a levegőt a nasopharynxből a garat száj- és gégerészébe. Ugyanakkor az epiglottis felemelkedik, és levegőt enged a gégebe. 71. ábra. Az orrüreg, a száj, a garat és a gége diagramja. A lágy szájpadlás és az epiglottis fekete színű az ábrán.
Beszéd közben A lágy szájpadlás megnyúlik, felemelkedik és a garat hátsó falának nyálkahártyájának redőjéhez nyomódik, elválasztva a nasopharynx üreget a szájüregtől, aminek köszönhetően a kilélegzett levegő nagy része a szájüregen keresztül távozik. Ebben az esetben a lágy szájpadlás nagyon gyorsan, valamint a hangredők és az epiglottis olyan mozgásokat produkál, amelyek teljesen vagy részben blokkolják a levegő áramlását a nasopharynxbe. A lágyszájpad különböző helyzetei befolyásolják a magánhangzók és mássalhangzók képződését, utóbbiak a lágyszájpad leengedésekor jönnek létre.
A kilégzési szakaszban a lágyszájpad segítségével a száj- és orrüreggel együtt jellegzetes frekvenciák alakulnak ki, amelyek segítségével fülünk megkülönbözteti az egyik magánhangzót a másiktól, a beszéd hangjai pedig felerősödnek.
A magánhangzókra jellemző frekvenciák a szájüreg, a garatüreg és az orrüreg rezonanciája miatt alakulnak ki.
Különösen széles hangerősítési skálával rendelkezik nasopharynx, amely a lágyszájpad izomzatának összehúzódási és ellazulási fokától függően alakítja ki a hang hangszín jellemzőit, illetve az ennek függvényében változó garat- és szájüreg levegőmennyiségeit.
Ha az orrlégzés nehézkes, és a légzés a szájon keresztül történik, a lágy szájpadlás felemelkedik, a nyelv pedig leereszkedik, hogy átengedje a levegőt. Ha az orrlégzés nehéz, a lágy szájpadlás akadályozza a légáramlást, rezgései pedig kellemetlen horkoló hangokat keltenek (ronchopathia). A horkolás a megnyúlt, megvastagodott lágy szájpadlás, a dohányzás és az alkohol irritációja, valamint a lágyszájpad izomzatának tónusának csökkenése esetén figyelhető meg. A horkolás túlsúlyos embereknél, megnagyobbodott orr-garatmanduláknál és azoknál, akiknél eltávolították az adenoidokat, fordul elő.
Ebben a pillanatban nyelés a légzési folyamat gátolt, ugyanakkor az epiglottis leereszkedik és bezárja a gége bejáratát. A szájüregből származó táplálék túljut a mandulák elülső, palatoglossalis ívein, ahol érintkezésbe kerül a mandulák szövetével, és irritálja a lágy szájpadlás és a garat receptorait. Ebben a pillanatban a lágy szájpadlás felemelkedik, csatlakozik a garat hátsó falához, és elválasztja az oropharynxot a nasopharynxtől, vagyis nem engedi be a táplálékot a nasopharynxbe. Ezzel egyidejűleg a palatinus ívek izmai és a garat felső szűkítői összehúzódnak, és a táplálék a garatba kerül.
Ugyanakkor a gége a nyelv gyökere alatt felemelkedik, az epiglottis a nyelv nyomására visszaesik és elzárja a gége bejáratát, az aryepiglottic redők szűkítik a gége bejáratát, a hamis és igaz vokál a redők szűkítik a glottit, és a gége teljesen elszigeteli magát a táplálékáramlástól. Rizs. 66. Gége a nyelv gyökere alatt. A táplálék az epiglottis nyelvi felülete mentén áramlik a garatba.
Nál nél folyadék lenyelése A szájüregben a szájfenék, a nyelv és a lágyszájpad izomzatának összehúzódása miatt nagy nyomás jön létre, a nyelőcsőbe pedig a garatszűkítők részvétele nélkül jut be a folyadék.
Egy újszülöttnél szopáskor negatív nyomás keletkezik a szájüregben, és a tej bizonyos feszültséggel szívódik fel a szájüregbe. Az újszülött lágy szájpadlása viszonylag széles és rövid, szinte vízszintesen helyezkedik el, és nem kapcsolódik a garat hátsó falához, ami biztosítja a szabad légzést szopás közben.
Újszülötteknél és csecsemőknél a gége viszonylag magasan helyezkedik el, az epiglottis még a nyelv gyökere felett is látható. Lenyeléskor a táplálék mindkét oldalon megkerüli az epiglottist, és a piriform fossae-n keresztül a gégegaratba áramlik.
A velopharyngealis billentyű és az epiglottis, valamint a hangredők mozgása szinkronban történik a hozzájuk érkező idegimpulzusok segítségével az YII arc-, IX pár glossopharyngealis és X pár vagus agyideg, a melynek tevékenységét az idegrendszer központi részei folyamatosan szabályozzák
A velopharyngealis elégtelenség meghatározásához meg kell kérni a gyermeket, hogy fújja ki az arcát és fújja ki a levegőt. Ha a gyermek ezt nem tudja megtenni, és a levegő az orrán keresztül távozik, akkor ez a velopharyngealis elégtelenségre, a velopharyngealis tömítés megsértésére utal.
A garat betegségei.
A garat heges deformációi fertőző betegségek (skarlát, diftéria, szifilisz), valamint a nyálkahártya meleg étellel, forró gőzzel, savakkal és maró lúgokkal okozott termikus és kémiai égési sérülései következtében jelentkezhet a garat nyálkahártyájának mély károsodása következtében. . Ezekben az esetekben lehetséges a lágyszájpad nyálkahártyájának egyes területeinek fekélyesedése és elhalása, majd súlyos hegesedés, amelyet a lágyszájpad deformációja, a palatinus ívei kísérnek, amikor a garat hátsó falához vonzódnak és összeolvadnak. vele együtt, vagy aszimmetrikussá válnak, az egyik oldalra tolódnak el, ennek következtében működésük károsodik.
Ezekben az esetekben a lágyszájpad nem tudja megerőltetni és elválasztani a nasopharynxet az oropharynxtől, folyékony táplálék kerül a nasopharynxbe, ami irritációt és köhögést okoz. Az élelmiszer bejuthat a légutakba és tüdőgyulladást okozhat.
A beszédhangok kialakulása is megszakad, a beszéd orrhangot kap, halk és hallhatatlan lesz. Jelenleg a diftériás megbetegedések száma jelentősen csökkent, a garat kagylós deformitásainak száma pedig a megelőző védőoltásoknak köszönhetően.
A garat és a nyelőcső nyálkahártyájának durva hegei, amelyek nyelőcsőelzáródáshoz vezetnek, akkor keletkeznek, amikor a gyermekek véletlenül tömény ecetsavat és maró lúgot fogyasztanak, ami súlyos következményekkel jár a táplálék áthaladásának akadályozása formájában. A háztartási savak és lúgok okozta égési sérülések elkerülése érdekében ezeket a gyermek számára hozzáférhetetlenné kell tenni, és a megfelelő helyen kell tárolni.
A garat idegen testei. A garatban lévő idegen test gyakran halcsont, gyermekeknél idegen test lehet a játék bármely apró része, amelyet a gyerekek szívesen rejtenek a szájukba. A halcsontok vagy kis húscsontok beágyazhatók a palatinus mandulák alsó pólusaiba, az elülső és hátsó ívekbe, a nyelv gyökerébe, különösen a valleculae területére és a piriform fossae-ba.
Akut idegentest esetén nyeléskor szúró fájdalom jelentkezik. Veszélyes a garatban lévő jelentős idegen test, ha a garat gégerészében helyezkedik el, és megnehezíti a légzést. A garat gége részében lévő idegen testeket szakemberek távolítják el, eltávolítás után az idegen test érzése fájdalom és kellemetlen érzés formájában marad, amelyek fokozatosan eltűnnek.
Pangó víztestekből származó víz ivásakor a piócák a torkon bejutva a nyálkahártyára tapadnak és köhögési rohamot okoznak, vér jelenik meg a szájban, a beszéd megnehezül. A gyerekek általában félnek, és gyakran titkolják a történteket. Távolítsa el a piócákat sóoldattal történő gargalizálással.
A palatinus mandulák hipertrófiája ez a limfadenoid szövet növekedése, amely immunszövet, és gyakrabban nő gyermekkorban, amikor a gyermek szervezete alkalmazkodik a külső környezethez, ismételt gyulladásos betegségek után. A palatinus mandulák hipertrófiája a lymphadenoid szövet általános veleszületett növekedésének megnyilvánulásaként fordulhat elő. Ezért a palatinus mandulák hipertrófiája gyakran társul a nasopharyngealis mandula hipertrófiájával, miközben a megnagyobbodott palatinus mandulák érintkeznek egymással, megzavarva a légzést, a nyelést és a beszédet.
A hipertrófia mértékének meghatározására szokásos iránymutatás a mandula elülső, palatoglossalis ívén keresztül húzott függőleges vonal és a lágy szájpadláson keresztül húzott vízszintes vonal. A köztük lévő távolság három részre oszlik. 1. fokú hypertrophia, amikor a palatinus mandulák ebből a távolságból 1 3-mal megnövekednek, 2. fokú hypertrophia, amikor a mandulák 2 3 helyet foglalnak el, 3. fokú hypertrophia, amikor a mandulák elérik az uvulát és érintkeznek egymással. Rizs. 79. A palatinus mandulák hipertrófiája.
A palatinus mandulák 3. fokozatú hipertrófiája esetén, amikor légzési problémák lépnek fel, különösen éjszaka, valamint nyelési és beszédproblémák, akkor sebészeti kezelést kell alkalmazni. A műtétet a palatinus ívek szélein túlnyúló mandulák részleges eltávolításával végezzük. A palatinus mandulák részleges eltávolításával lehetséges a mandulák réseinek deformációja, vízelvezető funkciójuk megzavarása és gyulladás előfordulása a posztoperatív időszakban. Mivel a palatinus mandulák az immunrendszer szervei, eltávolításukat speciális körülmények határozzák meg.
Angina lefordítva préselés, megfojtás - a mandulák fertőző betegsége, amely széles körben elterjedt a gyermekek körében. A torokfájást ritkán kíséri fulladás, ezért a torokfájás mellett a kifejezést használják akut mandulagyulladás. Az akut mandulagyulladások közül a hurutos, follikuláris és lacunáris mandulagyulladást különböztetjük meg.
hurutos torokfájás a mandulák felületes károsodása jellemzi, amely a mandulák nyálkahártyájának kipirosodásával és duzzanatával, kis mennyiségű nyálkahártya, gennyes lepedékkel nyilvánul meg. A nyelési fájdalom formájában jelentkező helyi változásokat általános gyengeség, fejfájás és néha ízületi fájdalom kíséri. Gyakori a hidegrázás és a hőmérséklet enyhe emelkedése. A hurutos mandulagyulladás egy-két napig tart, és gyakran follikuláris mandulagyulladássá vagy lacunáris mandulagyulladássá fejlődik. A hurutos mandulagyulladást a mandulák kivörösödése és duzzanata jellemzi, és különbözik a felső légúti huruttól, amelyben a garat mindhárom részének nyálkahártyája begyullad.
80. ábra. hurutos torokfájás.
Follikuláris mandulagyulladás a mandulák szövetének, nevezetesen a tüszőnek túlnyomó károsodása jellemzi. A kipirosodott és duzzadt mandulákon számos, szemcseméretű, sárga, gennyes tüsző található. Ezt követően a pustulák megnagyobbodnak és kinyílnak. A hurutos mandulagyulladáshoz képest a tüszős mandulagyulladás súlyosabb, és magas lázzal, általános gyengeséggel, fejfájással, szív-, torok-, izom- és ízületi fájdalommal jár. Megnagyobbodnak a nyaki nyirokmirigyek, megnő a leukociták száma a vérben, gyakran lép fel vesekárosodás, aminek következtében a vizelet szűrése megzavarodik, fehérje és vér található benne.
Rizs. 81. Follikuláris mandulagyulladás.
Lacunar mandulagyulladás fehéres plakkok megjelenése jellemzi a mandulák kivörösödött és duzzadt felületén, a lacunákban, amelyek a mandulákban elágazó csatornák nyílásai. A plakkok összeolvadhatnak és lefedik a mandulák felületének nagy részét, de nem terjednek túl a mandulákon, és könnyen eltávolíthatók, ami különbözik a diftériától. Van egy szabály, amely szerint a mandulákon lévő lepedékről mindenképpen steril szondában kell kenetet venni, és a kenetet mikrobiológiai laboratóriumba küldeni, ahol tenyésztést végeznek a diftéria kórokozójának azonosítására. Egy ilyen megelőző intézkedés segít azonosítani a diftéria betegséget és megakadályozni annak terjedését.
82. ábra. Lacunar mandulagyulladás.
A hurutos, follikuláris és lacunáris mandulagyulladásban szenvedő betegeket kezelik otthon. A betegség első napjaiban jobb az ágynyugalom betartása, csak a betegség súlyos esetekben kerülnek kórházba a fertőző betegségek osztályán. Otthon el kell szigetelni a beteget a többi családtagtól, külön edényt és törölközőt biztosítva a betegnek. Az óvodában, táborban, bentlakásos iskolában járó beteg gyermekeket el kell különíteni a csoporttól, és védőnő felügyelete mellett külön helyiségbe kell helyezni. A beteg ápolása után alaposan mosson kezet szappannal, mivel a torokgyulladással járó fertőzés rendkívül agresszív.
Célszerű sok inni, felmelegített gyümölcsleveket, kompótokat, citromos teát, ásványvizet adni a betegnek, hogy eltávolítsák a mérgezést a szervezetből. A beteg étrendjének könnyen emészthetőnek, tej-zöldségnek, vitaminokban gazdagnak kell lennie. Hulladékos torokfájás esetén bőrpuhító szerekkel, például zsályával vagy kamilla forrázattal történő öblítés javasolt. Follikuláris és lacunáris torokfájás esetén gargarizáljon meleg szódabikarbóna, bórsav, furatsilin, hidrogén-peroxid oldatokkal. Az öblítést naponta 3-4 alkalommal, étkezés után végezzük, ne öblítsük túl erőteljesen, hogy ne sértsük meg a gyulladt mandulákat, ne kenjük be a mandulákat, hogy a fertőzés ne hatoljon mélyebbre. Ha az angina lefolyása kedvező, a tevékenység korlátozásának időtartama átlagosan 10-12 nap, de a következő hónapban fül-orr-gégész konzultációra van szükség a gyermek diszpanziós megfigyelésének szükségességéről.
Kezelés penicillin antibiotikumokkal végezzük, amelyek aktívan elnyomják és elpusztítják a torokfájás kórokozóit. Ha az antibiotikumra ellenjavallatok vannak, a dioxidin aeroszolt felváltva a jobb és a bal mandulákra írják fel naponta 4 alkalommal 5-7 napig, a faringosept szoptatós tablettát 3-5 tabletta naponta. Vigyen fel meleget száraz pamut-géz kötés vagy meleg borogatás formájában a nyak területére.
A palatinus mandulák gyulladásával együtt a garatgyűrű többi mandulája is hevenyen begyullad. Ezek a nasopharyngealis mandula, a nyelvgyöker mandulája, a garat és a gége oldalfalának lymphadenoid szövete, valamint az orrgarat hallócsövek nyílása körüli lymphadenoid szövet bordái.
Mert a nasopharyngealis mandula akut gyulladása (adenoiditis), melyet az orr mélyére sugárzó torokfájás és nehéz orrlégzés jellemez. A testhőmérséklet emelkedik, nyákos, gennyes váladék jelenhet meg, amely a garat hátsó falán folyik le. A nasopharyngealis mandula gyulladását a mandulaszövet hipertrófiája kíséri, különösen 3-9 éves korban. 10-12 éves korig a mandulaszövet jelentősen csökken.
A nasopharyngealis mandula hipertrófiája zavart okozhat az arcváz növekedésében, különösen a felső vagy alsó állkapocsban, a kemény szájpadlás magasra és keskenyre emelkedik, a folyamatosan félig nyitott száj miatt „adenoid” arckifejezés alakul ki a gyermeknél. Nehéz az orrlégzés, köhögés, horkolás, a megnagyobbodott adenoidok halláskárosodáshoz vezetnek, zárt orrhang (nazalitás) jelentkezik, a beszédhangok artikulációja károsodik, ágybavizelés lehetséges, a gyermek gyakran megfázásban szenved.
Az adenoid kinövéseket megkülönböztetik a nasopharynx daganatától (angiofibrómától), amely a középfül gyulladását is okozhatja, de a daganatot gyakran visszatérő, jelentős orrvérzés jellemzi.
Az adenoid vegetációk kezelése nemcsak növekedésük mértékétől, hanem megnyilvánulásuktól is függ. A kisméretű adenoid vegetációkat konzervatív módon kezeljük, de ha a kis adenoidok hallóvezeték-elzáródást, gyakori középfülgyulladást és halláscsökkenést okoznak, akkor az adenoidok műtéti eltávolítása (adenotómia) indokolt.
Az adenoidok műtéti eltávolításának indikációja a mandulaszövet jelentős növekedése és az orrlégzés állandó nehézsége. 83. ábra. Az adenoidok eltávolítása. Egyes esetekben a nasopharynx szélein lévő adenoid szövet maradványai megnőhetnek a műtét után, és a gyermeknek ismételt műtétre lehet szüksége.
Gyermekeknél lágy szájpadhasadással Az adenoidokat nem szabad eltávolítani, mert ez rontja a velopharyngealis elégtelenséget. Az adenotómia után a gyermeknek 2-3 napig otthon kell maradnia, az étel és az ital nem lehet forró, hogy elkerülje a vérzést.
Gyermekeknél a műtét után nem mindig áll helyre az orrlégzés, ezért speciális rehabilitációs kezelésre van szükség. A légzést javító gimnasztika a törzs oldalra, előre és hátra hajlítása formájában látható.
Az orrlégzést javító gyakorlatok, amikor a gyermek álló helyzetben bezárja az orr jobb felét, és a bal orrfelével lassan be- és kifújja a levegőt, majd fordítva.
Gargarizálással erősíthetjük a légzőizmokat. Ehhez vegyünk egy pohár meleg vizet az öblítéshez, és minden öblítésnél először az „a-a-a” hangot ejtik ki, majd az „o-o-o” hangot, és így tovább, amíg a víz el nem fogy a pohárból.
A műtét után 1-2 hónappal a tengeren való tartózkodás előnyös. A kontrasztos arclemosók akkor hasznosak, ha először forró vízzel (38 0 - 40 0), majd hűtéssel (szobahőmérséklet, 25 0) kell lemosni. Az általános megkeményedéshez hozzátartozik a szobahőmérsékletű víz és gyümölcslevek fokozatos megszokása, amikor fokozatosan, 5-7 naponta csökkentik a víz vagy gyümölcslé hőmérsékletét, és egyénileg optimálissá teszik.
A nasopharynxben 10-18 éves fiúknál egy fiatalkori daganat található. angiofibroma, mert 20 év után leáll és sorvad. A daganat az embriogenezis során a nasopharynxben abnormálisan elvált mesenchyma maradványok eredménye, és nagyszámú eret tartalmaz. Ezért a károsodott orrlégzés és az arc adenoidos megjelenése mellett a betegeket időszakos, masszív orrvérzés jellemzi.
Mert nyelvi mandula gyulladása, amely a nyelvgyökénél helyezkedik el, a nyelv kifelé mozdulásakor a fájdalom jellemző, nyeléskor pedig a nyelvmandula gyulladása átterjedhet a nyelv kötő- és izomszövetére. Idegen testek megakadhatnak a nyelvmandulában.
Torokgyulladás Ez a garat oldalsó bordáinak lymphadenoid szövetének akut gyulladásaÉs a garat nyálkahártyája. Gyermekeknél a pharyngitis ritkán elsődleges, izolált, gyakrabban a pharyngitis az orrüreg nyálkahártyájából a rhinitis vagy adenoiditis gyulladásos folyamatának terjedésének eredménye.
A pharyngitist szárazság, égő érzés, idegentest-érzés, száraz köhögés, enyhe nyelési fájdalom, enyhe hőmérséklet-emelkedés, duzzanat és bőrpír jellemzi a garat hátsó falán az oldalsó gerincek területén. Nagyobb gyermekeknek lúgos öblítés és inhalálás javasolt, fiatalabb gyermekek számára az öntözés. Kíméletes étrendre van szükség, kivéve a savanyú és irritáló ételeket. A Pharyngosept tabletták, amelyek neve megegyezik a garat latin nevével, segítenek.
A lymphadenoid szövet akut gyulladása, amely a gége bejáratánál találhatóés kamráiban (gége torokfájás) nagyon éles nyelési fájdalom, az epiglottis, az arytenoid porcok duzzanata, a hangredők duzzanata és a hanghártya szűkülete, ami fulladást okoz, és tapintásra a gége fájdalma kíséri. . A betegség megnyilvánulásaiban veszélyes, és a fulladásveszély miatt kórházi kezelést vagy állandó megfigyelést igényel.
Krónikus mandulagyulladás Ez egy általános fertőző-allergiás betegség, amely a mandulák lokális, tartós krónikus, visszatérő gyulladásával jár. Gyermekkorban a betegség előfordulása 12% - akár 15%. A gyulladás oka lehet a saját kórokozó mikrobák, amelyek a mandulák felszínén nagyon sok található, így a krónikus mandulagyulladás autofertőzés, vagy saját fertőzés.
A krónikus mandulagyulladás kialakulásában számos tényező játszik szerepet, de gyakrabban fordul elő a betegség ismételt torokfájás után. Az évente egyszer fellépő torokfájás gyakorinak számít. Torokfájás után a palatinus mandulák nem mindig állnak helyre teljesen, a mandulák felszínén lévő rések bezáródhatnak, a mandulából való kiáramlás megszakad, mélyén gyulladásos folyamat alakul ki.
A krónikus mandulagyulladás előfordulhat torokfájás nélkül is, amikor a mandulák gyulladásos folyamata a szervezet általános ellenállásának csökkenésével jár.
A krónikus mandulagyulladás egyik jellegzetes lokális jellemzője a mandulák ívei és a mandulák szövetei közötti összenövések. A mandulák mérete nem számít, azonban a megnagyobbodott mandula gyakrabban van kitéve gyulladásnak az ívek általi állandó összenyomás következtében. A kellemetlen szagú gennyes tartalom jelenléte a mandulákban megerősítheti a krónikus mandulagyulladás lefolyását.
A krónikus mandulagyulladás másik tünete a fájdalmas és megnagyobbodott nyirokcsomók az alsó állkapocs szögében. A gyakori tünetek közé tartozik az esti enyhe hőmérséklet-emelkedés, valamint az időszakos szív- és ízületi fájdalom. A krónikus mandulagyulladás jellegzetes vonása a vele járó betegségek egyidejű jelenléte, mint például a reuma, nephritis, polyarthritis és endocarditis. 84. ábra. A krónikus mandulagyulladás helyi jelei.
Krónikus mandulagyulladás kezelése Lehet konzervatív, ami a mandulákra gyakorolt lokális hatásban és a szervezet általános erősítő hatásában fejeződik ki.
Helyi kezelési módszer a mandula lyukak mosása egy speciális fecskendővel, amely segít eltávolítani vagy elpusztítani a kórokozókat a mandulákban, és jótékony hatással van a mandula szövetére. Lehetőség van a nyálkahártya fertőtlenítő oldatokkal történő öblítésére, néha antibiotikumokat és hormonokat fecskendeznek be a mandulaszövetbe. Ultraibolya besugárzást alkalmaznak a nyirokcsomók területére, vagy közvetlenül a mandulákra egy speciális csövön keresztül. Az UHF-terápia és a lézerterápia a submandibularis területet érinti, a kis erek tágulását és a gyulladás helyére való véráramlást okozva.
Ultrahangos aeroszolok segítségével olyan gyógyszereket raknak le a mandulák nyálkahártyájára, mint a dioxidin oldat, a humizol és a lizozim. A terápiás iszapot a submandibularis területen alkalmazzák. A fizioterápiás eljárások ellenjavallata a szív dekompenzációja, a terhesség és a rák.
A szervezet általános ellenállásának növelése érdekében a „C”, „B”, „E”, „K” csoportok vitaminjait, biostimulánsait (apilak, aloe) használják.
A mandulák teljes eltávolításának javallata a konzervatív kezelés hatásának hiánya, amikor a mandulák fertőzésforrást jelentenek, és a kapcsolódó betegségek, például a reuma és a nephritis súlyosbodásához vezetnek. A krónikus mandulagyulladás sebészeti kezelése a mandulák teljes eltávolításából áll a szomszédos kapszulával együtt.
A krónikus gyulladásnak kitett mandulák eltávolítása jótékony hatással van az orrmelléküregekre, és megakadályozza a szívhibák kialakulását.
A krónikus mandulagyulladás megelőzése érdekében szükséges a test keményítése, általános erősítő kezelés, valamint a fogak állapotának figyelemmel kísérése, megelőzve a fogszuvasodást. A gyermekintézményekben a szakember által végzett időszakos vizsgálatok a krónikus mandulagyulladás korai diagnosztizálására és a betegség gondos kezelésére irányulnak.
A lágy szájpadlás neuromuszkuláris rendellenességei központi és perifériásként különböztetik meg. A lágy szájpadlás központi diszfunkciója akkor fordulnak elő, amikor a leszálló idegpályák sérülnek, amelyek az agy homloklebenyeinek elülső központi gyriusának hátsó alsó részében lévő motoros idegsejtekből indulnak ki. Az idegvezető rostok a magpiramis traktus részeként áthaladnak a belső tok térdén, az agykocsány alapján. A hídon, közvetlenül a magok előtt, a rostok az agytörzs ellenkező oldalára, az YII arcideg, a IX glossopharyngealis ideg és az X vagus agyideg motoros magjaiba jutnak. Az agy mindkét féltekéjéből származó vezető idegpályák nagyon tömören közelítenek a motoros magokhoz.
A magok feletti utak károsodása az embriogenezis megsértése, a szülés során az agyba történő korai vérzések, az agy egyik féltekén elhelyezkedő daganat vagy vérzés által okozott kompressziós szindróma következtében alakul ki. Figyelembe véve a sejtmagok kompakt elhelyezkedését és a hozzájuk közeledő kérgi-nukleáris pályákat, az agyi hídon kétoldali elváltozás lehetséges.
Az agy egyik féltekéjének központi pályáinak károsodása a kétoldali kérgi beidegzés következtében nem okoz károsodást a lágyszájpad mobilitásában.
A lágy szájpadlás központi elváltozásai A lágyszájpad mobilitásának kétoldali korlátozottsága jellemzi, amely kezdeti szakaszban vizuálisan nehezen észlelhető, és a beszéd világos, orrhangjából ismerhető fel. A garatreflex normális, sőt fokozott is lehet, a lágyszájpad mozgékonysága szondával megérintve megmarad, de a fonáció során nincs feszültség a lágyszájpadban, a hang orr árnyalatú. A lágyszájpad izomzatának centrális elváltozásaira gyakrabban jellemzőek az elváltozás enyhe formái.
A lágy szájpadlás izmainak perifériás elváltozásai ugyanúgy hívják bulbáris bénulás, mivel a folyamat a hagymával való szerkezeti hasonlósága miatt a velőmagban fejlődik ki, melynek régi neve bulbaragy. Bulbáris bénulás esetén a lágyszájpad izmainak parézise vagy bénulása, vagy a lágyszájpad izmainak nukleáris radikuláris károsodása következik be, mivel a bénulást a IX glossopharyngealis és X vagus motoros magjainak és gyökereinek elsődleges károsodása okozza. idegek a medulla oblongata-ban. Az ilyen elváltozások a medulla oblongata egyik felének daganatainál vagy a koponyaalap daganatainál fordulnak elő. Az elváltozások a garat és a gége izmainak egyoldalú elváltozásaiban nyilvánulnak meg.
Nyugalmi állapotban a lágyszájpad az érintett oldalon lóg, a hátsó ív lejjebb van, mint az egészséges, a fonáció során a hátsó ív mozgásában lemarad az egészséges oldalhoz képest, a lágy szájpad középvonala enyhén húzódik a szájpad felé. egészséges oldala. Vagyis az érintett oldali lágyszájpad izmai nem feszülnek meg a fonáció során, és a szonda irritációja esetén sem feszülnek meg, a garatreflex nem vált ki. A nyelés károsodik, evéskor köhögés jelentkezik, a légutakba kerülő táplálék miatt az orron keresztül folyékony étel folyik ki, a hang tompa lesz.
A lágyszájpad működési zavarai lehetnek funkcionális jelleg, és néha a palatinus mandulák eltávolítása után fordulnak elő, amikor a gyermek orrhangját fejleszti. A lágyszájpad izomzatának feszülése ebben az esetben a mechanikai manipuláció következtében fellépő izomszövet duzzanata és gyulladása miatt megszakad. A lágy szájpad izmainak elégtelen feszültsége azt a tényt okozza, hogy beszéd közben levegő áramlik az orrba, lerövidül a fonációs kilégzés, a légzés gyakorivá és felületessé válik, a szájüregben a nyomás csökken. Ennek eredményeként a beszéd tisztasága romlik, különösen a mássalhangzó fonémák tisztasága, az ilyen gyerekeknek speciális logopédiai órákra van szükségük.
 Ki az a Wallis Simpson?
Ki az a Wallis Simpson? Milánói Divathét: hogyan szerveződik minden (és meg van-e szervezve?
Milánói Divathét: hogyan szerveződik minden (és meg van-e szervezve? Sürgősségi ellátás preeclampsia és szövődményei miatt (eclampsia, HELLP szindróma)
Sürgősségi ellátás preeclampsia és szövődményei miatt (eclampsia, HELLP szindróma)