Limfni faringealni prsten tvore krajnici. Pirogov-Waldeyerov faringealni limfoidni prsten
Limfoepitelni prsten krajnika predstavlja prvu liniju obrane organizma od unošenja patogenih mikroorganizama. Tu dolazi do odgode i neutralizacije opasnih agenasa. Važna je komponenta ljudskog limfnog i imunološkog sustava.
Struktura faringealnog prstena
To su nakupine limfnog tkiva koje je prožeto stromom vezivnog tkiva. Limfni faringealni prsten sastoji se od 6 krajnika:
- Parni palatin i tubal.
- Jedan faringealni i lingvalni.
Palatinske tonzile nalaze se na stranama bazalnog dijela jezika u dubini orofarinksa. Obično nisu vidljivi tijekom uobičajenog vizualnog pregleda. Samo ako su nepčane tonzile upaljene i povećane moći ćemo ih vidjeti isplazivši jezik.
Tubalne tonzile nalaze se duboko u grebenima koji okružuju otvore slušne (Eustahijeve) tube. Ove cijevi povezuju šupljinu unutarnjeg uha i ždrijela, što omogućuje izjednačavanje tlaka (tijekom holtanije).
Lokalizacija faringealnog tonzila je mjesto prijelaza stražnjeg zida ždrijela u gornji. Kod djece ima predispoziciju za hiperplaziju (pretjerani rast). To otežava disanje na nos, a dijete ima stalan izraz lica otvorenih usta i hrkanje. Ovo stanje se naziva adenoidi.
Jezični krajnik nalazi se u debljini sluznice koja prekriva korijen jezika.
Prilikom pregleda tkiva prstena pod mikroskopom, možete primijetiti nakupine imunoloških stanica - limfocita. U središtu nodula koje stvaraju nalazi se zona razmnožavanja, bliže periferiji nalaze se zrelije stanice.
Sluznica tonzila prekrivena je slojevitim epitelom koji nije sklon keratinizaciji. Formira brojne invaginacije (kripte) duboko u parenhim tonzila. To stvara dodatno područje za kontakt s patogenim materijalom.
Kod ljudi ove formacije dostižu svoj vrhunac razvoja u dobi od 5-6 godina. U ovom trenutku počinju se aktivno izlučivati mukozni imunoglobulini koji imaju antibakterijska i antivirusna svojstva.
Kada dijete dođe u adolescenciju, intenzitet rada krajnika se smanjuje. To se događa zbog stjecanja aktivnog oblika imuniteta na mnoge bolesti. Postoji proces obrnutog razvoja tonzila, što je fiziološka norma.
Imunološka funkcija
Kada mikrobi uđu u naše gornje dišne putove, prva prepreka za njih je sluznica na čijoj se površini nalazi sekretorni IgA, a u njezinoj debljini imunološke stanice. Krajnici postaju središte reprodukcije tih stanica. Dakle, Pirogov prsten osigurava lokalne imunološke reakcije za nazofarinks i orofarinks.
Ovdje se odvijaju procesi osiguravanja stanične i humoralne imunosti. T-limfociti sudjeluju u staničnim reakcijama. Oni otkrivaju stanice sa "stranim" receptorima i fagocitiraju ih (apsorbiraju). Međutim, takav sustav nije učinkovit za sve mikroorganizme. Složeniji mehanizam - humoralni - uključuje sudjelovanje B limfocita i proizvodnju specifičnih protutijela protiv patogena.
Do 3-4 godine života u parenhimu komponenti Pirogov-Waldeyerovog limfoepitelijalnog prstena prevladavaju T-stanice, a u školskoj dobi prevladavaju B-stanice.
Zbog takvih poremećaja u omjeru populacija limfocita dolazi do narušavanja njihove sposobnosti lučenja imunoglobulina. To pak dovodi do učestale pojave zaraznih bolesti i sklonosti krajnika upalama i hiperplaziji – povećanju.
Obrazac imunološkog odgovora je sljedeći:
- Hvatanje patogenog mikroorganizma retikularnim epitelnim stanicama.
- Njegovu apsorpciju od strane stanica koje predstavljaju antigen (one razbijaju antigen na čestice i prikazuju ih na svojoj površini). To omogućuje "upoznavanje" drugih imunoloških stanica s informacijama o "neprijatelju".
- Proliferacija i diferencijacija B limfocita ovisna o antigenu.
- Transformacija nekih B-limfocita u plazmocite - stanice koje sintetiziraju protutijela protiv prezentiranog antigena.
- Drugi dio B limfocita pretvara se u memorijske B limfocite. Sadrže informacije o antigenu i cirkuliraju u krvi dugo vremena (godinama), dajući sekundarni imunološki odgovor kada antigen ponovno uđe u tijelo.
Stanice mononuklearnog fagocitnog sustava – makrofagi – sudjeluju u procesu inaktivacije opasnih mikroorganizama. Oni apsorbiraju strane čestice i mrtve stanice. Makrofagi također sintetiziraju komponente nespecifičnog imunološkog sustava: interferon, krvni komplement, hidrolitičke enzime itd.
Važna komponenta složene imunološke obrane je sluz koja prekriva sluznicu nosa, usta i ždrijela.
Sadrži polisaharide koji mogu blokirati receptore na površini mikroorganizama. Kada se to dogodi, oni gube svoju sposobnost prianjanja (ako mikrob ne prianja uz epitel, tada se njegova patogenost neće ostvariti). Sluz i slina također sadrže lizozim, enzim koji razgrađuje stanične stijenke bakterija, čineći ih ranjivima.
Druge značajke

U tkivima limfoidnog prstena ždrijela također se ostvaruje funkcija hematopoeze, odnosno limfopoeze. Krajnici imaju gustu mrežu kapilara, kao i izvodne limfne kanale koji ih povezuju s općim limfnim sustavom. Nakon što se formiraju, diferencirani limfociti (oni koji nose informaciju o antigenu) migriraju u obližnje limfne čvorove, a potom u krvotok i središnje organe limfnog sustava – timus i slezenu.
Limfociti su sposobni izaći u lumen ždrijela na površinu sluznice, gdje mogu pružiti zaštitu tijelu.
Pirogov prsten je usko povezan s drugim tjelesnim sustavima. Ta se veza ostvaruje preko pleksusa autonomnog živčanog sustava. Na primjer, kod dugotrajnog tonzilitisa (upala krajnika) postoji rizik od razvoja zatajenja srca. Osim toga, gnojni proces u kriptama tonzila je izvor infekcije. Krajnici koji se ne mogu nositi sa svojim funkcijama preporuča se kirurški ukloniti ili podvrgnuti kriodestrukciji - metodi liječenja tekućim dušikom.
Dokazana je veza između limfoepitelnog prstena i endokrinog sustava. Uz prekomjerno aktivnu proizvodnju nadbubrežnih hormona (glukokortikoidi, mineralokortikoidi), opaža se hipertrofija tonzila. I obrnuto, kada se razina tih hormona u krvi smanji, krajnici atrofiraju – smanjuju se. Ta je veza obrnuta: tijekom grlobolje potiče se sinteza glukokortikoida (hormona stresa) koji pomažu u mobilizaciji obrambenih snaga organizma.
Pirogov-Waldeyerov limfoidni prsten velika je nakupina limfoidnog tkiva u sluznici ždrijela, korijena jezika i nosnog ždrijela. Predstavljaju ga krajnici: Ø Jezični (neparni) Ø Ždrijelni (neparni) Ø Tubarni (na pari) Ø Palatinski (na pari)

 Funkcije limfoidnog prstena Ø Limfopoeza Ø Stvaranje imuniteta: - Lokalna - Sistemska Ø Enzimska funkcija
Funkcije limfoidnog prstena Ø Limfopoeza Ø Stvaranje imuniteta: - Lokalna - Sistemska Ø Enzimska funkcija
 Jezična tonzila (neparna) Ø Leži u lamini propriji sluznice korijena jezika Ø Sluznica iznad tonzile tvori udubljenja kripte, čije stijenke izgrađuje višeslojni pločasti ne-keratinizirajući epitel infiltriran limfocitima. Ø Najveću veličinu doseže kod djece i adolescenata.
Jezična tonzila (neparna) Ø Leži u lamini propriji sluznice korijena jezika Ø Sluznica iznad tonzile tvori udubljenja kripte, čije stijenke izgrađuje višeslojni pločasti ne-keratinizirajući epitel infiltriran limfocitima. Ø Najveću veličinu doseže kod djece i adolescenata.
 Ždrijelni krajnik (neparni) Ø Nalazi se u području forniksa i dijelom stražnje stijenke ždrijela između ždrijelnih otvora desne i lijeve slušne cijevi. Ø Na tom mjestu nalazi se 4-6 poprečno i koso orijentiranih nabora sluznice unutar kojih se nalazi limfoidno tkivo ždrijelne tonzile. Ø Najveću veličinu doseže u dobi od 8-20 godina, nakon 30 godina veličina mu se postupno smanjuje.
Ždrijelni krajnik (neparni) Ø Nalazi se u području forniksa i dijelom stražnje stijenke ždrijela između ždrijelnih otvora desne i lijeve slušne cijevi. Ø Na tom mjestu nalazi se 4-6 poprečno i koso orijentiranih nabora sluznice unutar kojih se nalazi limfoidno tkivo ždrijelne tonzile. Ø Najveću veličinu doseže u dobi od 8-20 godina, nakon 30 godina veličina mu se postupno smanjuje.
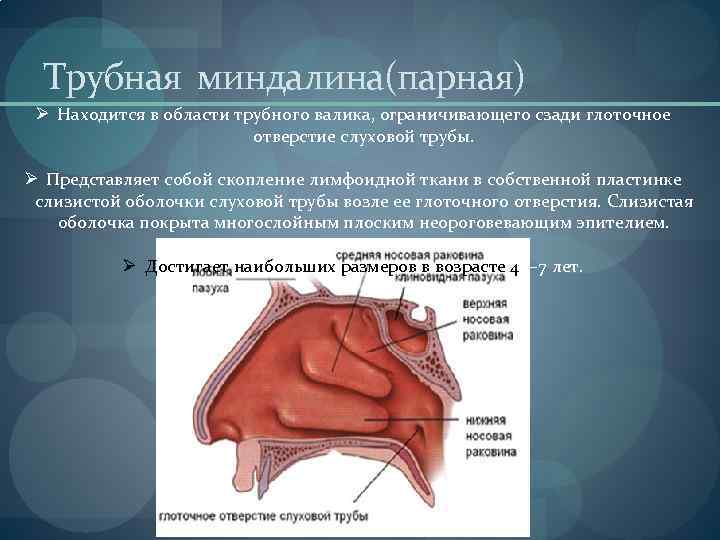 Tubarni krajnik (upareni) Ø Nalazi se u području tubarnog grebena, koji straga ograničava faringealni otvor slušne cijevi. Ø To je nakupina limfoidnog tkiva u lamini propriji sluznice slušne cijevi u blizini njezina faringealnog otvora. Sluznica je prekrivena slojevitim skvamoznim nekeratinizirajućim epitelom. Ø Najveću veličinu doseže u dobi od 4-7 godina.
Tubarni krajnik (upareni) Ø Nalazi se u području tubarnog grebena, koji straga ograničava faringealni otvor slušne cijevi. Ø To je nakupina limfoidnog tkiva u lamini propriji sluznice slušne cijevi u blizini njezina faringealnog otvora. Sluznica je prekrivena slojevitim skvamoznim nekeratinizirajućim epitelom. Ø Najveću veličinu doseže u dobi od 4-7 godina.
 Palatinska tonzila (uparena) Ø Nalazi se u fosi tonzile, koja je udubljenje između palatoglossalnog i palatofaringealnog luka. Ø Na medijalnoj slobodnoj površini krajnika vidljivo je do 20 tonzilnih otvora istoimenih kripti, koje su udubljenja sluznice. Sluznica je prekrivena slojevitim skvamoznim ne-keratinizirajućim epitelom, koji je infiltriran limfocitima. Ø Dostižu svoju najveću veličinu do dobi od 13 godina i održavaju tu veličinu do približno 30. godine.
Palatinska tonzila (uparena) Ø Nalazi se u fosi tonzile, koja je udubljenje između palatoglossalnog i palatofaringealnog luka. Ø Na medijalnoj slobodnoj površini krajnika vidljivo je do 20 tonzilnih otvora istoimenih kripti, koje su udubljenja sluznice. Sluznica je prekrivena slojevitim skvamoznim ne-keratinizirajućim epitelom, koji je infiltriran limfocitima. Ø Dostižu svoju najveću veličinu do dobi od 13 godina i održavaju tu veličinu do približno 30. godine.
 Kronični tonzilitis ØB Kronična upala zahvaća patološki proces nepčanih tonzila. živčanog aparata tonzila, koji služi kao uzrok poremećaja receptora Uzrokovani streptokokom skupine A, stafilokokom, adenovirusima ili funkcijom tonzila i neurofungima. njihova refleksna povezanost s nekim unutarnjim organima, posebice s Ø Klinika: neugodan miris aparata, srca. Promjene u živčanom sustavu u ustima, bol ili trnci, ponekad zahvaćeni trofizam limfnog tkiva, suhoća ili prisutnost stranog tijela pogoršavaju one uzrokovane kroničnom grloboljom. Mogući recidivi tonzilitisa, upale funkcionalnog paratonzilitisa, paratonzilarnih poremećaja i strukturnih abnormalnosti apscesa, kao i raznih tonzila, čime se produbljuju patološke reakcije od kršenja njihove funkcije barijere u udaljenim organima. doprinosi razvoju dekompenzacije.
Kronični tonzilitis ØB Kronična upala zahvaća patološki proces nepčanih tonzila. živčanog aparata tonzila, koji služi kao uzrok poremećaja receptora Uzrokovani streptokokom skupine A, stafilokokom, adenovirusima ili funkcijom tonzila i neurofungima. njihova refleksna povezanost s nekim unutarnjim organima, posebice s Ø Klinika: neugodan miris aparata, srca. Promjene u živčanom sustavu u ustima, bol ili trnci, ponekad zahvaćeni trofizam limfnog tkiva, suhoća ili prisutnost stranog tijela pogoršavaju one uzrokovane kroničnom grloboljom. Mogući recidivi tonzilitisa, upale funkcionalnog paratonzilitisa, paratonzilarnih poremećaja i strukturnih abnormalnosti apscesa, kao i raznih tonzila, čime se produbljuju patološke reakcije od kršenja njihove funkcije barijere u udaljenim organima. doprinosi razvoju dekompenzacije.
 Adenoidi Ø Povećanje faringealne tonzile, uzrokovano hiperplazijom njenog limfoidnog tkiva. Ø Njihov razvoj potiču bolesti koje uzrokuju upalu sluznice nosne šupljine i krajnika. Postoje tri stupnja povećanja faringealne tonzile.
Adenoidi Ø Povećanje faringealne tonzile, uzrokovano hiperplazijom njenog limfoidnog tkiva. Ø Njihov razvoj potiču bolesti koje uzrokuju upalu sluznice nosne šupljine i krajnika. Postoje tri stupnja povećanja faringealne tonzile.
 1. Poteškoće u nosnom disanju i iscjedak iz nosa. Djeca spavaju otvorenih usta, hrču; Kao rezultat toga, spavanje je poremećeno. Posljedica je letargija, apatija, slabljenje pamćenja, a školski uspjeh se smanjuje. Sluh se smanjuje i glas se mijenja. 2. Usta su stalno otvorena, nazolabijalne bore su zaglađene, što licu daje takozvani adenoidni izraz. Laringospazam. Javljaju se deformacije lubanje lica i prsnog koša, otežano disanje i kašalj, a zbog smanjene oksigenacije krvi dolazi do anemije.
1. Poteškoće u nosnom disanju i iscjedak iz nosa. Djeca spavaju otvorenih usta, hrču; Kao rezultat toga, spavanje je poremećeno. Posljedica je letargija, apatija, slabljenje pamćenja, a školski uspjeh se smanjuje. Sluh se smanjuje i glas se mijenja. 2. Usta su stalno otvorena, nazolabijalne bore su zaglađene, što licu daje takozvani adenoidni izraz. Laringospazam. Javljaju se deformacije lubanje lica i prsnog koša, otežano disanje i kašalj, a zbog smanjene oksigenacije krvi dolazi do anemije.

Nazofarinks (nazofarinks ili epifarinks) obavlja respiratornu funkciju, njegovi zidovi se ne srušavaju i nepomični su. Na vrhu je svod nazofarinksa fiksiran na bazu lubanje, graniči s bazom okcipitalne kosti i prednjim donjim dijelom klinaste kosti, straga - s C, i C, i ispred postoje dvije hoane, na bočnim zidovima na razini stražnjih krajeva donjih nosnih školjki nalaze se ljevkasti faringealni otvori slušnih cijevi. Iznad i iza ovih otvora ograničeni su cjevastim grebenima koje čine stršeće hrskavične stijenke slušnih cijevi. Od stražnjeg ruba tubarnog grebena prema dolje ide nabor sluznice u kojem se nalazi mišićni snop (m.salpingopharyngeus) iz gornjeg mišića koji komprimira ždrijelo, a koji sudjeluje u peristaltici slušne cijevi. Straga od ovog nabora i ušća slušne cijevi, na svakoj bočnoj stijenci nazofarinksa nalazi se udubljenje - faringealni džep ili Rosenmüllerova fosa, u kojoj se obično nalazi nakupljanje limfadenoidnog tkiva. Ove limfadenoidne formacije nazivaju se "tubarne tonzile" - peta i šesta tonzila ždrijela. Na granici između gornje i stražnje stijenke nazofarinksa nalazi se faringealni (treći ili nazofaringealni) krajnik. Ždrijelni krajnik normalno je dobro razvijen samo u djetinjstvu (slika 2.2). Od trenutka puberteta počinje se smanjivati i do dobi od 20 godina pojavljuje se u obliku male trake adenoidnog tkiva, koja s godinama nastavlja atrofirati. Granica između gornjeg i srednjeg dijela ždrijela je ravnina tvrdog nepca, mentalno produžena unazad.
Srednji dio ždrijela, orofarinks (mezofarinks), uključen je u prolaz i zraka i hrane; Tu se križaju respiratorni i probavni trakt. Ispred, orofarinks ima otvor - ždrijelo, koji vodi u usnu šupljinu (slika 2.3), njegova stražnja stijenka graniči s C t. Ždrijelo je ograničeno rubom mekog nepca, prednjim i stražnjim nepčanim lukom. i korijen jezika. U srednjem dijelu mekog nepca nalazi se nastavak u obliku nastavka koji se naziva uvula. U bočnim dijelovima meko nepce se razdvaja i prelazi u prednji i stražnji nepčani luk koji sadrži mišiće; kada se ti mišići kontrahiraju, suprotni lukovi se približavaju, djelujući kao sfinkter u trenutku gutanja. U samom mekom nepcu nalazi se mišić koji ga podiže i pritišće na stražnju stijenku ždrijela (m.levatorvelipalatini), kontrakcijom tog mišića dolazi do širenja lumena slušne cijevi. Drugi mišić mekog nepca se napreže i rasteže u stranu, širi ušće slušne cijevi, ali joj u ostalom dijelu sužava lumen (m.tensorvelipalatini).
Između palatinskih lukova u trokutastim nišama nalaze se palatinske tonzile (prva i druga). Histološka struktura limfadenoidnog tkiva ždrijela je ista; između vlakana vezivnog tkiva (trabekula) nalazi se masa limfocita od kojih su neki u obliku kuglastih nakupina koje nazivamo folikulima (slika 2.4). Međutim, struktura palatinskih tonzila ima važne kliničke značajke. Slobodna, ili os, površina palatinskih tonzila okrenuta je prema ždrijelnoj šupljini i prekrivena je slojevitim pločastim epitelom. Za razliku od drugih faringealnih tonzila, svaka nepčana tonzila ima 16-18 dubokih proreza koji se nazivaju lakune ili kripte. Vanjska površina krajnika povezana je s bočnom stijenkom ždrijela gustom fibroznom membranom (sjecište cervikalne i bukalne fascije), koja se klinički naziva tonzilnom kapsulom. Između čahure tonzile i faringealne fascije koja prekriva mišiće nalazi se rahlo paratonzilarno tkivo, što olakšava vađenje tonzile tijekom tonzilektomije. Iz čahure u parenhim krajnika prolaze mnoga vlakna vezivnog tkiva koja su međusobno povezana prečkama (trabekulama) tvoreći gustu petljastu mrežu. Stanice ove mreže ispunjene su masom limfocita (limfoidno tkivo), koji se mjestimice formiraju u folikule (limfno, ili nodularno tkivo), općenito tvoreći limfadenoidno tkivo. Ovdje postoje i druge stanice - mastociti, plazma stanice itd. Folikuli su sferične nakupine limfocita u različitim stupnjevima zrelosti. praznine prodiru u debljinu krajnika, imaju grane prvog, drugog, trećeg, pa čak i četvrtog reda. Zidovi lakuna obloženi su ravnim epitelom koji je na mnogim mjestima odbačen. Lumen lakuna, zajedno s odbačenim epitelom, koji čini osnovu takozvanih tonzilnih čepova, uvijek sadrži mikrofloru, limfocite, neutrofile itd.
Važan čimbenik sa stajališta patologije je da se pražnjenje (drenaža) dubokih i stablo razgranatih lakuna lako poremeti zbog njihove uskoće, dubine i razgranatosti, kao i zbog cikatricijalnog suženja ušća lakuna. , čiji je dio u anteroinferiornom dijelu nepčane tonzile prekriven i ravnim naborom sluznice (Hisov nabor), koji je prošireni dio prednjeg luka. Iznad gornjeg pola tonzile nalazi se dio tonzilne niše ispunjen rastresitim tkivom, koji se naziva supramingdalna jama (fossasupratonsillarae). U nju se otvaraju gornje lakune krajnika. Razvoj paratonzilitisa često je povezan s strukturnim značajkama ovog područja. Gore navedene anatomske i topografske značajke stvaraju povoljne uvjete za pojavu kronične upale u krajnicima. Struktura gornjeg pola amigdale posebno je nepovoljna u tom pogledu; Tu se u pravilu najčešće razvija upala. Ponekad u području gornjeg pola lobula nepčane tonzile može ležati u mekom nepcu iznad krajnika(unutarnja akcesorna tonzila po B.S. Preobraženskom), što bi kirurg trebao uzeti u obzir pri izvođenju tonzilektomije.
Limfadenoidno tkivo također je prisutno na stražnjoj stijenci ždrijela u obliku malih (točkastih) tvorevina koje se nazivaju granule ili folikuli, te iza nepčanih lukova na bočnim stijenkama ždrijela.- bočni podupirači. Osim toga, male nakupine limfadenoidnog tkiva nalaze se na ulazu u grkljan iu piriformnim sinusima ždrijela. Na korijenu jezika nalazi se lingvalni (četvrti) tonzil ždrijela, koji se preko limfnog tkiva može povezati s donjim polom nepčanog tonzila (prilikom tonzilektomije to se tkivo mora odstraniti).
Tako se u ždrijelu u obliku prstena nalaze limfadenoidne tvorevine: dvije nepčane tonzile (prva i druga), dvije tubarne (peta i šesta), jedna ždrijelna (nazofaringealna, treća), jedna lingvalna (četvrta) i manje nakupine limfadenoidnog tkiva. Svi oni zajedno se nazivaju "limfadenoidni (limfni) faringealni prsten Valdeira-Pirogova."
1Visoka incidencija faringealnog limfosarkoma, koji čini do 13% svih malignih tumora u ovom području, kombinirana je s povećanjem broja ekstranodalnih oblika ne-Hodgkinovog limfoma (NHL). Ova se bolest često manifestira kao lokalni ili regionalni tumor, a rizik od razvoja bolesti raste s dobi i doseže vrhunac u dobi od 80-90 godina. Ne postoje patognomonični simptomi i sindromi za NHL, klinička slika ovisi o mjestu tumorskog žarišta. Pitanja dijagnostike i liječenja bolesnika s orofaringealnim tumorima najteža su u onkologiji. To je zbog anatomske strukture i topografije ždrijela, latentnog tijeka tumorskog procesa, ranih metastaza, raznolikosti kliničkih manifestacija i poteškoća diferencijalne dijagnoze. Liječnici prvog kontakta nisu dovoljno upoznati s kliničkim manifestacijama i dijagnostičkim protokolima u ambulantnoj fazi malignih tumora ždrijela. U tom smislu, naš predloženi algoritam kompilacije za dijagnosticiranje ove bolesti u ambulantnoj fazi za sve liječnike primarnog kontakta trebao bi biti izgrađen u jednom smjeru: potrebno je posumnjati i isključiti malignu neoplazmu orofarinksa. Iskazivanje učinkovitosti i ustrajnosti u koordinaciji napora liječnika specijalista na ovom problemu odlučujuća je uloga internista i obiteljskih liječnika.
algoritam.
liječničke pogreške
kliničke manifestacije
ekstranodalni oblici ne-Hodgkinovih limfoma (NHL)
limfosarkom ždrijela
1. Ashurov Z.M. Non-Hodgkinov limfom faringealnog prstena Pirogov–Waldeyer /Z.M. Ashurov, S.V. Synebogov, L.B. Denisova i sur. // Bulletin of Otorhinolaryngology. – 2004. – br.4. – str. 54-56.
2. Butenko A.V. Uzroci medicinskih pogrešaka u kliničkoj onkologiji i načini njihovog sprječavanja / A.V. Butenko // Zamjenik glavnog liječnika: klinički rad i liječnički pregled. – M.: MCFR, 2011. – br. 6. – str. 94-101.
3. Vashakmadze L.A., Khomyakov V.M., Volkova E.E. Sveobuhvatna prevencija postoperativnih komplikacija tijekom kirurškog i kombiniranog liječenja bolesnika s karcinomom torakalnog jednjaka. – M.: FSBI “MNIOI im. godišnje Herzen" Ministarstvo zdravstva Rusije, 2013. – P.7.
4. Davidov M.I. Onkologija: udžbenik / M. I. Davydov, Sh. Kh. Gantsev. – M.: GEOTAR-Media, 2010. – S. 288.
5. Zaikov S.V. Diferencijalna dijagnoza sindroma limfadenopatije // Clinical Immunology. Alergologija. Infektologija. – 2012. – br. 4. – str. 16-24.
6. Ismagulova E.K. Zloćudne novotvorine limfoidnog prstena ždrijela (klinika, dijagnostika, liječenje) Sažetak Dr. Disertacije – M., 2005. – S. 206.
7. Klinički protokol “Non-Hodgkin limfomi” // Medicinska informacijska platforma http://diseases.pdl.kz/disease/view/MTM2MjU%3D/fDB8 (datum pristupa: 18.10.2015.).
8. Poddubnaya I.V., Demina E.A. Dijagnoza i određivanje prevalencije (stadija) ne-Hodgkinovih limfoma // Praktična onkologija. – 2004. – T.5. – Broj 3. – Str. 176-184.
9. Ponomareva O.V., Yurchenko O.V. Ne-Hodgkinovi maligni limfomi iz stanica marginalne zone: dijagnoza i liječenje // Onkologija. – 2013. – T.15. – Broj 3. – Str. 241-253.
10. Naredba Ruskog znanstvenog centra za rendgensku radiologiju Ministarstva zdravstva i socijalnog razvoja od 20. rujna 2010. br. 92-0 "Liječenje ne-Hodgkinovih limfoma." Klinički protokol C82-C85/10.
11. Naredba Ministarstva zdravstva Rusije od 15. studenog 2012. br. 915n „O odobrenju postupka pružanja medicinske skrbi odraslom stanovništvu u području onkologije.”
12. Hanson K.P., Imyanitov E.N. Epidemiologija i biologija ne-Hodgkinovih limfoma // Praktična onkologija. – 2004. – T.5. – Broj 3. – Str. 163-168.
13. Prediktivni model za agresivni non-Hodgkinov limfom. Međunarodni projekt prognostičkih čimbenika ne-Hodgkinovog limfoma // New Engl. J. Med. - 1993. - sv. 329. – str. 987 - 994 (prikaz, stručni).
14. Carbone P.P., Kaplan H.S., Musshoff K. et al. Izvješće Odbora za klasifikaciju stadija Hodgkinove bolesti //Cancer Res.. - 1971. - sv. 31. – r. 1860 - 1861 (prikaz, stručni).
U Rusiji limfosarkom čini 5% svih malignih tumora i uzrok je smrti od malignih tumora u 1,7% slučajeva. Broj ekstranodalnih oblika ne-Hodgkinovog limfoma (NHL) raste diljem svijeta, čineći 24-48% novodijagnosticiranog NHL-a i često se manifestiraju kao lokalni ili lokoregionalni tumori. U NHL-u lezije Pirogov-Waldeyerovog prstena klasificiraju se kao ekstranodalne lezije i javljaju se u 19,4% slučajeva. Učestalost limfosarkoma ždrijela je do 13% svih malignih tumora na ovom području, a rizik od razvoja bolesti raste s dobi i doseže vrhunac u 80-90 godini.
Ne postoje patognomonični simptomi i sindromi za NHL, klinička slika ovisi o mjestu tumorskog žarišta.
Dijagnostika i liječenje bolesnika s tumorima orofarinksa ozbiljan je problem u onkologiji. To je zbog anatomske strukture i topografije ždrijela, latentnog tijeka tumorskog procesa, ranih metastaza, raznolikosti kliničkih manifestacija i, posljedično, poteškoća diferencijalne dijagnoze.
Liječnici prvog kontakta slabo su upoznati s kliničkim manifestacijama (osobito u ranom stadiju) i dijagnostičkim protokolima u ambulantnom stadiju malignih tumora ždrijela, pa pogreške iznose 60-80%. U tom smislu donosimo vlastito kliničko opažanje.
Pacijentica D., 70 godina, žalila se na osjećaj "gušenja i knedle" u grlu. Bio sam bolestan oko 1,5 mjesec. Neovisno je kontaktirala otorinolaringologa (posjet 1), koji je dijagnosticirao kronični tonzilitis, za čije je pogoršanje propisano lokalno liječenje. Poboljšanja stanja nije bilo, pa sam se obratio liječniku opće prakse u mjestu stanovanja. Posljednjih 5 godina redovito je promatrana u ambulanti za hipertenziju; nije bilo povijesti učestalog akutnog tonzilitisa u mladoj dobi.
Pregled liječnika opće prakse: stanje je zadovoljavajuće. T-36.60S; RR-18 po 1 min., HR-70 po 1 min., BP - 140/90 mm Hg. Umjetnost. Koža i sluznice su čiste, blijedoružičaste. Submandibularni limfni čvorovi (LN) su više povećani lijevo do 1,8 cm u promjeru, pokretni, umjereno bolni. Stražnja stijenka ždrijela je blijedo ružičasta, palatinske tonzile su hipertrofirane do 2. stupnja. U plućima je disanje vezikularno. Srčani tonovi su čisti, ritam pravilan. Na ostalim organima nije bilo patoloških promjena. Preliminarna dijagnoza: kronični tonzilitis, dekompenzacija, remisija. Bilateralna limfadenopatija (LA) submandibularne regije.
Nalaz: kompletna krvna slika (KKS) br. 1 (izračunato na analizatoru bez Le-formule) - normalno. Kultura tonzila: Klebsiella pneumoniae +++, osjetljiva na ciprofloksacin. Zbog nedostatka pozitivne dinamike nakon 7-dnevne terapije ciprofloksacinom, liječnik opće prakse uputio je bolesnika na konzultacije s otorinolaringologom kako bi se isključio rak ždrijela.
Dijagnoza bolničkog otorinolaringologa (vizita 2) je peritonzilarni apsces; Otvoreno je i iscijeđeno. UAC br. 2 (izračun na analizatoru bez Le-formule) je norma.
Bolesnica je otpuštena na ambulantno daljnje liječenje u zadovoljavajućem stanju. Nakon 2 tjedna ambulantnog liječenja (amoksiklav 2,0 dnevno 14 dana; novokainske blokade; UHF u submandibularnom području) pojačao se osjećaj gušenja i knedle u grlu. Objektivno: perzistirana limfadenopatija submandibularne regije; Nepčane tonzile su se povećale do 3. stupnja, zbog čega je pacijentica ponovno upućena liječniku opće prakse na daljnje pretrage.
Otorinolaringolog (vizita 3) izvršio je punkciju peritonzilarnog tkiva zbog sumnje na tumore na tonzilama. Točkasta linija - citogram upale. Pacijentica je otpuštena s preporukama za daljnja ambulantna ispitivanja.
SCT orofarinksa, cervikalnih i aksilarnih limfnih čvorova: CT znakovi sistemske cervikalne limfadenopatije, umjerena limfadenopatija aksilarnih limfnih čvorova obostrano.
Test krvi na CMV (IgG): visoko pozitivan titar 1:160 Me/ml.
Stomatolog, endokrinolog, ftizijatar - nema patologije.
Imunogram: znakovi upalnog procesa. Avidnost prema CMV je više od 90%.
Endoskopija: eritematozna gastroduodenopatija, asimetrija grkljana.
UAC br. 3 (izračun na analizatoru bez Le-formule) je norma.
Zaključak onkologa (1. posjet): kronični tonzilitis, hipertrofija palatinskih tonzila, stupanj 2-3. Kronični regionalni nespecifični cervikalni limfadenitis. Kronična CMV infekcija. Nema pouzdanih podataka o onkopatologiji ENT organa. Propisano je liječenje: heksaliz, bronhomunal, cikloferon prema shemi, cetrin, ultraljubičasto zračenje nosa, orofarinksa. Nije bilo regresije simptoma tijekom liječenja; Pridodane su pritužbe na promuklost, jaku suhoću usta i nosa, gušenje pri jelu, umor u mišićima lica pri žvakanju i bolove u skočnim zglobovima. Objektivno: obostrani LA submandibularne regije, više lijevo, te hipertrofija nepčanih tonzila do 3. stupnja.
Zbog sumnje na Sjögrenov sindrom bila je na pregledu kod reumatologa koji je preporučio biopsiju submandibularnih limfnih čvorova.
KKS br. 4: eritrociti-5,0x1012/l, hemoglobin-142g/l, trombociti-130,0x109/l, leukociti-11,6x109/l (izračun Le-formule ručno): limfociti-15%, monociti-13%, metamijelociti - 1%, mijelociti-1%, p/i-16%, s/i-51%, eoza -2%, plazma stanice -1%, ESR-27 mm/h.
Unatoč nastalim hematološkim promjenama, zbog prioriteta simptoma sve većeg “gušenja u grlu”, bolesnica je ponovno hospitalizirana u ORL klinici (vizita 4), gdje je učinjena biopsija desne nepčane tonzile. Biopsija pokazuje znakove upale. Primio liječenje sustavnim glukokortikosteroidima; otpušten s blagim poboljšanjem.
Liječnik opće prakse ponovno je uputio onkologu (vizita 2), koji je napravio biopsiju limfnih čvorova.
Zaključak patohistoloških i imunohistokemijskih studija biopsije LN: NHL linearnosti B-stanica. Visoka razina proliferativne aktivnosti (najvjerojatnija blastoidna varijanta limfoma zone plašta).
Bronhoskopski je otkriven tumor nazofarinksa i ždrijela.
Konačna klinička dijagnoza: B-stanični non-Hodgkinov limfom (blastoidna varijanta limfoma mantle zone), primarna lezija palatinskih tonzila, nazofarinksa, submandibularnih, cervikalnih, supraklavikularnih, aksilarnih limfnih čvorova, medijastinuma, stadij IV, stadij II. gr.
Bolesnica je prebačena na promatranje u regionalni klinički onkološki centar. Primijenjeno je 6 ciklusa polikemoterapije (PCT): Mabthera, ciklofosfamid, vinkristin, adrioblastin, prednizolon, no unatoč tome bolesnica je umrla. Od pojave prvih simptoma bolesti do dijagnoze prošlo je 14 mjeseci, a do smrti 28 mjeseci.
Sadašnje stanje kliničke onkologije omogućuje nam da tvrdimo da postoji stvarna mogućnost postizanja stabilnog izlječenja ili dugotrajne remisije kod većine bolesnika s malignim tumorima, pod uvjetom da se bolest pravovremeno identificira i propisuje odgovarajuće liječenje. Osobito je žalosno kada se radi o tumorima vizualnih lokalizacija, a “dijagnostički stav”, nedovoljna i(li) pogrešna primjena dijagnostičkih metoda ili pristrana interpretacija kliničkih simptoma udaljavaju liječnika specijalista od stvarne kliničke slike bolesti.
Ovaj nas je klinički primjer potaknuo da poradimo na pogreškama s rezultirajućim smjernicama za djelovanje, a ne na "bacanje kamenja na nečiji vrt".
Analiza ovog slučaja s dosta ranim posjetom otorinolaringologu i kasnom „kolektivnom“ dijagnozom NHL-a od strane liječnika specijalista dovela je do potrebe traženja dokumenata – protokola za vođenje bolesnika s neoplazmama u orofarinksu za liječnike primarne zdravstvene zaštite. Istodobno, poznato je da niska prevalencija ne dopušta jednom istraživaču da akumulira opsežno iskustvo u dijagnosticiranju ove patologije, što dovodi do odgovarajućih poteškoća i "prirodnih" pogrešaka. Većina bolesnika (96,18%) s tumorima hipofarinksa primljena je u bolnicu u III i IV stadiju procesa, a njih 57,38% već ima regionalne metastaze u cervikalnim limfnim čvorovima.
Proučavanje dijagnostičke literature podijeljeno je u 2 područja: “na pregled je došao pacijent stariji od 60 godina s hipertrofijom tonzila 2. stupnja ili više”; "Pacijent stariji od 60 godina s LA došao je na pregled."
Pokazalo se da nema jasnoće o informacijskom sadržaju različitih istraživačkih metoda i njihovoj ulozi u pravovremenoj dijagnozi NHL-a. Nije razvijen jasan algoritam za dijagnostičke mjere za liječnike primarnog kontakta. Nije jasno postoje li kliničke značajke za razlikovanje primarnog tumora, metastatskih lezija i drugih malignih tumora faringealnog prstena. Uz sve to, onkolozi imaju protokole za diferencirano liječenje NHL-a.
Dijagnostika malignih novotvorina Pirogov-Waldeyerovog ždrijelnog prstena jasno je interdisciplinarni problem koji zahtijeva napore ne samo kliničara - otorinolaringologa, onkologa, onkohematologa, već i dijagnostičara radiologa, sonologa, endoskopista, citologa, histologa itd. Treba napomenuti da između ovih stručnjaka ne postoji uvijek potrebno međusobno razumijevanje i interakcija, pogotovo ako se ne nalaze „unutar istih zidova“. I što je krug tih liječnika širi, što se više vremena troši na kaotično propisane, uključujući i skupe, dijagnostičke metode, to je odgovor na PCT i prognoza života lošija. Potonji se u NHL-u određuje Međunarodnim prognostičkim indeksom (IPI), koji procjenjuje 5 pokazatelja: dob iznad 60 godina; povećane razine LDH (bilo koja vrijednost iznad normale); broj ekstranodalnih lezija >1; opći status koji odgovara ≥ stupnju 2 na ljestvici ECOG (Eastern Cooperative Oncology Group); III-IV stupnja (Ann Arbor klasifikacija, AAC, 1971). Svaki nepovoljni MPI pokazatelj se boduje 1 bodom. Prisutnost dvije ili više točaka ima negativan utjecaj na prognozu bolesti, bez obzira na morfološku varijantu NHL-a.
Stoga odlučujuću koordinacijsku ulogu u dijagnostici u ambulantnoj fazi treba imati liječnik, a ne liječnik konzilijar. Predloženi algoritam omogućit će sistematizaciju svih podataka o istraživanju pacijenata u jednoj ruci u kraćem vremenskom roku, umjesto da liječnik bude samo “međuodjelski-interdisciplinarni dispečer”.
Protokol kompilacije za dijagnosticiranje NHL-a u primarnoj zdravstvenoj zaštiti koji predlažemo trebao bi biti izgrađen u jednom smjeru: "ako pacijent stariji od 60 godina dođe na pregled s hipertrofijom tonzila i regionalnom limfadenopatijom" - to nije banalna upala! !! (čak i ako postoji povijest kroničnih bolesti orofarinksa od djetinjstva). Prije svega, potrebno je posumnjati i isključiti malignu neoplazmu orofarinksa s limfadenopatijom. Iskaz učinkovitosti i ustrajnosti liječnika prvog kontakta u koordinaciji napora medicinskih specijalista na ovom problemu ključ je dijagnostičkog uspjeha i prognoze života bolesnika.
Algoritam za dijagnosticiranje malignih neoplazmi orofarinksa u ambulantnoj fazi:
1. Alarmantna prethodno odsutna nelagoda: osjećaj stranog tijela u ždrijelu, lokalna bol, pojačano lučenje sline, začepljenost nosa u bolesnika starijih od 60 godina.
2. Detaljna anamneza s posebnim osvrtom na prisutnost simptoma intoksikacije, početak tonzilitisa u ovoj dobi i brzinu rasta limfnih čvorova. Sama veličina LN obično ne omogućuje predviđanje etiologije LA.
3. Temeljit palpacijski pregled svih skupina perifernih limfnih čvorova, jetre i slezene. U većini slučajeva smatra se da je normalna veličina limfnih čvorova u odraslih ne veća od 1 cm u promjeru. Ulnarnu LN promjera većeg od 0,5 cm i ingvinalnu LN promjera većeg od 1,5 cm treba smatrati patološki promijenjenom. Kada volumen LN nije veći od 1 cm2, češće se primjećuje reaktivna LA, a kada je veći od 2 cm2, treba posumnjati na tumor ili granulomatozni proces.
4. Algoritam rutinskog parakliničkog pregleda nakon inicijalnog pregleda bolesnika:
- opći test krvi s određivanjem broja trombocita, leukocitne formule (ručno brojanje);
- opća analiza urina;
- biokemijske pretrage krvi (LDH, kreatinin, bilirubin, ukupni protein, AST, ALT, alkalna fosfataza, mokraćna kiselina, pokazatelji akutne faze, K+, Na+, Ca2+)
- određivanje markera hepatitisa B i C, HIV;
- X-zraka organa prsnog koša u 2 projekcije;
- Ultrazvuk jetre, slezene;
- Ultrazvuk zahvaćenih perifernih limfnih čvorova;
- pregled otorinolaringologa (stanje nepčanih tonzila i nazofarinksa) uz fibrolaringoskopiju. Vlakna endoskopija - identificirati maligni tumor hipofarinksa u ranim fazama u prisutnosti bilo kakvih disfagičnih fenomena; indirektna zrcalna hipofaringoskopija je uspješna kada tumor raste egzofitično i nalazi se u proksimalnom (membranoznom) dijelu laringofarinksa.
5. Odredite MPI. Razina ECOG ljestvice 0 - sposoban za obavljanje normalnih tjelesnih aktivnosti bez ograničenja; 1 - ograničenje snažne tjelesne aktivnosti; ambulantno liječenje; sposoban za jednostavne ili sjedilačke aktivnosti, na primjer: lagani rad kod kuće, kao uredski radnik; 2 - ambulantno liječenje; sposoban je brinuti se o sebi, ali nije sposoban ni za kakav rad; više od 50% vremena provodi izvan kreveta; 3 - ograničena sposobnost brige o sebi, ali mora provesti više od 50% vremena u krevetu ili sjedeći; 4 - potpuna nesposobnost; potpuno nesposoban brinuti se za sebe; potpuno vezan za krevet ili stolicu; 5 - smrt.
6. U slučajevima neučinkovitosti konzervativnih dijagnostičkih mjera koje se provode unutar 10 dana iu nedostatku lokalnih manifestacija banalnih bolesti, potrebne su dodatne studije (nadležnost liječnika specijalista):
a) biopsija limfnih čvorova, ako limfni čvorovi ostaju povećani u promjeru više od 1 cm dulje od 1 mjeseca bez utvrđenih razloga. Limfni čvor koji se najranije pojavi (osim ingvinalnih) potpuno se odstranjuje, koji ne smije biti mehanički oštećen. Punkcijska biopsija (citološka pretraga) nije dovoljna za početnu dijagnozu!;
b) histološke i imunohistokemijske studije limfnih čvorova ili tumora;
c) RTG (sa ili bez kontrasta) i kompjutorizirana tomografija (CT) metode informativne su (stupanj proširenosti tumora, izraženost poremećaja ždrijela) tek kada tumor laringofarinksa dosegne određeni volumen, ali nisu dovoljna osnova za dijagnosticiranje novotvorina. ove lokalizacije.
7. Organe od kojih bolesnik osjeća tegobe potrebno je dodatno ispitati (krvna grupa i Rh faktor; CT prsnog koša, abdomena, zdjelice; trepanobiopsija i mijelogram; scintigrafija galijem; osteoscintigrafija - prema indikacijama).
Recenzenti:Kosykh N.E., doktor medicinskih znanosti, profesor, voditelj. tečaj onkologije na Odjelu bolničke kirurgije s tečajem onkologije na Dalekoistočnom državnom medicinskom sveučilištu Ministarstva zdravstva Rusije, Khabarovsk;
Ushakova O.V., doktor medicinskih znanosti, izvanredni profesor Odsjeka za opću medicinsku praksu i preventivnu medicinu, KGBOU DPO “IPKSZ”, Khabarovsk.
Bibliografska poveznica
Yugai A.L., Dorofeev A.L., Kalita A.A., Komarova M.V., Yarovenko E.B. ALGORITAM ZA DIJAGNOSTIKU NON-HODGKIN LIMFOMA PIROGOV-WALDEYEROVOG PRSTENA U IMBULATIONALNOM STADJU // Suvremeni problemi znanosti i obrazovanja. – 2015. – br. 5.;URL: http://site/ru/article/view?id=22740 (datum pristupa: 12.12.2019.).
Predstavljamo vam časopise izdavačke kuće "Akademija prirodnih znanosti"
Limfoidno tkivo ždrijela predstavljeno je nepčanim tonzilama, jezičnim tonzilama, nazofaringealnim tonzilama, parom tubarnih tonzila i brojnim odvojenim nakupinama limfoidnog tkiva na stražnjem zidu ždrijela.
Palatinske tonzile nalaze se sa strane mekog nepca, u nišama između prednjeg i stražnjeg nepčanog luka. Jezična tonzila nalazi se na gornjoj površini korijena jezika, nazofaringealna tonzila nalazi se na krovu nazofarinksa, par malih tubarnih tonzila nalazi se iza otvora slušnih cijevi u nazofarinksu.
Kombinirano limfoidno tkivo svih krajnika naziva se limfoidni faringealni prsten, odnosi se na imunološki sustav tijela.U limfnom tkivu stvaraju se mali limfociti, limfno tkivo čisti limfu koja njime teče od mikroba, toksičnih tvari i proizvodi zaštitna antitijela.
Kod upale dolazi do zgušnjavanja i povećanja limfnog tkiva, osobito u dječjoj dobi, kada se dijete prilagođava okolini. Limfni sustav u ovoj dobi značajno se povećava u veličini, a atrofira s početkom puberteta, kada hormoni počinju obavljati zaštitnu funkciju.
Palatinske tonzile, koje su dio limfnog sustava, smješteni u udubljenju između lukova s obje strane, sastoje se od limfoidnog tkiva, s vanjskim pokrovnim epitelom. Bočna površina palatinskih tonzila između lukova prekrivena je gustom ovojnicom vezivnog tkiva. Vlakna se protežu od ovojnice u debljinu krajnika, stvarajući u krajniku mrežu između čijih vlakana se nalaze kuglaste nakupine limfocita i drugih limfoidnih stanica koje se nazivaju folikuli. Riža. 44. Opći prikaz nepčanih tonzila, te građa nepčanih tonzila.
Otvorena površina nepčanih tonzila, okrenuta prema ždrijelnoj šupljini, sadrži 16 - 18 vijugavih kanala, s velikim brojem ogranaka koji prodiru kroz cijelu debljinu limfnog tkiva, a nazivaju se lakune. U prazninama se mogu akumulirati mrtvi limfociti, leukociti i jednostavno ostaci hrane. Ovakva građa nepčanih tonzila i njihov smještaj u području prolaska bolusa hrane i zračne struje stvaraju mogućnost akutne i kronične upale nepčanih tonzila. Akutna upala krajnika naziva se grlobolja, a kronična upala naziva se kronični tonzilitis.
Na sluznici stražnje stijenke oralnog ždrijela nalaze se i male nakupine limfoidnog tkiva koje imaju zaštitnu funkciju. Upala sluznice stražnjeg dijela grla naziva se upala ždrijela, od latinskog naziva za ždrijelo.
Predavanje 12
Funkcionalne značajke ždrijela i bolesti ždrijela.
Ždrijelo provodi i regulira raspodjelu i smjer protoka zraka i hrane, sudjeluje u formiranju i pojačavanju zvukova govora, što je osigurano građom ždrijela i regulacijskom funkcijom živčanog sustava. Meko nepce, zahvaljujući perifernoj i središnjoj inervaciji, regulira raspodjelu protoka zraka i hrane tijekom disanja, formiranja glasa i gutanja.
Tijekom tihog vremena disanje kroz nos, meko nepce je spušteno prema dolje, dodiruje korijen jezika i omogućuje nesmetan prolaz zraka iz nazofarinksa u oralni i laringealni dio ždrijela. U isto vrijeme, epiglotis je podignut i propušta zrak u grkljan. Sl.71. Dijagram nosne šupljine, usta, ždrijela i grkljana. Meko nepce i epiglotis su na dijagramu crni.
Tijekom govora Meko nepce, rastežući se, podiže se i pritišće nabor sluznice stražnjeg zida ždrijela, odvajajući šupljinu nazofarinksa od usne šupljine, zbog čega većina izdahnutog zraka izlazi kroz usnu šupljinu. U tom slučaju meko nepce vrlo brzo, kao i glasnice i epiglotis, proizvode pokrete koji potpuno ili djelomično blokiraju protok zraka u nazofarinks. Različiti položaji mekog nepca utječu na tvorbu samoglasnika i suglasnika, a potonji nastaju kada se meko nepce spusti.
Tijekom faze izdisaja, uz pomoć mekog nepca, zajedno s usnom i nosnom šupljinom, stvaraju se karakteristične frekvencije, pomoću kojih naše uho razlikuje jedan samoglasnik od drugoga, a zvukovi govora se pojačavaju.
Frekvencije karakteristične za glasove samoglasnika nastaju zbog rezonancije usne šupljine, ždrijelne šupljine i nosne šupljine.
Ima posebno širok raspon pojačanja zvuka nazofarinksa, koji oblikuje karakteristike boje glasa ovisno o stupnju kontrakcije i opuštanja mišića mekog nepca, te volumena zraka u ždrijelu i usnoj šupljini koji se mijenjaju ovisno o tome.
Ako je disanje na nos otežano i disanje se odvija na usta, meko nepce se podiže, a jezik spušta kako bi omogućio prolaz zraka. Kada je disanje na nos otežano, meko nepce postaje prepreka protoku zraka, a njegove vibracije stvaraju neugodne zvukove hrkanja (ronhopatija). Hrkanje se uočava kod izduženog, zadebljalog mekog nepca, nadraženog pušenjem i alkoholom te kod smanjenja tonusa mišića mekog nepca. Hrkanje se javlja kod osoba s prekomjernom tjelesnom težinom, kod osoba s povećanim nazofaringealnim tonzilama i kod onih kojima su uklonjeni adenoidi.
U trenutku gutanje respiratorni proces je inhibiran, u isto vrijeme epiglotis se spušta i zatvara ulaz u grkljan. Hrana iz usne šupljine prolazi izvan prednjih, palatoglosalnih lukova krajnika, gdje dolazi u kontakt s tkivom krajnika, te iritira receptore mekog nepca i ždrijela. U ovom trenutku meko nepce se podiže, spaja se sa stražnjim zidom ždrijela i odvaja orofarinks od nazofarinksa, odnosno ne dopušta ulazak hrane u nazofarinks. Istodobno se kontrahiraju mišići nepčanih lukova i gornji konstriktori ždrijela, a hrana prelazi u ždrijelo.
Pritom se grkljan podiže ispod korijena jezika, epiglotis se pod pritiskom jezika spušta i zatvara ulaz u grkljan, ariepiglotični nabori sužavaju ulaz u grkljan, lažni i pravi vokal nabori sužavaju glotis, a grkljan se potpuno izolira od protoka hrane. Riža. 66. Grkljan ispod korijena jezika. Hrana teče u ždrijelo duž lingvalne površine epiglotisa.
Na gutanje tekućine U usnoj šupljini zbog kontrakcije mišića dna usne šupljine, jezika i mekog nepca stvara se visoki tlak, a tekućina, bez sudjelovanja konstriktora ždrijela, ulazi u jednjak.
Kod novorođenčeta se prilikom sisanja u usnoj šupljini stvara podtlak, a mlijeko se upija u usnu šupljinu uz određenu napetost. Meko nepce novorođenčeta je relativno široko i kratko, smješteno gotovo vodoravno i nije pričvršćeno na stražnju stijenku ždrijela, što osigurava slobodno disanje tijekom sisanja.
Grkljan je u novorođenčadi i dojenčadi smješten relativno visoko, epiglotis je vidljiv čak i iznad korijena jezika. Prilikom gutanja hrana zaobilazi epiglotis s obje strane i teče kroz piriformne jame u laringofarinks.
Pokreti velofaringealnog zaliska i epiglotisa, kao i vokalnih nabora, provode se sinkrono uz pomoć živčanih impulsa koji do njih dolaze duž YII para facijalnih, IX para glosofaringealnih i X para vagusnih kranijalnih živaca, čiju aktivnost stalno kontroliraju središnji dijelovi živčanog sustava
Da biste utvrdili velofaringealnu insuficijenciju, trebate zamoliti dijete da napuhne obraze i ispuhne zrak. Ako dijete to ne može učiniti, a zrak izlazi kroz nos, onda to ukazuje na velofaringealnu insuficijenciju, kršenje velofaringealne brtve.
Bolesti ždrijela.
Ožiljne deformacije ždrijela može nastati kao posljedica dubokog oštećenja sluznice ždrijela nakon zaraznih bolesti (šarlah, difterija, sifilis), kao i nakon toplinskih i kemijskih opeklina sluznice vrućom hranom, vrućom parom, kiselinama i kaustičnim alkalijama . U tim slučajevima moguće su ulceracije i nekroze pojedinih područja sluznice mekog nepca, praćene teškim ožiljcima, praćene deformacijom mekog nepca, nepčanih lukova, kada se privuku na stražnju stijenku ždrijela i stapaju se. s njom ili postaju asimetrične, pomičući se na jednu stranu, zbog čega je njihova funkcija oštećena.
U tim slučajevima meko nepce nije u stanju naprezati i odvojiti nazofarinks od orofarinksa; tekuća hrana ulazi u nazofarinks, uzrokujući iritaciju i kašalj. Hrana može ući u respiratorni trakt i izazvati upalu pluća.
Formiranje govornih zvukova također je poremećeno, govor dobiva nazalni ton, postaje tih i nečujan. Trenutno se značajno smanjio broj bolesti difterije, a zbog preventivnih cijepljenja smanjio se broj brazgotinskih deformacija ždrijela.
Grubi ožiljci na sluznici ždrijela i jednjaka, koji dovode do začepljenja jednjaka, nastaju kada djeca slučajno konzumiraju koncentriranu octenu kiselinu i kaustičnu lužinu, što uzrokuje ozbiljne posljedice u vidu začepljenja prolaska hrane. Kako biste spriječili opekline od kućanskih kiselina i lužina, potrebno ih je učiniti nedostupnima djetetu i pohraniti ih na odgovarajuće mjesto.
Strana tijela ždrijela. Strano tijelo u ždrijelu često je riblja kost, kod djece strano tijelo može biti bilo koji mali dio igračke koji djeca rado skrivaju u ustima. Riblje kosti, odnosno sitne mesne kosti, mogu biti usađene u donje polove nepčanih tonzila, u prednje i stražnje lukove, u korijen jezika, posebno u području valekula i u piriformne jame.
Kod akutnog stranog tijela javlja se probadajuća bol prilikom gutanja. Značajno strano tijelo u ždrijelu opasno je ako se nalazi u laringealnom dijelu ždrijela i otežava disanje. Strana tijela u laringealnom dijelu ždrijela uklanjaju stručnjaci, nakon vađenja ostaje osjećaj stranog tijela u vidu boli i nelagode koji postupno nestaju.
Prilikom pijenja vode iz stajaćih voda pijavice ulaze u grlo, lijepe se za sluznicu i izazivaju napadaj kašlja, pojavljuje se krv u ustima, a govor postaje otežan. Djeca su obično uplašena i često skrivaju što se dogodilo. Uklonite pijavice grgljanjem otopine soli.
Hipertrofija palatinskih tonzila ovo je povećanje limfadenoidnog tkiva, koje je imunološko tkivo i češće se povećava u djetinjstvu, kada se djetetovo tijelo prilagođava vanjskom okruženju, nakon ponavljanih upalnih bolesti. Hipertrofija palatinskih tonzila može se pojaviti kao manifestacija općeg kongenitalnog povećanja limfadenoidnog tkiva. Stoga se hipertrofija nepčanih tonzila često kombinira s hipertrofijom nazofaringealne tonzile, pri čemu povećane nepčane tonzile dolaze u dodir jedna s drugom, ometajući disanje, gutanje i govor.
Konvencionalna smjernica za određivanje stupnja hipertrofije je okomita linija povučena kroz prednji, palatoglosalni luk krajnika, i vodoravna linija povučena kroz meko nepce. Udaljenost između njih podijeljena je na tri dijela. 1. stupanj hipertrofije, kada se nepčane tonzile povećaju za 1 3 ove udaljenosti, 2. stupanj hipertrofije, kada tonzile zauzimaju 2 3 prostora, 3. stupanj hipertrofije, kada tonzile dopiru do uvule i dolaze u međusobni dodir. Riža. 79. Hipertrofija palatinskih tonzila.
Kod hipertrofije nepčanih tonzila 3. stupnja, kada se jave smetnje s disanjem, osobito noću, te problemi s gutanjem i govorom, tada se pristupa kirurškom liječenju. Operacija se izvodi djelomičnim uklanjanjem krajnika koji strše izvan rubova nepčanih lukova. S djelomičnim uklanjanjem palatinskih tonzila moguća je deformacija praznina tonzila, poremećaj njihove drenažne funkcije i pojava upale u postoperativnom razdoblju. Budući da su palatinske tonzile organi imunološkog sustava, njihovo uklanjanje mora biti određeno posebnim okolnostima.
Angina prevedeno kao stiskanje, davljenje - zarazna bolest krajnika, raširena među djecom. Upala grla rijetko je praćena gušenjem, stoga se uz upalu grla koristi izraz akutni tonzilitis. Među akutnim tonzilitisom razlikuju se kataralni, folikularni i lakunarni tonzilitis.
Kataralna upala grla karakterizira površinsko oštećenje tonzila, koje se očituje crvenilom i oticanjem sluznice tonzila, malom količinom sluzavog, gnojnog plaka. Lokalne promjene u obliku boli pri gutanju praćene su općom slabošću, glavoboljom, a ponekad i bolovima u zglobovima. Uobičajeni su zimica i blagi porast temperature. Kataralni tonzilitis traje jedan ili dva dana i često se razvije u folikularni tonzilitis ili lakunarni tonzilitis. Kataralni tonzilitis karakterizira crvenilo i oticanje krajnika i razlikuje se od katara gornjih dišnih putova, kod kojeg dolazi do upale sluznice sva tri dijela ždrijela.
Sl.80. Kataralna upala grla.
Folikularni tonzilitis karakterizira pretežno oštećenje tkiva tonzila, odnosno folikula. Na pocrvenjelim i natečenim tonzilama nalaze se brojni žuti gnojni folikuli veličine zrna. Nakon toga se pustule povećavaju i otvaraju. U usporedbi s kataralnim tonzilitisom, folikularni tonzilitis je teži i praćen je visokom temperaturom, općom slabošću, glavoboljom, bolovima u srcu, grlu, mišićima i zglobovima. Povećavaju se vratne limfne žlijezde, povećava se broj leukocita u krvi, često dolazi do oštećenja bubrega, zbog čega je poremećena filtracija mokraće, a u njoj se nalaze bjelančevine i krv.
Riža. 81. Folikularni tonzilitis.
Lacunarni tonzilitis karakterizira pojava bjelkastih naslaga na crveniloj i natečenoj površini tonzila, smještenih u prazninama, što su otvori kanala koji se granaju u tonzilama. Plakovi se mogu spojiti i prekriti veći dio površine krajnika, ali ne prelaze kraj krajnika i lako se uklanjaju, što se razlikuje od difterije. Postoji pravilo prema kojemu svakako treba uzeti bris naslaga na tonzilama u sterilnu epruvetu i poslati ga u mikrobiološki laboratorij gdje se radi kultura za utvrđivanje uzročnika difterije. Takva preventivna mjera pomaže identificirati bolest difterije i spriječiti njezino širenje.
Sl.82. Lacunarni tonzilitis.
Liječe se bolesnici s kataralnim, folikularnim i lakunarnim tonzilitisom kod kuće. U prvim danima bolesti bolje je pridržavati se odmora u krevetu, samo u teškim slučajevima bolesti pacijenti su hospitalizirani u odjelu zaraznih bolesti. Kod kuće je potrebno izolirati pacijenta od ostalih članova obitelji, pružajući pacijentu zasebno posuđe i ručnik. Bolesnu djecu u vrtiću, kampu ili internatu treba izdvojiti iz grupe i smjestiti u posebnu prostoriju pod nadzorom medicinske sestre. Nakon brige o pacijentu, temeljito operite ruke sapunom, jer je infekcija grloboljom izuzetno agresivna.
Preporučljivo je pacijentu dati puno pića, zagrijanih sokova, kompota, čaja s limunom, mineralne vode, kako bi se uklonili proizvodi intoksikacije iz tijela. Bolesnikova prehrana treba biti lako probavljiva, mliječno-povrća, bogata vitaminima. Kod katarhalne upale grla preporuča se ispiranje omekšivačima poput kadulje ili infuza kamilice. Za folikularnu i lakunarnu upalu grla grgljajte toplim otopinama sode bikarbone, borne kiseline, furatsilina, vodikovog peroksida. Ispiranje se provodi 3-4 puta dnevno, nakon jela, ne ispirati prejako da se ne ozlijede upaljene krajnike, ne mazati krajnike kako infekcija ne bi prodrla dublje. Ako je tijek angine povoljan, razdoblje ograničenja aktivnosti je u prosjeku 10-12 dana, ali u sljedećih mjesec dana potrebna je konzultacija otorinolaringologa o potrebi dispanzerskog promatranja djeteta.
Liječenje provodi se s penicilinskim antibioticima, koji aktivno suzbijaju i uništavaju patogene upale grla. Ako postoje kontraindikacije za antibiotik, dioksidin aerosol se propisuje naizmjenično u desnu i lijevu tonzilu 4 puta dnevno tijekom 5 - 7 dana, faringosept u obliku tableta za sisanje 3 - 5 tableta dnevno. Nanesite toplinu u obliku suhog zavoja od pamučne gaze ili toplog obloga na područje vrata.
Uz upalu nepčanih tonzila, akutno se upale i druge tonzile ždrijelnog prstena. To su nazofaringealni krajnik, krajnik korijena jezika, limfadenoidno tkivo bočnih stijenki ždrijela i grkljana, kao i grebeni limfadenoidnog tkiva oko otvora slušnih cijevi u nazofarinksu.
Za akutna upala nazofaringealnog krajnika (adenoiditis) karakteriziran grloboljom koja se širi u duboke dijelove nosa i otežanim disanjem na nos. Tjelesna temperatura raste, a može se pojaviti sluzav, gnojni iscjedak koji teče niz stražnju stijenku ždrijela. Upala nazofaringealnog krajnika praćena je hipertrofijom tkiva krajnika, osobito u dobi od 3 do 9 godina. Do dobi od 10-12 godina, tkivo krajnika značajno se smanjuje.
Hipertrofija nazofaringealnog tonzila može uzrokovati poremećaj rasta kostura lica, osobito gornje ili donje čeljusti; tvrdo nepce postaje visoko i usko; dijete razvija "adenoidni" izraz lica zbog stalno poluotvorenih usta. Otežano je disanje na nos, kašalj, hrkanje, povećani adenoidi dovode do gubitka sluha, pojavljuje se zatvorena rinofonija (nazalnost), poremećena je artikulacija govornih zvukova, moguće je mokrenje u krevet, dijete često boluje od prehlada.
Adenoidne izrasline razlikuju se od tumora (angiofibroma) nazofarinksa, koji također može uzrokovati upalu srednjeg uha, ali tumor karakterizira često ponavljajuće, značajno krvarenje iz nosa.
Liječenje adenoidnih vegetacija ovisi ne samo o stupnju njihovog povećanja, već io njihovoj manifestaciji. Male adenoidne vegetacije liječe se konzervativno, ali ako mali adenoidi uzrokuju začepljenje slušnih cijevi, česte upale srednjeg uha i smanjen sluh, indicirano je kirurško uklanjanje adenoida (adenotomija).
Indikacija za kirurško uklanjanje adenoida je značajno povećanje tkiva krajnika i stalne poteškoće u nosnom disanju. Sl.83. Uklanjanje adenoida. U nekim slučajevima, ostaci adenoidnog tkiva na rubovima nazofarinksa mogu rasti nakon operacije, pa se dijete može podvrgnuti ponovnoj operaciji.
Kod djece s rascjepom mekog nepca adenoide ne treba uklanjati jer će to pogoršati velofaringealnu insuficijenciju. Nakon adenotomije dijete treba ostati kod kuće 2-3 dana, hrana i piće ne smiju biti vrući kako bi se spriječilo krvarenje.
Nazalno disanje nije uvijek obnovljeno kod djece nakon operacije, pa je potrebno posebno rehabilitacijsko liječenje. Gimnastika koja poboljšava disanje prikazana je u obliku savijanja trupa na strane, naprijed i nazad.
Vježbe za poboljšanje disanja na nos, kada dijete u stojećem položaju zatvori desnu polovinu nosa, a lijevom polovinom nosa polako udiše i izdiše zrak, zatim obrnuto.
Za jačanje dišnih mišića može se koristiti grgljanje. Da biste to učinili, uzmite čašu tople vode za ispiranje, a pri svakom ispiranju prvo se izgovori zvuk "a-a-a", a zatim "o-o-o" i tako sve dok voda u čaši ne iscuri.
1 - 2 mjeseca nakon operacije boravak na moru je koristan. Kontrastna sredstva za pranje lica korisna su kada se najprije trebate umiti vrućom vodom (38 0 - 40 0), a zatim hladnom (sobna temperatura, 25 0). Dio općeg kaljenja je i postupno navikavanje na pijenje vode i sokova sobne temperature, kada se postupno, svakih 5 - 7 dana, snižava temperatura vode ili soka, te se ona individualno prilagođava optimalnoj.
U nazofarinksu, kod dječaka od 10-18 godina, postoji tumor koji se naziva juvenilni. angiofibrom, jer nakon 20 godina prestaje rasti i atrofira. Tumor je rezultat abnormalno odvojenih ostataka mezenhima u nazofarinksu tijekom embriogeneze, a sadrži veliki broj žila. Stoga, uz poremećeno nosno disanje i adenoidni izgled lica, pacijente karakteriziraju periodična, masivna krvarenja iz nosa.
Za upala jezičnog krajnika, koja se nalazi na korijenu jezika, karakteristična je bol pri pomicanju jezika prema van, a pri gutanju upala jezičnog krajnika može se proširiti na vezivno i mišićno tkivo jezika. Strana tijela mogu zapeti u jezičnoj tonzili.
faringitis Ovaj akutna upala limfadenoidnog tkiva bočnih grebena ždrijela I sluznica ždrijela. U djeteta je faringitis rijetko primarni, izolirani, češće je faringitis posljedica širenja upalnog procesa iz sluznice nosne šupljine s rinitisom ili adenoiditisom.
Za faringitis je karakteristična suhoća, peckanje, osjećaj stranog tijela, suhi kašalj, lagana bol pri gutanju, blagi porast temperature, otok i crvenilo na stražnjoj stijenci ždrijela u području bočnih grebena. Za stariju djecu preporučuju se alkalna ispiranja i inhalacije, a za mlađu je bolja irigacija. Potrebna je blaga dijeta, s izuzetkom kisele i iritantne hrane. Pomažu tablete Pharyngosept čiji naziv odgovara latinskom nazivu za ždrijelo.
Akutna upala limfadenoidnog tkiva koje se nalazi na ulazu u grkljan iu njegovim ventrikulama (laringealna upala grla) karakterizira vrlo oštra bol pri gutanju, oticanje epiglotisa, aritenoidne hrskavice, oticanje glasnica i sužavanje glotisa, što uzrokuje gušenje i praćeno je bolom grkljana pri palpaciji . Bolest je opasna u svojim manifestacijama i zahtijeva hospitalizaciju ili stalno praćenje zbog opasnosti od gušenja.
Kronični tonzilitis Ovo je opća zarazno-alergijska bolest s lokalnom, trajnom kroničnom, rekurentnom upalom krajnika. U djetinjstvu je učestalost bolesti 12% - do 15%. Uzrok upale mogu biti vlastiti patogeni mikrobi, kojih ima dosta na površini krajnika, pa je kronični tonzilitis autoinfekcija, odnosno vlastita infekcija.
Mnogi čimbenici igraju ulogu u razvoju kroničnog tonzilitisa, ali češće se bolest javlja nakon ponovljenih upala grla. Grlobolja koja se javlja jednom godišnje smatra se čestom. Nakon upale grla, palatinske tonzile nisu uvijek potpuno obnovljene, otvori praznina na površini tonzila mogu se zatvoriti, odljev iz tonzila je poremećen, au njegovim dubinama nastaje upalni proces.
Kronični tonzilitis može se pojaviti bez upale grla, kada je upalni proces u krajnicima povezan sa smanjenom općom otpornošću organizma.
Jedno od karakterističnih lokalnih obilježja kroničnog tonzilitisa su priraslice između lukova krajnika i tkiva krajnika. Veličina krajnika nije bitna, no povećana tonzila je češće podložna upali zbog njezina stalnog pritiskanja lukovima. Prisutnost gnojnog sadržaja s neugodnim mirisom u tonzilima može potvrditi tijek kroničnog tonzilitisa.
Drugi simptom kroničnog tonzilitisa su bolni i povećani limfni čvorovi pod kutom donje čeljusti. Uobičajeni simptomi uključuju blagi porast temperature navečer i periodične bolove u srcu i zglobovima. Karakteristična značajka kroničnog tonzilitisa je istodobna prisutnost bolesti povezanih s njim, kao što su reumatizam, nefritis, poliartritis i endokarditis. Sl.84. Lokalni znakovi kroničnog tonzilitisa.
Liječenje kroničnog tonzilitisa Može biti konzervativno, što se izražava u lokalnom učinku na tonzile iu općem jačanju učinka na tijelo.
Lokalna metoda liječenja je ispiranje praznina krajnika pomoću posebne štrcaljke, čime se uklanjaju ili uništavaju uzročnici bolesti u krajnicima te blagotvorno djeluje na tkivo krajnika. Moguće je ispiranje sluznice antiseptičkim otopinama, ponekad se antibiotici i hormoni ubrizgavaju u samo tkivo krajnika. Ultraljubičasto zračenje primjenjuje se na područje limfnih čvorova ili izravno na krajnike kroz posebnu cijev. UHF terapija i laserska terapija djeluju na submandibularno područje, uzrokujući širenje malih krvnih žila i navalu krvi na mjesto upale.
Uz pomoć ultrazvučnih aerosola, lijekovi poput otopine dioksidina, humisola i lizozima talože se na sluznicu krajnika. Terapeutsko blato se koristi u obliku aplikacija na submandibularnom području. Kontraindikacije za fizioterapeutske postupke su srčana dekompenzacija, trudnoća i rak.
Za povećanje ukupne otpornosti tijela koriste se vitamini skupine "C", "B", "E", "K", biostimulansi (apilak, aloe).
Indikacija za potpuno uklanjanje krajnika je nedostatak učinka konzervativnog liječenja, kada su krajnici izvor infekcije i dovode do pogoršanja povezanih bolesti, kao što su reumatizam i nefritis. Kirurško liječenje kroničnog tonzilitisa sastoji se od potpunog uklanjanja krajnika zajedno sa susjednom kapsulom.
Uklanjanje krajnika koji su podložni kroničnoj upali povoljno djeluje na paranazalne sinuse i sprječava razvoj srčanih mana.
Kako bi se spriječio kronični tonzilitis, potrebno je provesti stvrdnjavanje tijela, liječenje općeg jačanja i pratiti stanje zuba, sprječavajući ih od karijesa. Periodični pregledi stručnjaka u dječjim ustanovama usmjereni su na ranu dijagnozu kroničnog tonzilitisa i pažljivo liječenje bolesti.
Neuromuskularni poremećaji mekog nepca razlikuju na središnje i periferne. Centralna disfunkcija mekog nepca nastaju kada su oštećeni silazni živčani putovi, koji počinju od motornih živčanih stanica u stražnjim donjim dijelovima prednjih središnjih vijuga frontalnih režnjeva mozga. Živčana provodna vlakna kao dio nuklearnog piramidnog trakta prolaze kroz koljeno unutarnje kapsule, bazu cerebralne peteljke. U ponsu, neposredno ispred jezgri, vlakna prolaze na suprotnu stranu moždanog debla, do motornih jezgri facijalnog živca YII, IX glosofaringealnog živca i kranijalnog živca X vagusa. Vodljivi živčani putovi iz obje hemisfere mozga pristupaju motornim jezgrama vrlo kompaktno.
Oštećenje putova iznad jezgri nastaje kao posljedica kršenja embriogeneze, ranih krvarenja u mozak tijekom poroda, sa sindromom kompresije tumorom ili krvarenjem smještenim u jednoj od hemisfera mozga. S obzirom na kompaktni položaj jezgri i kortikalno-nuklearnih putova koji im se približavaju, moguća je bilateralna lezija u ponsu mozga.
Oštećenje središnjih putova u jednoj hemisferi mozga ne uzrokuje oštećenje pokretljivosti mekog nepca, zbog bilateralne kortikalne inervacije.
Centralne lezije mekog nepca karakterizirani su obostranim ograničenjem pokretljivosti mekog nepca, koje je u početnoj fazi teško vizualno uočiti, a prepoznaje se po laganom, nazalnom tonu govora. Faringealni refleks može biti normalan, pa čak i povećan, pokretljivost mekog nepca ostaje na dodir sondom, ali tijekom fonacije nema napetosti u mekom nepcu, glas ima nazalnu nijansu. Za središnje lezije mišića mekog nepca češće su karakteristični blagi oblici lezije.
Periferne lezije mišića mekog nepca zovu ga isto bulbarna paraliza, budući da se proces razvija u jezgrama medule oblongate, čiji je stari naziv bulbarni mozak, zbog sličnosti njegove strukture s lukom. Kod bulbarne paralize dolazi do pareze ili paralize mišića mekog nepca ili nuklearno-radikularnog oštećenja mišića mekog nepca, budući da je paraliza uzrokovana primarnim oštećenjem motornih jezgri i korijena IX glosofaringealnog i X vagusa. živci u produženoj moždini. Takve se lezije javljaju kod tumora jedne polovice produljene moždine ili kod tumora baze lubanje. Lezije se očituju jednostranim promjenama u mišićima ždrijela i grkljana.
U mirovanju, meko nepce visi na zahvaćenoj strani, a stražnji luk je niži od zdravog; tijekom fonacije, stražnji luk zaostaje u kretanju u odnosu na zdravu stranu, srednja linija mekog nepca lagano se povlači prema zdrava strana. Odnosno, mišići mekog nepca na oboljeloj strani ne napinju se tijekom fonacije, a ne napinju čak ni kad ih nadražuje sonda, a faringealni refleks se ne izaziva. Gutanje je poremećeno, kašalj se pojavljuje prilikom jela, zbog ulaska hrane u dišni trakt, tekuća hrana istječe kroz nos, glas postaje prigušen.
Disfunkcija mekog nepca može imati funkcionalne prirode, i ponekad se javljaju nakon uklanjanja palatinskih krajnika, kada dijete razvije nazalni ton glasa. Napetost mišića mekog nepca u ovom je slučaju poremećena zbog otekline i upale u mišićnom tkivu kao rezultat mehaničke manipulacije. Nedovoljna napetost mišića mekog nepca dovodi do toga da zrak struji u nos tijekom govora, fonacijski izdisaj se skraćuje, disanje postaje učestalo i plitko, a pritisak u usnoj šupljini se smanjuje. Kao rezultat toga, jasnoća govora je narušena, osobito jasnoća suglasničkih fonema, takvoj djeci potrebna je posebna logopedska nastava.
 Tko je Wallis Simpson?
Tko je Wallis Simpson? Milanski tjedan mode: kako je sve organizirano (i je li organizirano?
Milanski tjedan mode: kako je sve organizirano (i je li organizirano? Hitna pomoć kod preeklampsije i njenih komplikacija (eklampsija, HELLP sindrom)
Hitna pomoć kod preeklampsije i njenih komplikacija (eklampsija, HELLP sindrom)